右美托咪定对小儿扁桃体合并腺样体手术全麻苏醒期躁动的影响
包小红,叶宏武,陈 莉,杜宜奇
(安徽省立儿童医院,安徽 合肥 230051)
右美托咪定对小儿扁桃体合并腺样体手术全麻苏醒期躁动的影响
包小红,叶宏武,陈 莉,杜宜奇
(安徽省立儿童医院,安徽 合肥 230051)
目的 观察右美托咪定对小儿扁桃体合并腺样体手术全麻苏醒期躁动的影响。方法 择期行扁桃体腺样体手术的患儿80例,年龄3~13岁,体重12~42 kg,ASA分级Ⅰ~Ⅱ级,随机分为右美托咪定组(D组)和生理盐水对照组(C组)。麻醉诱导后右美托咪定组给予右美托咪定1 μg·kg-1泵注10 min,继之以0.5 μg·kg-1·h-1持续泵注至手术结束;对照组给予等容量生理盐水。两组患儿均在静吸复合气管内插管全麻下完成手术。记录两组患儿的手术时间和拔管时间;采用4分法评估并记录患儿手术后躁动情况,并记录出现躁动后需静注丙泊酚镇静的例数。结果 两组患儿苏醒期躁动观察:D组较 C组明显减少(P<0.05);躁动后处理比较:D组需给予丙泊酚镇静4例(10%),C组需给予丙泊酚镇静 13例(32.5%)(P<0.05)。结论 右美托咪定能明显降低全身麻醉手术后躁动的发生率,可安全地应用于儿科扁桃体合并腺样体住院手术患儿。关键词:右美托咪定;儿童;扁桃体合并腺样体手术;手术后躁动
小儿扁桃体剥离合并腺样体吸切术的术后咽部疼痛不适明显,容易出现患儿哭闹不止、躁动不安等强烈反应,可造成手术部位水肿、出血[1-2]。右美托咪定作为一种新型高选择性肾上腺 α2受体激动剂,能降低手术刺激引起的应激反应,常作为全麻的辅助用药,起到协同镇静、镇痛与抗焦虑等作用[2-3],Schnabel等也有总结过右美托咪定在儿童术中镇痛的应用中发现采用负荷剂量1~4 μg·kg-1+维持剂量 0.5~0.7 μg·kg-1·h-1静脉泵入的方法给药可降低术后疼痛的风险[4]。本研究观察右美托咪定对小儿扁桃体合并腺样体手术的术中血流动力学变化及全麻术后躁动的影响。
1 资料与方法
1.1 一般资料 选择我院2013年6—9月择期行扁桃体腺样体摘除术患儿80例,年龄3~13岁,体重12~42 kg,ASA分级Ⅰ~Ⅱ级。术前心电图、肝肾功能正常,无合并其他系统疾病。随机均分为右美托咪定组(D组)和对照组(C组)。
1.2 研究方法 术前禁食 8 h、禁水4 h,病房建立静脉通道,入室后常规监测 ECG、SpO2、MAP、PetCO2,D组于麻醉诱导前泵注右美托咪定1 μg·kg-1,时间为 10~15 min,然后以 0.5 μg·kg-1·h-1持续泵注至手术结束,对照组给予等容量0.9%氯化钠溶液。两组患儿均在麻醉诱导前静脉注射阿托品0.01~0.02 mg·kg-1、地塞米松5~10 mg;然后以咪达唑仑0.03~0.05 mg·kg-1、丙泊酚2 mg·kg-1、维库溴胺0.07 mg·kg-1、瑞芬太尼 2 μg·kg-1静脉诱导后气管插管;持续吸入2%~3% 七氟醚(1MAC)、瑞芬太尼0.5 μg·kg-1·h-1维持麻醉。手术结束前 15 min停止瑞芬太尼注入并静注芬太尼 2 μg·kg-1,手术结束前 3 min停七氟醚,术毕吸尽气管内和口腔内分泌物及血液,患儿自主呼吸每分钟≥14次,潮气量≥6 mL·kg-1,PetCO240~45 mm-Hg,吞咽反射恢复后于右侧卧位、拔除气管导管,送入PACU。判定患儿术后躁动 >3分为有躁动,予丙泊酚 1~2 mg·kg-1静注(有的患儿出现躁动后经安慰后哭闹能停止),治疗后若再次躁动达 10 min,需给予丙泊酚 1 mg· kg-1静注,完全清醒并无术后躁动后送返病房。
观察记录入室后输注右美托咪定前(T0),输注后 10 min(T1),气管插管(T2),手术开始(T3),手术结束(T4),拔管(T5)6个时间点的平均动脉压和心率。记录两组手术时间和拔管时间(术毕至拔除气管导管),观察躁动患儿例数、若躁动时间大于10 min无缓解则以丙泊酚1 mg·kg-1处理并另外予以记录。(躁动评定方法:采用四级评分法,1分,安静、合作、无躁动;2分,焦虑、激动、但可配合;3分,轻度躁动、哭闹;4分,严重躁动、定向力障碍,不能合作。≤2分认为无躁动,>3分认为有躁动[4])。
1.3 统计学处理 应用 SPSS13.0统计学软件。计量资料以±s表示,组间比较采用 t检验,计数资料比较采用 χ2检验,P<0.05为有统计学意义。
2 结果
2.1 一般情况比较 两组患儿一般情况及手术时间、拔管时间比较差异无统计学意义(P>0.05),见表1。
表1 两组患儿一般情况及手术时间、拔管时间比较(±s,n=40)

表1 两组患儿一般情况及手术时间、拔管时间比较(±s,n=40)
分组 年龄/岁 体重/kg 性别(男/女,例)拔管时间/min D组 6.1±1.95 22.6±7.09 28/12 31.4±7.50 8.25±4.34手术时间/min C组 6.5±1.97 22.4±6.68 26/14 32.5±6.46 8.56±3.36
2.2 血流动力学变化 D组 T1时点 HR下降明显,D组T1-5时点 MAP、HR均较C组低,尤其在 T4、T5时间点,差异有统计学意义(P<0.05),见表2。
表2 两组患儿 MAP、HR比较 (±s,n=40)
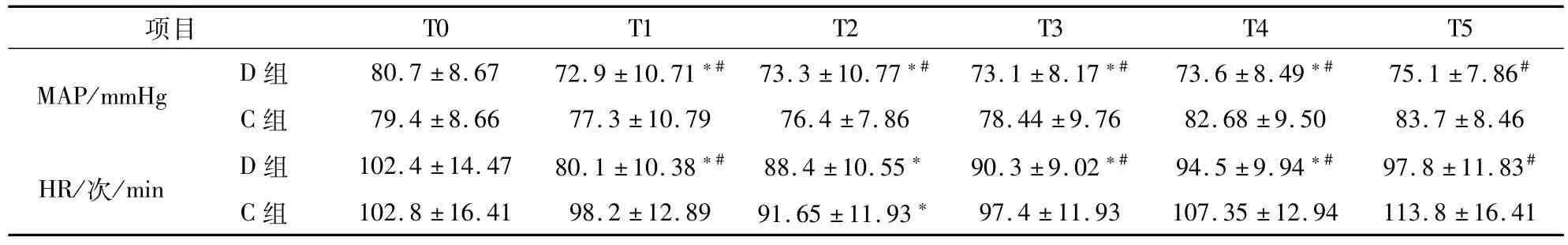
表2 两组患儿 MAP、HR比较 (±s,n=40)
注:与 T0时刻比较,*P<0.05;与 C组各时点比较,#P<0.05。
T0 T1 T2 T3 T4 T5 MAP/mmHg D组 80.7±8.67 72.9±10.71*#73.3±10.77*#73.1±8.17*#73.6±8.49*#75.1±7.86#C组 79.4±8.66 77.3±10.79 76.4±7.86 78.44±9.76 8项目2.68±9.50 83.7±8.46 HR/次/min D组 102.4±14.47 80.1±10.38*#88.4±10.55*90.3±9.02*#94.5±9.94*#97.8±11.83#C组 102.8±16.41 98.2±12.89 91.65±11.93*97.4±11.93 107.35±12.94 113.8±16.41
2.3 苏醒期质量比较 D组术后躁动7例,恶心、呕吐 1例,C组术后躁动16例,恶心、呕吐5例,差异有统计学意义;D组有 4例、C组有 13例躁动需要丙泊酚处理,差异有统计学意义(P<0.05),术后 24 h随访发现 D组患儿术后躁动发生率和躁动的严重性也较对照组明显减少。两组患儿术后出血均经双氧水纱布按压创面止血。见表3。

表3 两组患儿苏醒期躁动及并发症情况(例)
3 讨论
本研究采用右美托咪定负荷剂量 1 μg·kg-110 min输注、0.5 μg·kg-1·h-1维持剂量的方法,气管插管和拔管时,D组较 C组血流动力学更稳定;术中阿片类药物的用量降低,D组 18例调整瑞芬太尼剂量 <0.5 μg·kg-1· min-1,C组 11例调整瑞芬太尼剂量 >0.5 μg· kg-1· min-1;对两组手术时间、拔管时间均无明显影响;D组因躁动需用丙泊酚1~2 mg·kg-1处理的病例明显少于 C组,并发症发生率也明显少于C组,说明右美托咪定能明显降低全身麻醉手术后躁动的发生率,可安全地应用于儿科扁桃体合并腺样体住院手术患儿。本研究中输注负荷剂量的右美托咪定时复合瑞芬太尼2 μg·kg-1麻醉诱导,导致心率下降明显,当给予阿托品0.01~0.02 mg·kg-1时,心率虽下降明显,但属于可接受范围,因此在给负荷剂量的右美托咪定时,应常规给予阿托品0.01~0.02 mg·kg-1,更为安全可靠。
小儿扁桃体剥离合并腺样体吸切术系口咽腔操作,刺激较大,因此要求麻醉镇静充分,镇痛完善,术毕快速苏醒并有良好的苏醒质量,因为术后疼痛剧烈,若镇痛不足,术后躁动发生率明显增加,可能造成坠床等意外,增加了医护人员和 患儿 家长 的 负担[1-3,5]。
右美托咪定为美托咪定的右旋异构体,通过激动中枢神经系统α2受体密集区域——脑干蓝斑(负责调节觉醒和睡眠),引发并维持自然非动眠睡眠(NREM)状态,产生镇静、催眠作用;镇静的过程中不会产生呼吸抑制,且这种镇静状态可以被刺激或语言唤醒。通过激动脊髓、脊髓上及外周的 α2肾上腺素能受体亚型,产生镇痛作用。同时激动延髓的 α2受体,抑制去甲肾上腺素的释放,有效降低机体的应激反应。
本实验还观察到术后躁动更多发生于学龄前儿童,有研究发现围术期在患儿旁边播放母亲的声音可减轻患儿术后躁动的程度,而不增加麻醉药物的使用,本实验因为条件限制,并未进行该项处理,除此之外这一年龄段的小儿中枢神经系统,主要是海马发育不成熟也是一个重要原因[6-7]。
术后止痛不完善作为术后躁动的独立因素之一,可占全部诱发和加重躁动有害刺激中的 53.49%[8-9]。本实验使用了小剂量芬太尼复合超短效阿片类药物瑞芬太尼术中泵注,贾继娥等[10]曾报道使用局麻及对乙酰氨基酚肛塞进行术后镇痛,镇痛效果较本研究更为完善,但对术后躁动的影响结果与本研究所得结论相一致,说明右美托咪定对于减轻由疼痛刺激诱发的术后躁动也具有一定的效果。
总之,在小儿扁桃体剥离合并腺样体吸切手术中使用右美托咪定,可明显减轻麻醉及苏醒期血流动力学的变化,降低术后疼痛程度,降低苏醒期躁动及相关并发症的发生率,同时还具有不影响苏醒及拔管时间,不影响呼吸的优点。因此,右美托咪定是可以作为一种减少术后躁动及相关并发症的药物安全的应用于小儿扁桃体剥离合并腺样体吸切手术的。
[1] 张加强,孟凡民,侯艳华,等.右旋美托咪定对小儿七氟醚麻醉苏醒期躁动及血流动力学的影响[J].临床麻醉学杂志,2010,26(7):627-628.
[2] Wang SS,Zhang MZ,Sun Y,et al.The sedative effects and the attenuation of cardiovascular and arousal responses during anesthesia induction and intubation in pediatric patients:a randomized comparison between two different doses of preoperative intranasal dexmedetomidine [J].Paediatr Anaesth,2014,24(3):275-281.
[3] Mizrak A,Ganidagli S,Cengiz MT,et al.The effects of DEX premedication on volatile induction of mask anesthesia(VIMA)and sevoflurane requirements[J].J Clin Monit Comput,2013,27(3):329-334.
[4] Schnabel A.Efficacy and safety of intraoperative dexmedetomidine for acute postoperative pain in children:a meta analysis of randomizd controlled trials[J].Paediatr Anaesth,2013,23:170-179.
[5] 张光英,戴伟忻,何文政,等.探讨右美托咪啶对扁桃体腺样体摘除术患儿全麻苏醒期的影响[J].中国农村卫生,2013,6:57-58,56.
[6] Kim SJ,Oh YJ,Kim KJ.The effect of recorded maternal voice on perioperative anxiety and emergence in children[J].Anaesth Intensive Care,2010,38(6):1064-1069.
[7] 唐小婧,孙梅林.小儿术后躁动的病因及防治[J].安徽医药,2011,15(6):766-767.
[8] 邹春兰.全麻全身麻醉苏醒期患者躁动的原因分析及护理对策[J].安徽医药,2011,15(11):1457-1458.
[9] 李仁虎,李元海,徐 露,等.1 200例全麻患者术后躁动原因分析及防治[J].安徽医药,2011,15(2):186-188.
[10]贾继娥,陈佳瑶,李文献.右旋美托咪定对小儿七氟醚麻醉后苏醒期躁动的影响[J].复旦学报:医学版,2012,39(3):293-296.
Effect of dexmedetomidine infusion on post-operative agitation during general anesthesia induction and maintenance in pediatric adenotonsillectomy patients
BAO Xiao-hong,YE Hong-wu,CHEN Li,et al
(Department of Anesthesiology,Children’s Hospital of Anhui Province,Hefei 230051,China)
Objective To observe the effect of dexmedetomidine(Dex)infusion on post-operative agitation(POA)during general anesthesia induction and maintenance in pediatric adenotonsillectomy patients.Methods Eighty ASAⅠ~Ⅱ pediatric patients 3~13 years undergoing adenotonsillectomy,were randomly divided into two groups:the Dex group(Group D)and the control group(Group C).Before tracheal intubation,patients
either 1.0 μg·kg-1over 10 min followed by a maintenance 0.5 μg·kg-1·h-1of Dex infusion(Group D)(n=40)or the same volume saline infusion(Group C)(n=40).Mean arterial blood pressure(MAP)and heart rate(HR)were recorded.Post-operative agitation was evaluated using a 4-point scoring scale.A frequency for the patients with POD,as well as who received propofol to comfort were also recorded.Results MAP and HR were much more stable in Group D during surgery(P<0.05).The incidence rate of POA in Group D was lower than that in Group C(P<0.05).10%in Group D and 32.5%of children in Group C who experienced POA received propofol injection(P<0.05).Conclusion Dexmedetomidine reduces the incidence rate of POA underlying general anesthesia,which is securely evaluated for pediatric inpatient adenotonsillectomy.
dexmedetomidine;children;ademotonsillectomy;post-operative agitation
10.3969/j.issn.1009-6469.2014.05.054
2013-12-14,
2014-02-26)

