儿童种痘水疱病样皮肤T淋巴细胞瘤1例及其文献复习
曾招林 卢井发 陈晓明 林儒斌 万春雷 叶小英
种痘水疱病样皮肤T淋巴细胞瘤(Hydroa vacciniforme-like cutaneous T-cell lymphoma,HVLL)是一种极为罕见、多见于儿童的皮肤型淋巴瘤,难与种痘性水疱病等疾病鉴别,本文报道1例女性儿童种痘水疱病样皮肤T淋巴细胞瘤,并复习相关文献,对患者基本情况、免疫组化特点、治疗方案及预后进行归纳、分析。
1 病例介绍
患者7岁,女性,于6年余前无明显诱因下全身皮肤出现红斑、水疱、结痂,在当地医院按“水痘”治疗,皮疹消退后反复,并出现高热,体温最高达40 ℃,无咳嗽、咳痰、抽搐及惊厥,于2008年至本科门诊就诊,诊断为“卟啉病?”,给予抗组胺、强的松片5 mg/次,3次/d等治疗,病情反复,并出现丘疹、坏死、溃疡、瘢痕形成,遂于2009年在本科住院治疗,行皮肤病理检查示:表皮角化过度,部分角化不全,角化不全中有少量中性粒细胞浸润,真皮浅层血管及附属器周围有大量淋巴细胞浸润,少量中性粒细胞浸润,诊断为“痘疮样水疱病”,治疗上给予复方甘草酸苷、强的松片5 mg/次,3次/d等治疗,病情好转出院,出院数天后再次复发,发病以来,病情夏天加重,冬天缓解,无腹痛、腹泻、便血,无咳嗽、咳痰、恶心、呕吐,饮食正常,体力正常。体格检查:T:38.2 ℃;P:130次 /min;R:23次 /min;BP:100/74 mm Hg。发育正常,营养中等,精神偏差。心肺腹系统无明显异常,专科情况:颜面、四肢、背部散在粟粒至绿豆大小红斑、丘疹、萎缩性瘢痕,胸前、腹部泛发粟粒至绿豆大小瘢痕,无抓痕、糜烂、渗液(图1~2)。
辅助检查:血分析:白细胞计数:7.89×109/L,单核细胞比率:7.89%,嗜酸性粒细胞比率:6.81%;超敏C反应蛋白:10.74 mg/dL,肝肾功能、电解质、尿分析、大便常规无异常;末梢血涂片:以淋巴细胞为主;消化系、泌尿彩超正常;疱液细菌培养示:耐甲氧西林金黄色葡萄球菌;皮肤病理示:表皮不规则增厚,上皮钉突延长,真皮乳头淤血、水肿,真皮浅层、小血管及皮肤附属器周围灶性及弥漫性淋巴细胞浸润(图3~4)。广州市珠江医院免疫组化示:CD3(图5)、TIA-1(图6)、Granzyme B均为广泛阳性,L26阴性,CD56少数细胞阳性,原位杂交区BER阳性。
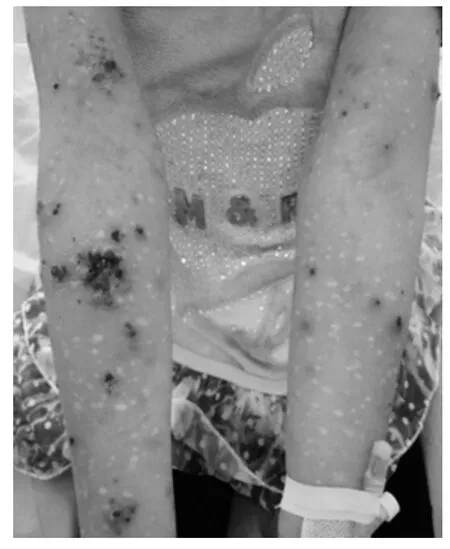
图1 患者双上肢皮损

图2 患者双下肢皮损

图3 皮肤病理(×100)
确诊后给予吉西他滨、顺铂、地塞米松治疗,患者全身皮疹基本消退,现正在随访中。
2 相关文献资料复习
2.1 方法 应用万方数据库及PubMed数据库查找已发表且患者为中国人的文献,统计并分析患者的年龄、性别、病程、治疗方案、疗效及免疫组化结果。
2.2 结果
2.2.1 有效文献13篇,共18例患者,其中女13例(72.22%),男5例,女:男为2.60:1,年龄4~53岁,中位年龄12岁,儿童14例(77.78%),成人4例,病程2~540个月,中位病程30个月。
2.2.2 免疫组化结果 CD2、CD43、CD45、EBER、Ki-67阳性数分别为 2、7、6、12、7,阳性率为100%;CD3(14/15,93.33%)、CD4(5/12,41.67%)、CD8(12/15,80.00%)、CD20(1/15,6.67%)、CD30(4/11,36.36%)、CD56(4/15,26.67%)、TIA-1(9/10,90.00%)、Granzyme B(7/8,87.50%)。

图4 皮肤病理(×400)
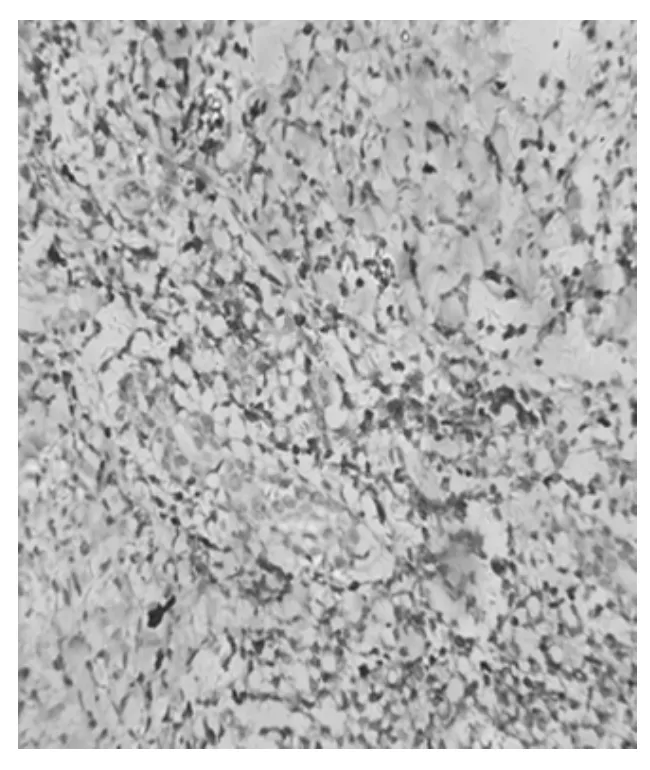
图5 皮肤免疫组化CD30阳性
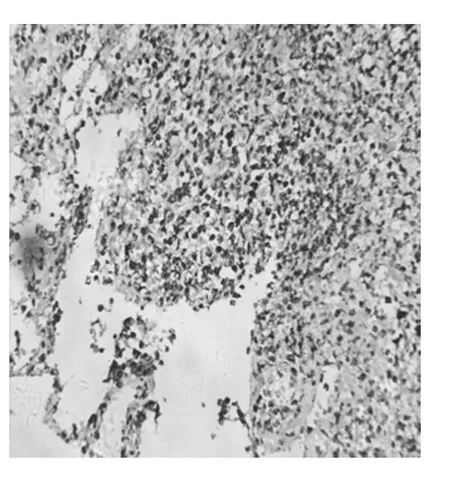
图6 皮肤免疫组化TIA-1阳性
2.2.3 治疗方案及疗效 疗效良好者共11例(61.11%),死亡 3例(16.67%),4例情况不明(22.22%)。应用糖皮质激素治疗3例,疗效良好;CHOP(环磷酰胺、阿霉素、长春新碱、泼尼松)4例,其中2例放弃治疗死亡,2例情况不详;糖皮质激素+免疫调节剂3例,1例良好,1例死亡,1例失访;抗病毒或加免疫调节剂2例,疗效均良好;对症治疗1例,良好;阿维A+调节免疫+他克莫司1例,良好;吉西他滨+顺铂+地塞米松1例,良好;治疗方案不详者3例,2例良好,1例不明,详见表1。

表1 患者基本情况表
3 讨论
种痘水疱病样皮肤T淋巴细胞瘤是一种极为罕见的皮肤型淋巴瘤,1986年Oono等首次描述此病,该病发生于亚洲和南美洲,高加索亦有报道,好发于儿童,亦可见于成人[1-4]。本病病因及发病机制不清,2008年WHO造血淋巴组织肿瘤分类将其划为儿童EBV阳性T淋巴细胞增生性疾病,本病常合并EB病毒感染,且随着病情的进展,EBER阳性率增高,因此,难以确定EB病毒感染是本病病因或本病的结果[5-6]。另外,有学者认为可能与蚊虫叮咬引起的超敏反应有关[7]。本病病程慢性,反复发作,呈夏重冬轻,主要累及曝光部位,也可累及非曝光部位,表现为红斑、丘疹、水疱、结痂、坏死及萎缩性瘢痕等,可有疼痛或瘙痒等自觉症状,反复发作,重者可出现发热,肝脾、淋巴结肿大等全身症状[8-10]。病理表现为单一的淋巴样细胞密集分布于真皮层,细胞中等大小,异性性不明显或轻度异形性。免疫组化表现为多样,大部分浸润的淋巴样细胞免疫表型为CD2、CD3、CD43和CD8+的T淋巴细胞,也可为CD4+CD8-,也有表达CD56或CD30表型的报道,EBER多数呈阳性[11-14]。
本例患者反复出现红斑、水疱、坏死、结痂及萎缩性瘢痕,发病过程中出现发热,皮肤病理示真皮层炎性细胞浸润,免疫组化示:CD3、TZA-1、Granzyme B均为广泛阳性,EBER阳性,CD56少数细胞阳性,L26阴性。上述表现均符合种痘水疱病样皮肤T淋巴细胞瘤诊断。
在本文中,女性患者多于男性,与Sangueza等[15]所报道的相近,但本文比率较其要稍高(72.22%>58.33%)。女性发病率是否确实高于男性或女性发病率高的原因有待进一步研究。本文CD45、EBER、Ki-67阳 性 率 100%,CD3(93.33%)、CD8(80.00%)、TIA-1(90.00%)阳性率与Sangueza等[15]所报 道 的相近(CD3、CD8、CD45、EBER、TIA-1阳性率为100%,Ki-67阳性率91.67%),但CD4、CD30、CD56阳 性 率( 分 别 为 41.67%、36.36%、26.67%)较其(均为0)要高,因此,CD3、CD8、CD45、EBER、TIA-1、Ki-67可作为HVLL的诊断指标之一,而CD4、CD30、CD56能否作为HVLL的诊断指标有待进一步的临床研究。
HVLL虽然认为是一种淋巴瘤,但目前尚无特效疗法,死亡率较高。本文死亡率(16.67%)要低于国外文献[16-19]的报道(8/12,66.67%),有学者发现8例患者中有5例死亡(5/8,62.5%),其主要死亡原因是为败血症或肝功能衰竭;Rodrguez-Pinilla等[16]发现有8例患者死亡(8/11,72.73%),其中5例因为感染死亡,国内外差异较大是否由地区差异、诊断水平不一或误差所致有待于进一步研究。
总之,HVLL目前认为是一种与EB病毒感染有关的淋巴瘤,起病至确诊时间较长,对于曝光部位反复出现红斑、丘疹、水疱、结痂、坏死及萎缩性瘢痕的女性儿童,可尽早行皮肤病理及免疫组化检查,以早期诊断、早期治疗。本病无特效疗法,放疗或化疗疗效甚微,但免疫调节治疗如泼尼松龙、环孢素A、α干扰素、氯喹和沙利度胺等引起症状的改善或暂时的消退,提示免疫调节治疗可考虑为HVLL的一线治疗方案。
[1]渠涛,王宝玺,马东来,等.种痘水疱病样皮肤T细胞淋巴瘤[J].临床皮肤科杂志,2006,35(9):569-571.
[2]祁怀山,郭一峰,陈洁,等.种痘水疱病样皮肤T细胞淋巴瘤1例[J].中国皮肤性病学杂志,2008,22(6):366-368.
[3]宿斌,王宝玺,渠涛,等.种痘水疱病样皮肤T细胞淋巴瘤3例及文献复习[J].中国皮肤性病学杂志,2008,22(6):341-344.
[4]李海英,王怀立,高铁铮,等.种痘水疱病样皮肤T细胞淋巴瘤1例报道及文献复习[J].中国当代儿科杂志,2009,11(7):596-598.
[5]单晓峰,刘民厚,周盛基,等.种痘水疱病样皮肤T细胞淋巴瘤1例[J].中国麻风皮肤病杂志,2010,26(7):519-520.
[6]刘盈,徐宏俊,杜娟,等.种痘水疱病样皮肤T细胞淋巴瘤[J].临床皮肤科杂志,2011,40(9):564-566.
[7]赵天恩,卢宪梅.种痘水疱样皮肤T细胞淋巴瘤1例[J].中国麻风皮肤病杂志,2012,27(11):791-793.
[8]吴剑蓉,刘晓丽,高举.种痘水疱病样皮肤T细胞淋巴瘤1例[J].中华妇幼临床医学杂志(电子版),2012,8(2):215-216.
[9]肖艰,刘晓冬,焦一伟,等.种痘水疱病样皮肤T细胞淋巴瘤二例报告并文献复习[J].中华血液学杂志,2012,33(6):493-495.
[10]梅册芳,林金标,孙世明,等.种痘样水疱病样皮肤T细胞淋巴瘤1例[J].中国临床新医学,2012,5(2):157-159.
[11]周令,徐学聚,张园,等.儿童种痘水疱病样淋巴瘤二例报告附文献复习[J].中华血液学杂志,2013,34(6):485-488.
[12]Wang M,Wang S,Yang Q P,et al.Hydroa vacciniforme-like lymphoma of an adult:a case report with review of the literature[J].Diagnostic Pathology,2013,8(1):72.
[13]Shi J Q,Chen Q X,Li S F,et al.Hydroa vacciniforme-like cutaneous T-cell lymphoma[J].Indian Journal of Dermatology,2014,59(1):91-93.
[14]Jang M S,Kang D Y,Park J B,et al.Cutaneous T-cell lymphoma in asians[J].ISRN Dermatol,2011,20(12):575120.
[15]Sangueza M,Plaza J A.Hydroa vacciniforme–like cutaneous T-cell lymphoma:clinicopathologic and immunohistochemical study of 12 cases[J].J Am Acad Dermatol,2013,69(1):112-119.
[16]Rodrguez-Pinilla S M,Barrionuevo C,Garcia J,et al.EBV-associated cutaneous NK/T-cell lymphoma:review of a series of 14 cases from Peru in children and young adults[J].Am J Snrg Pathol,2010,34(12):1773-1782.
[17]Misad O,Bravo F,Cáceres H,et al.Hydroa-like cutaneous T-cell lymphoma:a clinicopathologic and molecular genetic study of 16 pediatric cases from Peru[J].Appl Immunohistochem Mol Morphnl,2002,10(1):7-14.
[18]Doeden K,Molina-Kirsch H,Perez E,et al.Hydroa-like lymphoma with CD56 expression[J].J Cutan Pathol,2008,35(5):488-494.
[19]Quintanilla-Martinez L,Ridaura C,Nagl F,et al.Hydroa vacciniforme-like lymphoma:a chronic EBV+ lymphoproliferative disorder with risk to develop a systemic lymphoma[J].Blood,2013,122(18):3101-3110.

