放射影像技术在诊断小儿气管、支气管异物中的应用分析
杨景泓
小儿气管、支气管异物是耳鼻喉科较为常见的疾病之一,在5岁以下儿童较为多见,可达全部气管异物患者的70%[1]。幼儿器官尚未发育完全,吞咽功能欠缺,进食后食物不能顺利进入食道,误入气管,堵塞气道,影响呼吸,如果异物较大,患者可在短时间内发生窒息,如不进行及时诊治,严重者可引发死亡[2]。因此,给予该类患者及时诊断和救治是挽救降低不良事件发生的关键所在[3]。本研究就诊断方法出发,通过对比临床上常用的两种放射影像技术,为临床疾病诊断和治疗提供理论依据。现报道如下。
1 资料与方法
1.1 一般资料 选取2012年1月-2013年12月在本院进行治疗的小儿气管、支气管异物患者80例为研究对象,男47例,女33例,年龄10个月~10岁,平均(4.83±1.26)岁,发病距就诊时间1.6 h~11 d,平均(1.48±0.94)d;52例有明确吞入异物史,28例无明确吞入异物史;其中异物部位为:15例主气管内、27例右主支气管、21例左主支气管、11例中间主支气管、4例右下支气管、2例左下支气管。以上全部患儿均有明显临床症状,主要包括呛咳、阵发性咳嗽、喘憋、呼吸困难、听诊异常等。并且在气管镜确诊或治疗前行普通X线或螺旋CT检查。将以上患者按检查方法分为实验组和对照组,每组40例,两组在年龄、性别、病情等方面比较差异均无统计学意义(P<0.05)。详见表1。
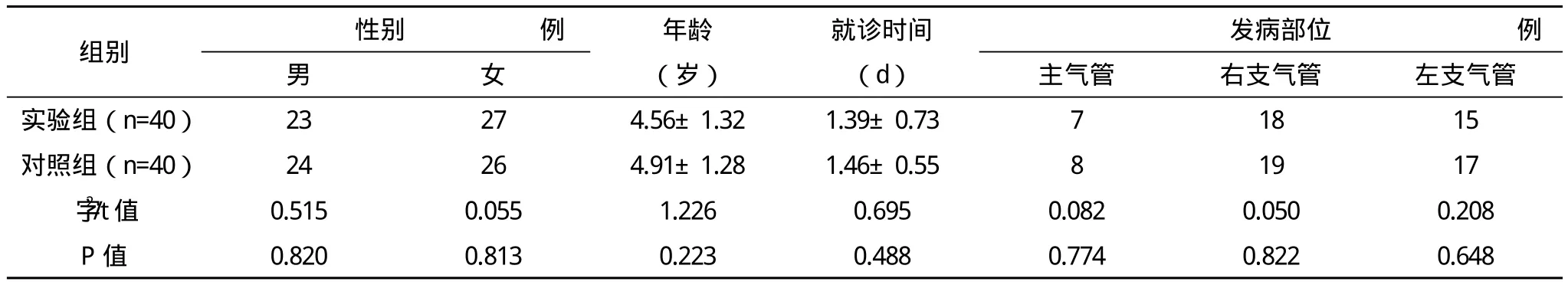
表1 两组一般资料比较
1.2 方法
1.2.1 对照组 对照组患者实施普通X线检查。X线机由日本东芝公司生产,并配有遥控和影像增强器。检查时,给受检者安置仰卧位,嘱其进行深呼吸,也可由家长协助固定患儿,在其啼哭时进行观察,检查肺部透亮度是否均匀一致,纵隔有无摆动等。
1.2.2 实验组 实验组患儿进行螺旋CT检查。仪器为64层螺旋CT扫描仪(生产公司:日本东芝公司;螺距比:3∶1;层厚:1.25~2.50 mm;管电流:150~250 mmA;管电压:120 kV;)。扫描前使患儿保持情绪稳定,年龄过小或过于躁动者可进行水合氯醛灌肠,待其镇静后,再进行检查。安置患儿于仰卧位,调定好检查参数后,使用工作软件分析数据,并进行曲面、多平面重建,仿真窥镜技术,最小密度投影,简单调整使患儿肺野、气管、支气管图像保持清晰状态,查找异物位置,并检查肺部异物征象。
1.2.3 图像分析方法 由两位副主任医师一同对X线片进行观察,查看支气管异物,尤其注重观察有无异物造成的间接征象;由3位副主任医师分别观察CT图像,并给出相应判断,若两名或以上医师诊断结果相同,则采纳诊断结果,若结果均不相同,则由其共同商定,给出最后诊断结果。观察项目主要包括:轴位图和后处理图。
1.3 疗效观察指标 异物检出率、异物造成的间接征象。
1.4 统计学处理 全部数据录入软件包,用SPSS 21.0软件进行数据处理。计量资料用(s)表示,采用t检验;计数资料采用 字2检验;P<0.05为差异有统计学意义。
2 结果
2.1 两组异物检出率比较 实验组患者检出结果和气管内镜确诊例数完全一致,40例患者共有异物42处,诊出率为100%,其中38例(95.00%)为直接提示异物,2例(5.00%)为间接提示异物;对照组异物检出33例,含异物34处,气管内镜确诊例数为40例,含异物43处,诊出率为82.50%,其中14例(42.42%)为直接提示异物,19例(57.58%)为间接提示异物。实验组异物检出率明显明显高于对照组,差异有统计学意义( 字2=7.671,P=0.005)。
2.2 两组异物征象比较 将以上全部80例患儿经螺旋CT和X线进行检查,螺旋CT组异物征象(纵隔位置改变、支气管阻塞、肺气肿、肺炎)检出率明显高于X线组,差异有统计学意义(P<0.05);两组肺不张的检出率比较差异无统计学意义(P>0.05)。见表2。

表2 两组异物征象比较 例(%)
2.3 两组检查方式效果图比较 螺旋CT能够明确显示气管异物位置,图像清晰度高,不受患儿呼吸状态影响,见图1、图2。
3 讨论
小儿气管、支气管异物在临床较为常见,3岁以下儿童发生率可高达80%。患儿由于年龄较小,喉防御反射和咀嚼吞咽功能不够完善,并且认知能力、自制力相对较差,食物极易进入气管,导致误吸发生[4]。患儿误吸后,可出现刺激性呛咳、憋闷等临床表现,也会因异物阻塞口径相当的气管,导致管腔狭窄,从而引发肺炎、肺不张、肺气肿等异物间接征象[5]。目前临床上通常应用纤维支气管镜去除异物,治疗效果显著,因此,采用合适的诊断技术,及时、准确、全面给出诊断结果成为治疗该类疾病的关键[6]。

图1 X线检查结果
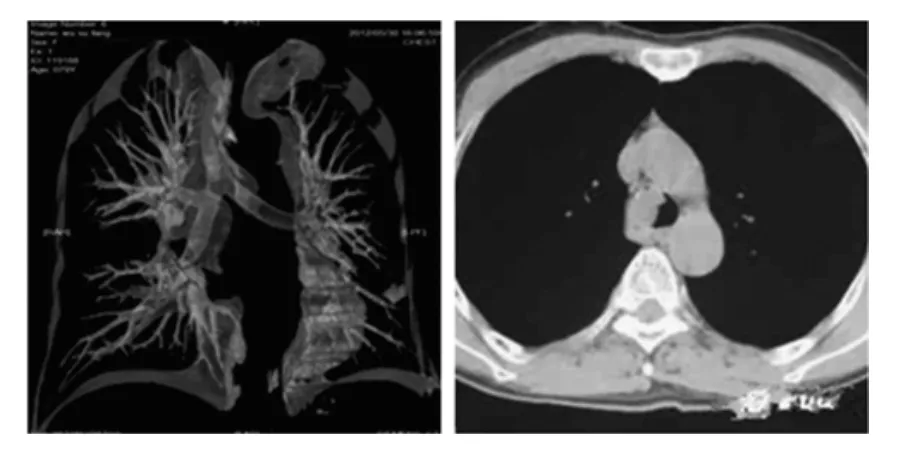
图2 螺旋CT检查结果
临床上通常应用普通胸片、透视、CT进行检查。但三种方式各有利弊,详细分析如下。胸部透视在临床应用时间最长,其在阳性异物诊断方面效果较好,在胸片图像上能够一目了然,但在阴性异物方面诊断效果较差,在对其诊断时只能通过病史、以及异物间接征象对异物存在、位置进行推测[7]。该种诊断方案适合诊断异物较大的患者,因异物较大,对气管的阻塞较强,容易发生气管阻塞,伴随患者呼吸,会出现明显的纵隔摆动改变[8]。但对于阻塞异物较小、间接征象较轻患者而言,诊断效果不佳,极易发生漏诊。此外,该种治疗方式需要患儿进行呼吸配合,由于患儿年龄较小,认知、理解能力较差,诊断中容易哭闹,不能进行有效配合,从而不利于方案有效实施[9]。在本研究中,通过普通X线照射诊断,确诊率仅为82.50%,这说明此种诊断方案的局限性。从保护患者角度分析,因X线存在辐射伤害,诊断中应控制曝光次数,这也对诊断效果造成不利影响。相对于普通X检查而言,CT具有以下优点,分辨率高、窗位可调、窗宽,能够对异物进行准确定位,克服了传统诊断方案的局限性。随着科技的发展,多层CT扫描技术逐渐取代单层扫面技术,其诊断效果更加趋于完善[10]。螺旋CT本身分辨率较高,又加之MRP技术配合,使器官图像三维立体化,不但能够清晰显示气管形态,肺部组织改变情况,更能直接显示异物大小、形状,使整个过程一目了然。其次,MRP能够对图像层面角度和深度进行灵活调节,更能细腻显示解剖组织细节,图像上包含气管起始部位至气管深部的全部结构,将异物及其相关的远近气道在一个层面之上同时显示,协助医生进行病情分析,从而制定出更加合理的治疗方案[11]。另外,该种治疗安全可靠,避免了不必要的射线刺激,减少因诊断不明造成的反复曝光拍摄。通过本实验数据可以得出,通过64层螺旋CT检查,患者异物检出率和间接征象的检出率均明显提高,与宋承东等[12]报道的一致,这充分体现了该种诊断方式的有效性和实用性。
综上所述,相对于普通X线而言,螺旋CT对小儿气管、支气管异物检查准确率高,并能准确判断出异物大小、形态、位置以及伴随病变,建议在临床上推广应用。
[1]赵银霞,王晓东,陆彪,等.多排螺旋CT在气管、支气管异物临床诊断中的价值[J].实用儿科临床杂志,2011,26(16):1268-1269.
[2]Fidkowski C W,Zheng H,Firth P G.The anesthetic considerations of tracheobronchial foreign bodies in children:a literature review of 12979 cases[J].Anesth Analg,2010,111(4):1016-1025.
[3]陆国玉,石士奎,吴晓飞,等.小儿气管、支气管异物的多层螺旋CT诊断[J].海南医学,2011,22(8):112-113.
[4]孙志强,罗莉漫,赵林,等.多层螺旋CT对食管异物的诊断价值[J].临床军医杂,2010,38(5):878-879.
[5]彭泽学,毛元德,李水玲,等.多排螺旋CT对诊断小儿支气管内异的应用价值[J].实用医学影像杂志,2010,11(4):219-221.
[6]孙兴旺,李志明.特殊气管异物滞留气管内6个月漏诊1例[J].临床荟萃,2011,26(23):434-445.
[7]Bhat K V,Hegde J S,Nagalotimath U S,et al.Evaluation of computcd Tomography virtual bronchoscopy in pacd/atric wachcobronchial foreign body aspiration[J].J Laryngol Otol,2010,124(8):875-879.
[8]李桂萍,安永胜.多层螺旋CT诊断小儿支气管异物的临床应用[J].实用放射学杂志,2012,28(7):1099-1110.
[9]尚同祥,王荣芳,季乐新,等.双源CT低剂量扫描在幼儿支气管异物检查中的应用[J].医疗装备,2011,7(13):41-42.
[10]潘宏光,李兰,梁振江,等.小儿气管支气管异物368例临床诊治分析[J].临床耳鼻喉头颈外科杂志,2010,24(12):544-546.
[11]陈志礼,田强,赵文阁,等.纤维支气管镜下支气管异物取出术的临床应用[J].中国实用医药,2010,13(5):111-112.
[12]宋承东,卢彦.胸部X线和螺旋CT在小儿支气管异物诊断中的临床价值比较[J].中华临床医师杂志,2011,5(21):6508-6509.

