脊髓型颈椎病脊髓前动脉CT血管造影观察
王洪岗,张正丰
脊髓型颈椎病(cervical spondylotic myelopathy, CSM),特别是前部脊髓受压严重的CSM,其MRI可见脊髓形态改变及信号改变[1],主要为T2加权像高信号改变,其T2高信号区通常被认为是脊髓缺血、坏死区域[2],考虑可能与脊髓前正中沟长期受压致脊髓前动脉损伤,脊髓血供障碍有关[3]。脊髓前动脉行走于脊髓前正中沟内,动脉直径小(直径0.2~0.8 mm[4])供应脊髓前2/3区域的供血。目前尚无CSM中脊髓前动脉情况的影像学资料作为证明。2009年2月~2012年8月,本科收集脊髓受压严重伴/不伴有MRI图像T2高信号区的CSM患者共17例,在取得其同意后行颈脊髓前动脉CT血管造影(CT angiography, CTA),以鉴定该组患者的脊髓前动脉情况。
1 材料与方法
1.1 临床资料
本组病例17例,男14例,女3例;平均49.4岁(31~80岁);患者均为门诊收治患者。17例患者均为CSM,2例伴发脊髓前动脉综合症(anterior spinal artery syndrome, ASAS),颈椎MRI无异常T2高信号者3例,存在异常T2高信号14例。病变节段:多节段受损7例,单节段受损10例。患者入院后行颈椎正侧位X线、颈椎MRI等常规检查,取得患者同意后行颈脊髓前动脉CTA,全科讨论后14例行前路椎间盘切除椎管减压植骨融合内固定术,3例因患者自身原因未行手术治疗。术后应用抗生素24 h,5~7 d拆线出院。术后平均随访10个月(0.5~12个月)。
1.2 CTA检查方法
使用美国GE公司的LightSpeed 64排螺旋CT机进行扫描。参数设置及检查方法与文献[5]一致。
1.3 随访方法
患者出院前嘱患者术后定时回院复查,期间若有不适及时复查。并教患者及家属美国脊柱损伤协会(American Spinal Injury Association, ASIA)分级检查方法[6],重点询问主要肌肉肌力恢复情况,并据实做好记录。
2 结 果
2.1 CTA 阻塞
2例CSM并发ASAS患者脊髓前动脉造影,显示颈脊髓前动脉于病变部位不连续(C4/C5处脊髓前动脉中断见图1; C4脊髓前动脉中断见图2)。其余15例CSM患者CTA脊髓前动脉造影均显影,未见明显中断(见图3)。
2.2 随访
经过平均10个月(0.5~12个月)的随访,1例CSM伴ASAS患者术后2周由C级恢复至D级。另一例CSM伴ASAS患者术后未见明显恢复。其余15例CSM患者12例行手术治疗,其中有11例至最后随访时由D级恢复到E级,1例无明显恢复(D级);3例CSM未行手术减压,2例神经症状加重(E级至D级, D级至C级),1例无明显改变(D级)。
3 讨 论
3.1 脊髓前动脉与ASAS
脊髓前动脉梗塞被认为是外伤性脊髓损伤[7-8]和颈椎病中脊髓损伤[9]的重要病因。ASAS同时也被称作Beck综合征,指的是因各种原因导致的脊髓前动脉阻塞,脊髓腹侧2/3区域缺血坏死引起的病变水平平面以下的中枢性瘫痪,痛温觉消失而本体觉、振动觉存在,伴有/不伴有膀胱、直肠功能障碍[10]。ASAS的临床诊断一直是临床医生面临的难题,一般依靠患者典型的临床症状,及典型的MRI表现作出诊断。 MRI是目前诊断ASAS最常用的影像学手段[11],典型的MRI表现是在发病24 h后缺血节段脊髓前2/3呈T1WI低信号或等信号、T2WI高信号,横截面扫描部分患者可发现典型的脊髓前角圆形高T2病灶,呈“鹰眼征”[12-14]。MRI虽然能为ASAS的诊断提供一定帮助,但无直观的影像学图像支持。脊髓型颈椎病可以是导致ASAS的原因[15-16],在本组的17例CSM中有2例合并ASAS,CTA图像显示脊髓前动脉于病变节段中断,中断位置脊髓严重受压, MRI呈T2高信号,但不是典型的MRI图像,因为其脊髓已受压变形,故将其诊断为ASAS主要依靠其急性起病的病史及临床症状,更重要的是CTA图像。本组2例并发ASAS患者行脊髓前动脉造影,颈脊髓前动脉显影清楚,于脊髓信号异常的病变部位出现中断,这刚好与大多数学者认为的MRI信号异常部位可能为脊髓前动脉中断部位相吻合[17]。MR血管造影技术同样可以使脊髓前动脉显影,但是该技术在使脊髓前动脉显影的同时无法显影椎骨及脊髓组织,因此不能给病变位置定位。CTA技术可以同时使脊髓前动脉及椎骨显影,可以定位病变部位,因此本研究中选择CTA技术。CTA技术可以作为一项脊髓前动脉的诊断手段,有助于ASAS的早期准确诊断,对疾病的早期治疗提供帮助。
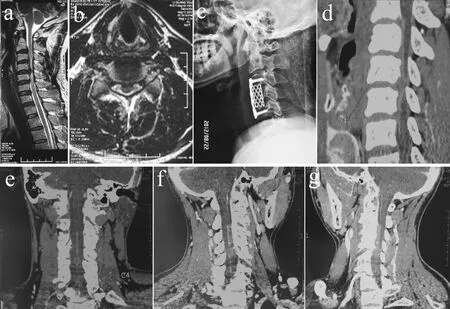
a: 矢状位MRI T2加权像 b: 受压部位MRI横截面 c: 术后侧位X线片 d: CTA侧位片 e: CTA正位片 f: CTA右斜位片 g: CTA左斜位片
a:Sagittal MRI T2WI b: Cross section of MRI T2WI of lesion area c: Postoperative lateral X-ray film d: Lateral CTA e: Anteroposterior CTA f:Right tilted view of CTA g: Left tilted view of CTA
图1CSM并发ASAS患者影像学资料(C4/C5)
Fig.1Radiologic data of patient with CSM and ASAS(C4/C5)
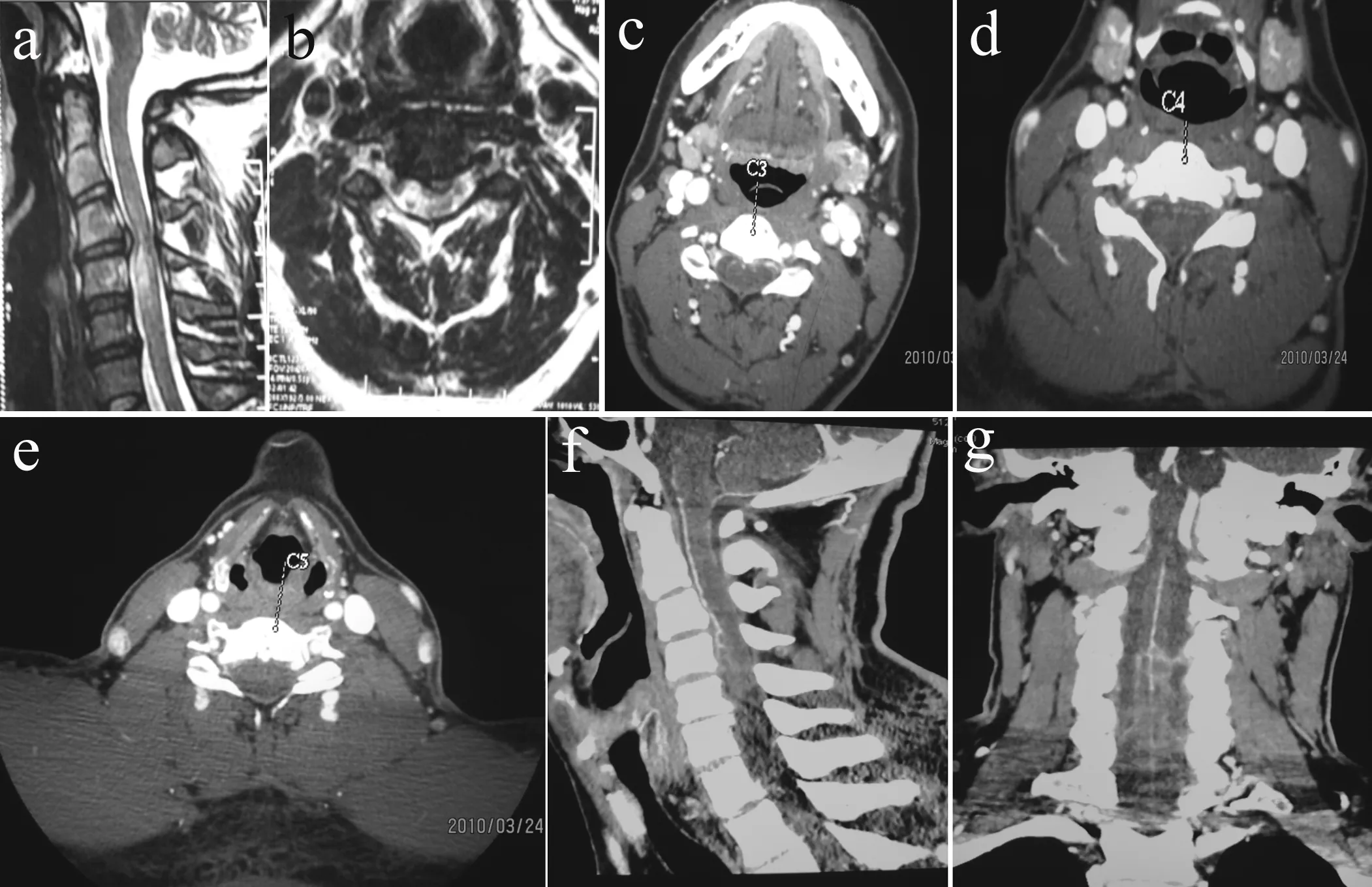
a: 矢状位MRI T2加权像 b: 受压部位MRI横截面 c: CTA C3横截面 d: CTA C4横截面 e: CTA C5横截面 f: CTA侧位片 g: CTA正位片
a: Sagittal MRI T2WI b: Cross section of MRI T2WI of lesion area c: Cross section of CTA in C3d: Cross section of CTA in C4e: Cross section of CTA in C5f: Lateral CTA g: Anteroposterior CTA
图2CSM并发ASAS患者影像学资料(C4)
Fig.2Radiologic data of patient with CSM and ASAS(C4)
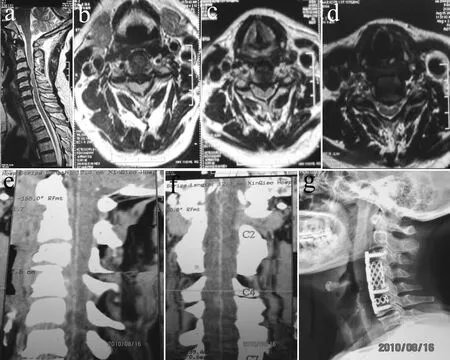
a:矢状位MRI T2加权像 b~d: 病变节段MRI T2加权像横截面 e: CTA侧位片 f: CTA 正位片 g: 术后侧位X线片
a: Sagittal MRI T2WI b-d: Cross sections of of MRI T2WI of lesion area e: Lateral view of CTA f: Anteroposterior CTA g: Postoperative lateral X-ray film
图3CSM患者影像学资料
Fig.3Radiologic data of patient with CSM
3.2 脊髓前动脉与CSM的脊髓压迫及MRI T2高信号
CSM是一种常见的颈椎病,以颈段脊髓受压为其病理特点。临床上常表现为中枢神经受损的表现,MRI检查可发现其受压部位出现局部的T1等信号或低信号及T2高信号,通常认为该区域为脊髓缺血区[2],缺血原因至今不甚明了,但考虑与脊髓前动脉受压致脊髓缺血障碍可能有关。该实验中,本组15例单纯CSM患者行脊髓前动脉CTA,脊髓前动脉均显影,无一中断。这说明一方面CSM患者来自前方的压迫,甚至是较严重的来自前正中的压迫不易将脊髓前动脉损伤;原因可能是由于压迫物缓慢增生,压迫逐渐加重所致,也可能是由于脊髓本身质地较脆软,而脊髓血管较柔韧,所以即使脊髓出现明显损伤而脊髓前动脉不易受损。另一方面,脊髓前动脉与脊髓受压节段出现的MRI T2高信号区域无明确的因果关系,考虑该区域损伤可能与神经细胞受压或其他脊髓血管,如脊髓中央动脉或椎动脉损伤致局部缺血坏死有关,遗憾的是本组实验中未见中央动脉显影,根动脉也只是偶尔可见,该推断有待于进一步研究考证。本组15例单纯CSM患者没有临床症状急性加重的病史,CTA前动脉造影未见脊髓前动脉中断,即使有些患者脊髓压迫很重,MRI T2显示高信号(见图2)说明相对于脊髓组织来讲,脊髓前动脉不易受损,脊髓缺血损伤的原因可能是前根动脉或中央动脉的损伤,但本组实验中仅有少量患者脊髓前根动脉显影且不确定,未见中央动脉显影,故尚缺乏影像学资料证实。
3.3 脊髓前动脉与ASAS及CSM的预后
ASAS患者脊髓前动脉阻塞,脊髓缺血损伤较重,一般患者恢复较差。本组2例ASAS患者,均为急性疾病,均行前路减压手术,但预后截然不同,究其原因可能与发病后手术减压时间有关,本组2例CSM并发ASAS患者中减压早患者恢复快,术后2周即由ASIA C级恢复到D级,而发病后1周就医的另一位患者,手术后随访至12个月时仍为入院时的ASIA C级,仅仅是疼痛感消失,麻木不适感减轻。前者症状恢复良好也可能是及时的手术减压使脊髓前动脉再通,恢复了脊髓的供血,但仍需要随访,复查。CSM病程长,脊髓受压严重,常常需要手术治疗,颈椎前路手术具有减压彻底等优点[18],因此本组病例手术患者均采取前路手术,但预后不尽相同。15例单纯CSM患者中,12例患者行手术减压,10例患者恢复良好,2例无明显恢复,3例未行手术治疗,随访时发现2例症状有所加重,1例无明显变化。15例患者脊髓前动脉均未损伤,但预后不同。通过本组实验未发现脊髓前动脉与CSM的临床预后有必然关系。减压术后2例无明显恢复者均为病程长,MRI T2高信号区范围大,也许患者术后的恢复与患者脊髓受压迫的轻重,脊髓坏死区域的大小及位置有关,如果能够复查CSM患者的MRI观察减压后脊髓信号的变化,或许能找到他们之间的关系。当然,这种预后的不同也可能与患者的年龄、身体状况有关[19-20]。
3.4 存在的问题
本实验选取17例患者行脊髓前动脉造影,直观的观察了ASAS、CMS患者的脊髓前动脉,进步一明确了脊髓前动脉与上诉疾病的关系,但实验并不完善,存在一些方面的问题。患者本量小,特别是CSM并发ASAS仅2例,患者缺乏术后CTA及MRI的复查,如果对以上患者进行复查或许会有新的发现,该实验需要进一步深入研究。
参考文献
[1] 贾连顺. 颈椎病的诊断学基础[J]. 脊柱外科杂志, 2004, 2(3):187-189.
[2] Ahn JS, Lee JK, Kim BK. Prognostic factors that affect the surgical outcome of the laminoplasty in cervical spondylotic myelopathy[J]. Clin Orthop Surg, 2010, 2(2):98-104.
[3] Tubbs RS, Blouir MC, Romeo AK, et al. Spinal cord ischemia and atherosclerosis: a review of the literature[J]. Br J Neurosurg, 2011, 25(6):666-670
[4] Yagi M, Ninomiya K, Kihara M, et al. Long-term surgical outcome and risk factors in patients with cervical myelopathy and a change in signal intensity of intramedullary spinal cord on Magnetic Resonance imaging[J]. J Neurosurg Spine, 2010, 12(1):59-65.
[5] 王洪岗, 张正丰. 18例外伤性颈脊髓损伤患者颈脊髓前动脉CT血管造影观察 [J]. 第三军医大学学报, 2012(20):2105-2017
[6] No authors listed. APPENDIX A: American Spinal Injury Association Standard Neurological Classification of Spinal Cord Injury[J]. Continuum (Minneap Minn), 2011, 17(3 Neurore habilitation):644-645.
[7] Sarikaya H, Tettenborn B. Spinal cord infarction after weight lifting[J]. Am J Emerg Med, 2006, 24(3):352-355.
[8] Baron EM, Young WF. Cervical spondylotic myelopathy: a brief review of its pathophysiology, clinical course, and diagnosis[J]. Neurosurgery, 2007, 60(1 Supp1 1):S35-41.
[9] Ii Y, Maki T, Furuta T, Kuzuhara S. Cervical spinal cord infarction in a patient with cervical spondylosis triggered by straining during bowel movement[J]. J Clin Neurosci, 2009, 16(1):106-107.
[10] Herrick MK, Mills PE Jr. Infarction of spinal cord. Two cases of selective gray matter involvement secondary to asymptomatic aortic disease [J]. Arch Neurol, 1971, 24(3):228-241.
[11] 陈红桃, 杨柯, 曹新生, 等. 浅析脊髓前动脉综合征MRI诊断[J]. 放射学实践, 2010, 25(7):740-742.
[12] Weidauer S, Nichtweiss M, Lanfermann H, et al. Spinal cord infarction:MR imaging and clinical features in 16cases[J]. Neuroradiology, 2002, 44(3):851-857.
[13] Arai S, Utsunomiya H, Wakugawa Y, et al. A case of spinal cord infarction caused by cervical discherniation[J]. Brain Nerve, 2007, 59(9):997-1000.
[14] Beslow LA, Ichord RN, Zimmerman RA, et al. Role of diffusion MRI in diagnosis of spinal cord infarction in children[J]. Neuropediatrics, 2008, 39(3):188-191.
[15] 郭勇, 倪斌, 贾连顺. 颈椎间盘突出致脊髓前动脉综合征[J]. 脊柱外科杂志, 2006, 4(6):363-364.
[16] Stapf C, Mohr JP, Straschill M, et al. Acute bilateral arm paresis[J]. Cerebrovasc Dis, 2000, 10(3):239- 243.
[17] Yuh W, Marsh EE, Wang AK, et al. MR imaging of spinal cord and vertebral body infarction[J]. AJNR Am J Neuroradio, 1992, 13(1):145-154.
[18] 周大凯, 张忠民, 金大地. 颈前路手术治疗脊髓型颈椎病临床疗效的影响因素分析[J].脊柱外科杂志, 2008, 6(4):210-213.
[19] Nedeltchev K, Loher T, Stepper F, et al. Long-term outcome of acute spinal cord ischemia syndrome [J]. Stroke, 2004, 35(2):560-565.
[20] Pouw MH, Hosman AJ, van Kampen A, et al. Is the outcome in acute spinal cord ischaemia different from that in traumatic spinal cord injury? A cross-sectional analysis of the neurological and functional outcome in a cohort of 93 paraplegics[J]. Spinal Cord, 2011, 49(2):307-312.

