K形钛笼在颈椎前路减压融合术中的应用研究
才晓军 吴广森 侯君子 马远征 罗小波 朱 俊
K形钛笼在颈椎前路减压融合术中的应用研究
才晓军①吴广森①侯君子②马远征①罗小波①朱 俊③*
目的:评估K形钛笼的制备及评价其在颈椎前路融合术中的应用效果。方法:针对退行性颈椎单纯颈椎间盘突出、椎间盘突出伴后纵韧带骨化、双节段病变和三节段病变患者31例进行统计。手术方式采用K形钛笼治疗椎体次全切除神经减压,K形钛笼支撑加钛板螺丝钉内固定。结果:本研究对23例患者进行了随访,随访率为74.2%;随访时间为6~33个月,平均15个月;植骨融合时间平均6个月,融合稳定率为100%,术后X射线检查未见内置物松动、脱出或沉降。结论:K形钛笼植入配合钛板螺丝钉内固定方法能够获得椎体次全切除后较强的颈椎即刻稳定性,可避免术后内植物的移位、脱出和沉降,手术安全性高。
K形钛笼;颈椎病;前路减压
才晓军,男,(1961- ),本科学历,副主任医师。解放军第309医院骨科中心,从事骨科脊柱以及各种复杂性骨折的诊疗工作。
20世纪80年代钛笼植骨技术引入颈椎重建,并逐渐广泛使用。钛笼采用镂空设计,用其容纳减压椎体骨植入,获得结构重建,从而提高了稳定性和骨性融合率[1]。然而,临床上使用的钛笼呈圆柱形,上下两端平行,按常规方法植入后容易出现钛笼移位和疝出,导致神经、食管受压等并发症发生[1-5]。本研究将普通网状钛笼修剪成K形,应用于退变性颈椎疾患的手术治疗,取得了良好的治疗效果[6-9]。
1 资料与方法
1.1 临床资料
选取解放军第309医院2006年8月至2009年8月采用K形钛笼治疗退行性颈椎病患者31例,其中男性18例,女性13例;年龄41~78岁,平均年龄54.3岁。神经根型14例,脊髓型8例,椎动脉型3例,混合型6例。术前常规X射线检查排除颈椎骨折、脱位6例,显示颈椎曲度变直或反屈、椎体缘骨赘形成、钩椎关节增生及椎间孔变小18例;CT显示合并后纵韧带骨化2例,轻度黄韧带固化3例;MRI检查显示颈椎间盘信号改变,间盘突出22例,髓核溢出压迫硬膜囊及脊髓8例。双节段病变25例,三节段病变6例。本研究手术均采用颈椎前路椎体次全切除神经减压、K形钛笼置入植骨融合联合钛板螺丝钉内固定术[10-11]。术后疗效评定。
1.2 手术方法
(1)患者仰卧位,常规颈椎前路显露途径,定位后清除髓核组织、纤维环及软骨板,保护骨性终板;椎体开槽次全切除,宽度为两侧颈长肌内侧缘偏外2~2.5 mm,切除椎体后缘增生骨赘和钙化的后纵韧带,行潜式减压,并清除脱入椎管内的髓核组织,彻底解除神经根和脊髓压迫[3,11-14]。
(2)K型钛笼的制备。使用枢法莫公司提供的网状钛笼[15-18],其直径为10~12 mm,用试模测量植骨床的长度及大小,将钛笼修剪成K型,前侧上下翼及后下翼呈三角形,翼长4~6 mm,翼底宽3~5 mm。成型后的钛笼侧面观其上端状如“√”形,下端状如“∩”形。如图1(a)、图1(b)所示。

图1 修剪成型的K形钛笼翼突状态
(3)植骨床的准备。用磨钻在上位椎体下部和下位椎体上部前侧磨出三角形龛凹,其深度相当钛笼的壁厚,用于容纳K形钛笼的上、下前翼。在下位椎体上端面按钛笼直径由前面皮质向后测量,在椎体中后1/3交界处用磨钻将骨性终板钻出开口,用改良的“L”形骨刀平行于椎体纵轴压入椎体,其深度、宽度能够容纳钛笼后下翼即可。
(4)将椎体减压骨或取自体髂骨植入钛笼内挤压密实,放置钛笼下端嵌入骨槽,轻柔缓慢撑开后放置上端,移除撑开器用带锁钛板及4枚螺丝钉固定,C臂透视位置满意后关闭切口,皮片引流24~48 h。术后常规生命体征监测、脱水和支持对症治疗,有效抗生素预防感染5~7 d。术后3 d下地活动,颈围保护6~8周,定期复查X光片和MRI。
2 结果
K形钛笼植骨融合手术时间为70~150 min,平均时间为90 min;出血量为80~300 ml,平均出血量为150 ml。术中无神经、血管及食道损伤,术后无局部血肿及脊髓压迫,无感染等并发症。术后引流量为20~80 ml。
术后随访采用电话咨询或手机短信等方式,共随访患者23例,其回访率为74.2%,神经根型恢复满意率为100%。患者脊髓型症状体征均有改善,6例均能坚持正常生活,其中4例可从事开车等复杂工作;椎动脉型3例均得到随访,眩晕恶心等症状均缓解。常规术后第3 d,第3个月、6个月及12个月摄颈椎正侧位片,X射线显示颈椎弧度基本正常,未见钛网松动、移位及退钉现象,稳定性良好(如图2所示)。

图2 颈椎前路术后X射线片
3 讨论
3.1 颈椎前路椎间撑开钛笼植入手术的优缺点
颈椎病多以椎间盘退变为病理基础,随着病情发展常合并椎体后缘骨赘形成和后纵韧带骨化等,进一步造成颈段脊髓和颈神经压迫。由于致压物来自椎管前方,颈椎前路减压是治疗的最有效方法。减压后的钛笼置入和椎体重建保证了颈椎体的支柱作用,使头颈部的生物机械应力得以正常分散、传导,既能保护脊髓及脊神经根免受非生理性刺激或损伤,亦能明显减缓邻近节段退变[11,19]。
自Robinson和Smith等首次报道颈椎前路减压、植骨术以来,前路手术内固定装置,经历了单纯髂骨内固定、单纯界面螺钉髂骨植骨内固定到钛板髂骨内固定、钛板钛网内固定的变迁[12,20]。钛板加钛网植入内固定成为主流。目前,应用的钛笼有厚壁周边圆孔型和网状型两种。厚壁圆孔型其上下端需加装端口,端口有数个小齿结构,意图嵌入骨质起到早期的稳定作用;而网状钛笼意图依靠不平整的端口嵌入骨质实现稳定,其本身强度具备支撑作用,其中空部分可容纳所植入骨质,其周边通透圆孔或网孔及上下端可使内部骨质与外部活骨接触,利于血运形成,使笼内骨成活和融合。但术中如不能切除骨性终板显露松质骨并使骨端平坦,则与钛笼的接触不完全,且无法自行嵌入骨质,需去除较多骨质而使支撑强度减弱、螺丝钉拧入椎间隙。防止突入椎管的办法是先在钛笼中部捆一根丝线,安放钢板后再与钢板捆绑结扎固定,这种方法既不准确,又会存在异物。曾经失败的病例出现钛笼及钢板脱出,钛网沉陷或移位会严重影响手术效果,甚至危及生命(如图3所示)。
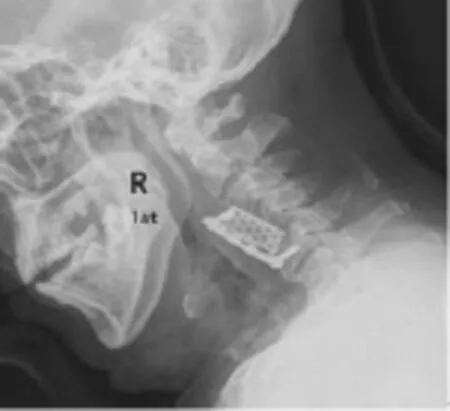
图3 手术后钛笼钢板前脱位
3.2 改良K形钛笼植入具备优良的力学优势
人体在不同退变情况下其椎体的形态会有所变化,而总的形态是呈上位椎体下部的形态为向前下倾斜的弧形,前下缘伸长,支撑钛笼有向后(脊髓方向)滑动的倾向;下位椎体的上部的形态亦为向前下倾斜的弧形,后上缘伸长,支撑钛笼有向前(食管、气管方向)滑动的倾向。选择网状钛笼,将其前侧修剪后保留增长的翼状突起,起到防止向后滑入椎管的危险,上端后侧适应椎体倾斜的部位向上倾斜可防止向前滑动,并与前翼形成一夹角使钛笼上端与椎体形态完全吻合[4,14]。钛笼下端前后侧均剪留出翼状突起嵌入椎体骨质,防止前滑脱的危险。颈椎体的前后径为14.0~18.0 mm,所选钛笼直径在10.0~12.0 mm,钛笼的位置占居椎体的前2/3。因此,应在下位椎体上终板处磨骨孔以容纳后下翼,使成型钛笼上下端完全与椎体缘形态吻合,又经翼状突起的嵌合,钛笼植入后不会移位,其本身就能达到稳定支撑的效果。
前侧钢板螺丝钉的固定,主要起到早期稳定的作用,但在不同骨质强度的情况下,其螺丝钉固定的效果是不同的,只有钛笼的嵌入稳定,钢板螺丝钉的稳定才有保证。钢板固定一般情况下依靠四枚自锁螺丝钉固定于椎体骨质,有时凭手感会发现其中某一枚或多枚螺钉不十分牢固的情况,依靠钛笼的稳定以及颈围防护3~6个月,仍然是可靠的,5~6个月后完成移植骨的死而复生和爬行替代过程,实现骨性融合[21]。
3.3 K形钛笼的临床应用特点
K形钛笼的优点:①适应颈椎体上下缘端的不平整性,实现钛笼两端与骨性终板达到完整接触,符合形态解剖学的理想匹配;②不破坏终板,增强了支撑力;③不需去除过多的骨质,保留了椎体更多的骨质体积,利于螺钉的拧入,最大限度保留了骨质对螺丝钉的把持力;④K形的前侧上下翼,可以防止放置过深或其他受力不当而突入椎管,K形钛笼的两端后部适合椎体的形态,可防止前脱;⑤不影响钢板螺钉的放置;⑥由普通网状钛笼制作成K形钛笼剪裁容易。
综上所述,探寻既能有效避免传统内固定装置的不利影响,又能提供良好的术后即刻稳定性的新型颈椎前路内固定方法成为广大学者研究的目标。随访结果表明,术中对普通钛网进行修剪和改良,创造出K形钛笼用于经颈前路颈椎体次全切除手术植入,配合前路钛板内固定治疗31例颈椎退行性疾病,手术操作简单、安全可靠,术后颈椎间隙高度及生理前凸曲度保持充分,椎间植骨融合率达100%,无钛笼移位、松动、脱出等并发症发生,疗效确切[22]。
[1]Koptan W1,Elmiligui Y,Elsharkawi M.Single stage anterior reconstruction using titanium mesh cages in neglected kyphotic tuberculous spondylodiscitis of the cervical spine.[J].Eur Spine J.2011,20(2):308-313.
[2]马永刚,刘世清,李亚明,等.中国脊柱脊髓杂志颈椎前路减压融合术后钛笼下沉临床分析[J].中国脊柱脊髓杂志,2011,21(1):21-23.
[3]段文,孔荣,黄威.钛笼与聚醚醚酮椎间融合器在颈前路减压椎间融合中的应用[J].中国组织工程研究,2014,18(4):625-630.
[4]张陆,刘志昂,姜岩,等.锁定钢板、Cage、钛笼结合治疗脊髓型颈椎病的疗效分析[J].现代中西医结合杂志,2013,22(19):2110-2111.
[5]青祖宏,刘明,高巍.经前路椎体次全切钛笼置入锁定钢板螺丝钉内固定治疗相邻两节段脊髓型颈椎病[J].首都医药,2013,(24):41-43.
[6]卢公标,权正学,蒋电明.人工椎体的发展及在脊柱外科中的应用[J].中国修复重建外科杂志,2006,20(4):419-422.
[7]易文彪,王万明,陈庆泉,等.Zero-P椎间融合器的早期临床疗效[J].中国医学创新,2014,11(6):93-95.
[8]李爱国,彭兴梅,董玉珍.陈旧性胸腰段脊柱骨折伴脊髓损伤不同手术治疗分析[J].中国现代药物应用,2014,8(2):96-97.
[9]唐常辉,高文恺.前路减压植骨融合钛板内固定治疗下颈椎骨折脱位疗效分析[J].医学信息,2014,27(2):55-56.
[10]江兵,朱成润,曹燕庆.颈椎前路手术早期并发症及防范措施[J].疑难病杂志,2014,13(1):67-69.
[11]Bartolomei JC,Theodore N,SonntagVK.Adjacent level degeneration after anterior cervical fusion:a clinical review[J].Neurosurg Clin N Am,2005,16(4):575-587.
[12]Hwang SL,Hwang YF,Lieu AS.Outcome analyses of interbody titanium cage fusion used in the anterior discectomy for cervical degener-ative disc disease[J].J Spinal Disord Tech,2005,18(4):326-331.
[13]Guo-Quan,Zheng Yan,Wang Pei-Fu.Early posterior spinal canal decompression and circumferential reconstruction of rotationally unstable thoracolumbar burst fractures with neurological deficit[J].Chin Med J (Engl),2013,126(12):2343-2347.
[14]Kepler CK,Rawlins BA.Mesh cage reconstruction with autologous cancellous graft in anterior cervical discectomy and fusion[J].J Spinal Disord Tech,2010,23(5):328-332.
[15]Ioannis D,Papanastassiou Maria,Gerochristou Kamran,et al.Defining the indications,types and biomaterials of corpectomy cages in the thoracolumbar spine[J].Expert Rev Med Devices,2013,10(2):269-279.
[16]Kabir SM,Alabi J,Rezajooi K,et al.Anterior cervical corpectomy: review and comparison of results using titanium mesh cages and carbon fibre reinforced polymer cages[J].Br J Neurosurg,2010,24(5):542-546.
[17]Grob D1,Daehn S,Mannion AF.Titanium mesh cages (TMC) in spine surgery[J].Eur Spine J,2005,14(3):211-221.
[18]Yang Q1,Li JM,Yang ZP,et al.Treatment of thoracolumbar tumors with total en bloc spondylectomy and the results of spinal stability reconstruction[J].Zhonghua Zhong Liu Za Zhi,2013,35(3):225-230.
[19]Dai LY,Jiang LS,Jiang SD.Anterior-only stabilization using plating with bone structural autograftVersus titanium mesh cages for two-or three-column thoracolumbar burst fractures:a prospective randomized study[J]. Spine,2009,34(14):1429-1435.
[20]DenaroV1,Di Martino A,Papalia R,et al.Patients with cervical metastasis and neoplastic pachymeningitis are less likely to improve neurologically after surgery[J].Clin Orthop Relat Res,2011,469(3):708-714.
[21]Villafañe JH,Fernandez-de-Las-Peñas C,Pillastrini P.Botulinum toxin type A combined with cervical spine manual therapy for masseteric hypertrophy in a patient with Alzheimer-type dementia:a case report[J].J Chiropr Med,2012,11(4):280-285.
[22]Grković D,Bedov T.Outcome ofVisual acuity after surgical removal of pituitary adenomas[J]. Srp Arh Celok Lek,2013,141(5-6):296-303.
Research and application of k-shaped titanium mesh in anterior cervical fusion
CAI Xiao-jun, WU Guang-sen, HOU Jun-zi, et al// China Medical Equipment,2014,11(5):60-63.
Objective:To evaluate the preparation and application effect of K-shaped titanium mesh in anterior cervical fusion.Methods:Degenerative cervical spondylosis cases were analyzed statistically, including simple cervical discherniation, discherniation associated with ossification of posterior longitudinal ligament, double segment lesions, three segmental lesions cases. All patients were in X-ray and MRI to exclude fracture or dislocation before the surgery. Surgical subtotalVertebral nerve decompression was put into use, and k-shaped titanium mesh airfoil support plus titanium screw to fixation.Results:The 23 cases patients in this group were followed up with the rate of 74.2% from 6 to 33 months, and with average of 15 months. Bone fusion time averaged to 6 months, with the fusion rate of 100%.Postoperative X-ray examination showed no built-in objects loose, prolapse or settlement.Conclusion:K-shaped titanium implants with titanium screw fixation to obtain subtotalVertebral cervical spine immediately after the strong stability, could avoid the shift, extrusion and sedimentation of the inside plant, with high security surgery. And the K-shaped titanium mesh was prone to preparation.
K-shaped titanium mesh; Cervical disease; Anterior decompression
1672-8270(2014)05-0060-04
R681.55
A
10.3969/J.ISSN.1672-8270.2014.05.022

2014-01-06
①解放军第309医院骨科中心 北京 100091
②解放军第309医院移植ICU 北京 100091
③解放军第309医院医学工程科 北京 100091
*通讯作者:zhjacd@163.com
[First-author’s address]Center of Orthopedic Department, the 309thHospital of Chinese PLA, Beijing 100091, China.

