老年高血压危象的急诊抢救及其改进措施研究
黄勇谋
广东省肇庆市第二人民医院,广东肇庆 526020
不同日期内连续3 次测得血管收缩压不低于140 mm Hg(1 mm Hg=0.133 kPa)、舒张压高于90 mm Hg的60 岁以上患者,符合老年高血压的临床诊断标准[1]。老年高血压危象则指的是患者遭遇负性诱因后短时间内引发的血压急剧升高,收缩压高于200 mm Hg、舒张压高于120 mm Hg 的危险现象。 急诊抢救是在紧急情况下帮助挽回生命、提高后续治疗成功率的重要因素,目前关于老年高血压危象的急诊抢救方法还尚存争议[2],各项老年高血压危象方面的临床急诊救治与处理工作也有待完善。 老年高血压危象发病急、临床病症特殊, 患者常会同时遭受机体重要脏器如心脏、肾脏、脑部或视网膜等功能器官的损害[3]。所以老年高血压危象患者的急诊抢救必须及时,同时还应重视患者的特殊病理或生理特点,依据不同的发病机制进行个体化治疗,尽可能降低患者病死率与致残率。 本研究选择急诊抢救治疗的老年高血压危象患者为研究对象,对其治疗效果进行评估,同时分析其急诊抢救的改进措施,现报道如下:
1 资料与方法
1.1 一般资料
选取2006 年1 月~2012 年2 月肇庆市第二人民医院急诊科抢救治疗的老年高血压危象患者130 例为研究对象。全部研究对象收缩压均高于200 mm Hg、舒张压均高于120 mm Hg,均存在头晕头痛、恶心烦躁、胸痛心悸、呕吐多汗、视物模糊等临床症状,符合2005 年《高血压防治指南》中的临床高血压危象的诊断标准。2006 年1 月~2009 年11 月入院的65 例患者为对照组,2009 年12 月~2012 年2 月入院的患者65例为观察组。观察组男37 例,女28 例;年龄60~87 岁,平均(71.21±5.67)岁;病程5~32 年,平均(19.82±8.01)年;急诊抢救时间30 min~6.5 h,平均(2.28±1.01)h;高血压危象的诱因:情绪激动因素12 例,未按时服药因素25 例,天气因素9 例,饮食因素3 例,劳累因素13 例,其他3 例。 对照组男35 例,女30 例;年龄62~85 岁, 平均 (68.79±6.02) 岁; 病程6~31 年, 平均(20.01±7.75)年;急诊抢救时间28 min~6.5 h,平均(2.34±0.98)h;高血压危象的诱因:情绪激动因素10例,未按时服药因素26 例,天气因素10 例,饮食因素1 例,劳累因素12 例,其他6 例。 两组患者性别、年龄、病程、急诊抢救时间与发病诱因一般资料比较,差异均无统计学意义(P > 0.05),具有可比性。
1.2 急诊抢救方法与改进措施
其中对照组患者行常规未改进的急诊抢救;观察组患者入院后行快速平稳降压、吸氧治疗、预防惊厥、防治脑水肿等改进抢救措施。急诊接诊后患者取半卧位安静休息,首先询问高血压史,尽快明确高血压病史与血压上升程度的相关性。 患者转入监护室后,保持其呼吸通畅并给予常规面罩吸氧与心电监护,维持血氧饱和度高于95%。迅速为患者建立1 条或多条静脉通道,同时行血压与心率的连续测量,测量间隔为5 min。 准确测量患者血压,详细询问患者降压药的应用情况,了解其日常血压控制状况。另外,要尽早对患者行快速的体格与血液生化检查,仔细判断靶器官的受损情况;还要应用心电图、超声心动图详细检查是否合并心绞痛、心肌梗死与脑卒中等心脑血管系统病变。
全部患者的救治均以静脉滴注降压药为主,静滴速度由静脉泵控制,如有需要可辅以口服或舌下含服给药。 针对患者具体情况制定个体化的降压目标:常规降压目标为<150/90 mm Hg;对于合并脑卒中、肾病终末阶段、病程较长的老年性糖尿病、冠脉严重狭窄的冠心病、两侧颈动脉均存在严重狭窄的患者,降压目标定为<140/90 mm Hg。
单纯高血压危象、合并急性心力衰竭、心肌梗死及肺水肿的老年患者应用硝酸甘油静滴降压,若需口服给药或舌下含服则选用卡托普利片降压;治疗时依据患者血压实时测量值调整给药剂量,硝酸甘油的剂量范围为5~20 mg 的药物溶于100~250 mL 的生理盐水中,滴注速度为4~25 μg/min,卡托普利的选用范围为25~50 mg。 合并脑出血或肾病终末阶段的患者:将12.5 mg 乌拉地尔稀释在适当体积的生理盐水中后静脉推注,再以25 mg 的剂量溶于适量生理盐水中静滴;合并脑梗的患者:选用5 mg 尼卡地平溶于适量生理盐水中静滴;合并主动脉夹层的患者:应首先在15~30 min 内使血压下降至正常水平, 然后选用合适剂量与浓度的乌拉地尔、尼卡地平或硝普钠(避光)静滴。给药0.5 h 后每隔10~15 min 测量1 次患者血压,尽量确保全部患者于治疗1 h 内动脉血压的平稳下降, 且下降范围在20%~25%。 患者接受治疗2~6 h后,当其收缩压稳定降至140 mm Hg 左右,舒张压稳定下降至90 mm Hg 左右时, 撤去静脉给药系统,维持口服给药治疗。此时的口服降压药种类与剂量的选用可参照患者平日里经常服用的降压药和给药剂量,帮助实现初始治疗24~48 h 后的正常血压水平的恢复。治疗过程中若出现呼吸困难者行气管插管辅助患者呼吸;出现颅内压的显著上升时,及时给予20%浓度的甘露醇快速静滴;出现惊厥则给予苯巴比妥钠或合理剂量的安定镇静。救治同时观察记录患者临床症状与体征的动态变化, 实施记录不良反应的发生情况。
1.3 疗效判定与观察指标
选用中国医学科学院心血管病研究所制定疗效判定标准,分为显效、有效和无效。显效:治疗后,患者收缩压降低≥40 mm Hg,舒张压降低≥20 mm Hg 为显效;有效:治疗后,患者收缩压降低≥15 mm Hg,舒张压降低≥7.5 mm Hg;无效:治疗后,患者收缩压降低<15 mm Hg, 舒张压降低<7.5 mm Hg。 总有效=显效+有效。统计分析两组患者的救治效果,观察记录观察组治疗前后患者心率、血常规、血液生化、血压测量值与肝功能检查结果,重点比较治疗前后观察组患者心率、血压、血钾、血糖、尿素氮、白细胞计数、谷丙转氨酶含量水平的差异。
1.4 统计学方法
采用统计软件SPSS 13.0 对数据进行分析, 正态分布计量资料以均数±标准差(±s)表示,两独立样本的计量资料采用t 检验;重复测量的计量资料采用方差分析,两两比较采用LSD-t 检验。 计数资料以率表示,采用χ2检验。 以P < 0.05 为差异有统计学意义。
2 结果
2.1 改进前后急诊救治效果的比较
观察组患者应用改进后的急诊救治方法,抢救结束后平均血压均有所下降。 其中44 例老年患者治疗后平均血压值较治疗前有较大幅度下降,达到显效标准;14 例患者血压下降趋势达到有效标准。 治疗总有效58 例,总有效率为89.23%;急诊救治无效例数7例,治疗无效率10.77%。 对照组患者急诊救治总有效率为73.85%(48/65),显著低于观察组,差异有统计学意义(P < 0.05)。 见表1。

表1 改进前后急诊救治效果的比较[n(%)]
2.2 急诊救治前后观察组患者血压与心率变化
观察组患者治疗1 h 后收缩压与舒张压均明显低于治疗前,差异有统计学意义(P < 0.05);患者停止急诊救治后,收缩压与舒张压较治疗前均有大幅度下降,差异有统计学意义(P < 0.05)。 患者治疗1 h 后心率随着血压的降低而出现加快现象,停止急救治疗后心率加快现象消失,与治疗前比较,差异无统计学意义(P > 0.05)。 见表2。
表2 急诊救治前后观察组患者血压、心率的变化情况(±s)
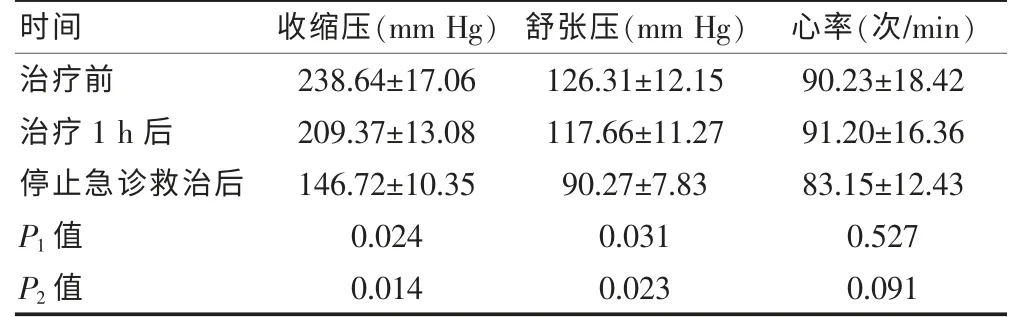
表2 急诊救治前后观察组患者血压、心率的变化情况(±s)
注:P1 表示治疗1 h 后与治疗前各指标比较的统计学结果;P2 表示停止急诊救治后与治疗前各指标比较的统计学结果;1 mm Hg=0.133 kPa
?
2.3 急诊救治前后观察组患者血常规、 血液生化与肝功能的检查结果
观察组患者急诊抢救后血钾、血糖、尿素氮、白细胞计数、谷丙转氨酶含量水平与治疗前比较,差异无统计学意义(P > 0.05)。 见表3。
表3 急诊救治前后患者血常规、血液生化与肝功能变化的比较(±s)

表3 急诊救治前后患者血常规、血液生化与肝功能变化的比较(±s)
?
2.4 不良反应
观察组患者在急诊抢救过程中, 有10 例老年患者出现口干、面赤症状,另有5 例患者用药1 d 后仍伴随头晕头痛体征,但能耐受,无需停药或降低给药剂量;3 例出现脑部供血不足,对症处理后症状减轻。
3 讨论
3.1 老年高血压危象的急诊抢救原则
老年高血压危象的发病急,病情凶险临床总死亡率高。该病发病原因复杂,症状多样,常伴随多种靶器官不同程度的不可逆性损害[4]。 对于老年高血压危象患者来说,急诊抢救若不及时,则这种不可逆性损害极有可能累及到其他重要的功能器,提高患者死亡风险[5]。已有众多文献研究指出,急诊降压抢救能明显降低老年高血压危险病死率,降低患者继发心脑血管系统疾病风险,对其预后与疾病恢复具有重要意义[6]。对于老年高血压危象的急诊抢救需要注意的是:不能盲目地迅速降压。这是因为老年高血压危象患者动脉血压在短时间内下降过快、下降幅度过大时,极易刺激血栓形成,引发脑部缺血等负面效应。所以,急诊抢救老年高血压危象患者时,应充分依据患者的个体化差异,按照其临床特点选取适当的降压速率、合理的降压药应用时间,以保证尽早尽快的将血压把控在合理范围内,降低患者死亡风险。 本研究遵循了以上降压原则,依据患者血压动态变化情况,适时调整降压药的给药剂量。 同时还参考患者不同靶器官的损害程度,选取适当种类的降压药物,制定了恰当的降压目标与血压控制标准。
3.2 老年高血压危象急诊抢救的改进措施
降压药种类选择的改进:临床治疗老年高血压危象时,常首先考虑选取符合患者具体情况的降压药物静脉滴注[7]。这是由于老年高血压危象患者发病急剧,病情凶猛, 口服给药途径难以及时达到降压目的,增加患者病情进展风险[8]。 本研究在急诊抢救老年高血压危象时,仍遵循了以上治疗法则,优先考虑静滴降压药物。 但本文的改进措施为:参照患者不同靶器官的损害,选取不同的降压药静滴;同时依据患者血压降低的实际状况,选取不同的给药剂量。 这种改进措施实现了患者血压的平稳下降,达到降压目标的同时降低了心脑血管疾病的发生风险。
降压目标的改进:高血压危象的初始抢救降压目标常设定为恢复患者正常血压[9-10],本研究制定的目标与以往不同。本研究在抢救临床老年高血压危象患者时,初始目标定为患者血压的平稳控制,逐步实现血压的稳定下降。 这种降压目标的设定,是为了更好的调控降压速度与范围,降低患者死亡率,尽最大可能地避免或降低靶器官的损害。
急诊救治流程的改进: 本研究选取的65 例老年高血压危象患者,其急诊抢救流程均得到了规范化管理。全部研究对象在急诊抢救同时,加强了吸氧治疗,极大程度地发挥了氧疗对救治的重要作用。这是因为急诊抢救高血压危象患者时,脑组织会随着血压的下降而急需氧气供应[11-13],缺氧环境极易导致脑组织不能耐受,引发并发症甚至死亡[14-17]。 本文研究资料表明,经过规范化的急诊抢救治疗后,患者收缩压、舒张压显著降低的同时, 患者的不良症状也获得了缓解,该结果就证实了吸氧治疗的不可或缺性。
[1] 陆惠华.关注中国高血压防治指南2010 的新进展新理念[J].中国老年保健医学,2011,9(5):5-6.
[2] 任慧琴,乔着意,王梅,等.56 例老老年高血压危象患者的急救治疗体会[J].第三军医大学学报,2012,34(24):2452-2455.
[3] Marik PE,Varon J.Hypertensive crises:challenges and management [J]. Chest,2007,131(6):1949-1962.
[4] Hebert CJ,Vidt DG. Hypertensive crises [J]. Primary care,2008,35(3):475-487.
[5] Aggarwal M,Khan IA. Hypertensive crises:hypertensive emergencies and urgencies [J]. Cardiol Clin,2006,24(1):135-146.
[6] Backett NS,Peters R,Fletcher AE,et al. Treatment of hypertension in patients 80 years of age or older [J]. N Engl J Med,2008,358(18):1887-1898.
[7] 陈颖芳.高血压危象32 例急救治疗体会[J].现代诊断与治疗,2012,23(4):315-316.
[8] Feldstein C. Management of hypertensive crises [J]. Am J Ther,2007,14(2):135-139.
[9] 孙丽华.43 例高血压危象患者的急救治疗体会[J].当代医学,2012,18(11):91-92.
[10] 邱男.老年高血压危象的急救体会[J].实用中西医结合临床,2011,11(6):76-77.
[11] 林东杰,叶鹏.高血压危象患者中,内皮功能障碍、血小板活化、血栓形成和纤维蛋白溶解的实验研究[J].中华高血压杂志,2011,19(10):946.
[12] 王梅,李宁,乔着意,等.救治老年人高血压危象患者83 例临床体会[J].重庆医学,2010,39(8):976-977.
[13] 张忠南,卜明强,王玉,等.乌拉地尔治疗高血压危象60 例临床效果及安全性分析[J].中国医药导报,2013,10(30):104-106,109.
[14] 何子祥.高血压危象的诊断和降压药物的合理应用[J].临床合理用药杂志,2012,5(34):67-68.
[15] 李伟安.急诊高血压危象的临床诊治分析[J].现代中西医结合杂志,2012,21(15):1674-1675.
[16] 张红,岳瑞华,沈钧乐.静脉泵入地尔硫卓治疗高血压危象30 例疗效观察[J].重庆医学,2009,38(11)1402,1409.
[17] 莫钧.老年高血压危象患者的急诊治疗分析[J].中国保健营养,2013,23(7):3677-3678.

