高危型人乳头瘤状病毒检测在宫颈病变筛查中的应用探讨
杨采琴
江苏省金坛市人民医院妇产科,江苏金坛 213200
宫颈癌是临床常见的恶性肿瘤,发病率相对较高,严重威胁着女性患者的身体健康。目前,临床已经证实宫颈癌发病与持续HPV 感染具有一定的关系[1]。国内研究表明,HPV16+、HPV18+直接参与至宫颈癌的发生、发展中。有学者指出,加强宫颈癌的筛查,早期进行干预治疗能够提高患者的预后生存质量[2]。基于此,本文分析了HPV 在宫颈病变筛查中的应用情况,相关资料整理如下。
1 资料与方法
1.1 一般资料
抽取2011年9月—2013年9月入我院进行宫颈癌筛查的患者3256例作为研究对象,年龄25~68 岁,平均(43.62±2.96)岁。受教育程度:534例小学及以下,1504例初中及高中,1218例大专及以上。本组患者均采用HPV、TCT 检查以及阴道镜活检。
纳入标准:①性生活时间史≥1年;②白带异常;③无放射治疗史;④了解并自愿加入本研究。排除标准:①精神障碍者;②自身免疫性疾病;③宫颈癌疾病史;④放射治疗史。
1.2 方法
HPV 检查:取一次性宫颈刷经宫颈置入外口部位,从左至右转动宫颈刷,采集宫颈管内脱落细胞,转动6 圈后取出,并将宫颈刷置入固定液中保存。于装有固定液瓶身上粘贴标签,并及时送检。经检查,若HPV-DNA≥1.0pg/L,提示HPV 检查结果呈阳性。同时,采用荧光探针法行高危型HPV 检测,若检测结果任高危型HPVDNA 拷贝数高于103IU/mL,则提示检测结果呈阳性。
TCT 检查:利用专用宫颈刷收集宫颈外口散落细胞,呈顺时针方向旋转6 圈后取出,并将置入装有固定液的小瓶中保存,与瓶外粘贴标签,并及时进行送检。相关人员行TCT 检测期间,利用巴氏染色法观察细胞的形态,其中ASCUS、LSIL、HSIL、SCC 诊断为阳性。
阴道下活检:若TCT 检查或HPV 检查结果呈阳性,则行阴道镜活检。检查期间利用阴道镜观察宫颈内情况,并行醋酸和碘实验,若存在异常,则应行取病理组织进行检查。检查结果包括:慢性宫颈炎、CINⅠ~Ⅲ、宫颈癌。
1.3 临床观察指标
①HPV 检查结果与TCT 检查结果对比分析;②观察HPV 检查结果与宫颈病变程度的关系;③观察不同宫颈癌病变高危HPV感染的检查情况。
1.4 统计学方法
采用SPSS 16.0 统计软件进行数据分析,对计数资料采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 HPV 与TCT 检查结果对比
分析表1 中相关数据,3256例患者中,2714例HPV 检查结果呈阳性,阳性率为83.35%。对比分析HPV 与TCT 检查结果,HPV 检查结果呈阳性患者出现LSIL、HSIL、SCC 的几率高于HPV检查结果呈阴性的患者,差异具有统计学意义(χ2=5.26,P<0.05),见表1。
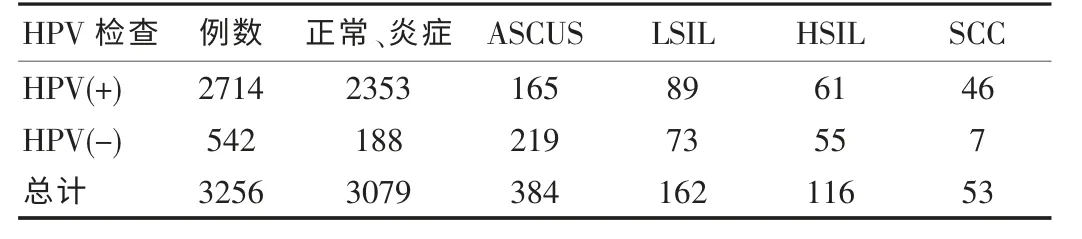
表1 3256例患者HPV 与TCT 检查结果对比
2.2 HPV 与宫颈病变对比
分析表2 中相关数据,经病理检查结果显示,本组3256例患者中,3079例检查结果为正常或炎症,占94.56%,105例CINⅠ,占3.22%,44例CINⅡ,占1.35%,17例CINⅢ,占0.52%,11例宫颈癌,占0.36%。其中HPV 检查结果呈阳性患者出现CINⅠ、CINⅡ、CINⅢ、宫颈癌的几率较检查结果呈阴性的患者高,差异具有统计学意义(χ2=5.19,P<0.05),见表2。

表2 3256例患者HPV 与宫颈病变结果对比
2.3 高危型HPV 与宫颈病变对比
分析表3 中相关数据,3256例患者中,372例HPV16+感染,占11.43%;116例患者HPV18+,占3.56%,两组患者出现CINⅠ、CINⅡ、CINⅢ、宫颈癌差异不具统计学意义(χ2=2.05,P>0.05),见表3。
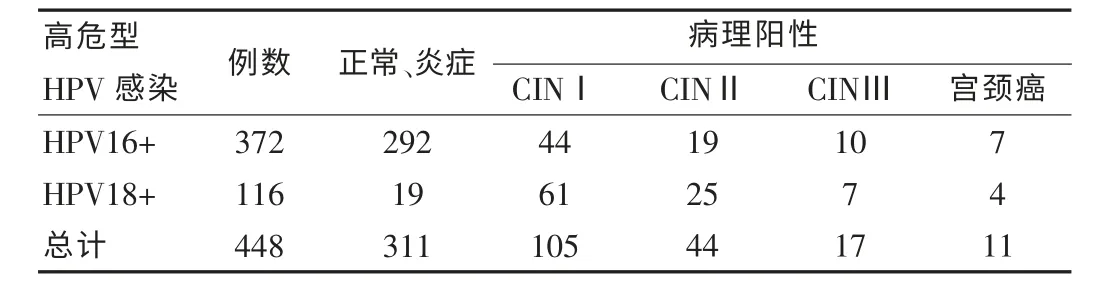
表3 448例患者高危型HPV 与宫颈病变结果对比
3 讨论
宫颈癌是临床常见的恶性肿瘤,发病率相对较高,仅次于子宫颈癌,逐渐呈年轻化发展。临床研究表明,宫颈癌的发病率呈逐年上升趋势,患者发病初期常表现为阴道不规则出血、异味、白带异常等症状,随着疾病的严重化发展,还可能诱发肿瘤压迫、贫血等症状,直接影响着患者的预后生存质量。有学者指出,加强宫颈癌筛查,了解患者存在宫颈癌的高危影响因素,并及时进行干预治疗,是降低宫颈癌的发病率的有效途径。国外研究表明,受到宫颈癌筛查完善度的影响,发达国家宫颈癌的发病率低于发展中国家。因此,早期进行宫颈癌筛查,并及时急性干预治疗,该方式能够有效控制疾病发展,提高患者预后生活质量[3]。
调查研究表明,高达90%以上的患者会伴随出现HPV 感染症状。HPV 属于双链闭合环状DNA 病毒,感染后患者往往会伴随出现上皮细胞受损症状,容易诱发宫颈病变。并不是所有HPV 感染患者均会伴随出现宫颈病变症状,一般情况下,可在感染12月左右自行好转[4]。然而,当患者持续出现HPV 感染症状,其出现宫颈病变的几率会呈明显上升趋势。有文献指出,当患者持续出现HPV 感染症状时,HPV 基因会作用机体免疫细胞中,影响结构的稳定性,诱发基因病变[5]。基于HPV 感染与宫颈癌病变的关系上,有学者对高危型HPV 感染类型进行分析,发现HPV6、HPV16、HPV43、HPV44、HPV31、HPV18等均可能诱发宫颈病变,其中HPV18、HPV16 的感染率相对较高[6]。国外研究表明,宫颈癌患者的HPV18、HPV16 感染率高达70%。HPV 感染的途径非常多,例如:性行为、年龄的增长,其中≤30 岁患者出现HPV 感染的几率相对较高。赵超等学者研究HPV 感染与年龄之间的关系时发现,低于25 岁且存在性生活的女性出现HPV 感染的几率较高,随着年龄的增长,其感染率会明显降低。因此,可将HPV 检测作为宫颈癌筛查的有效方式之一,能够明确HPV 感染的高危人群。基于此,临床必须加强HPV 在宫颈癌筛查中的应用,并不断扩大筛查范围,若检查结果呈阳性,应嘱咐患者12 个月行HPV 复检,若检查结果仍呈阳性,再行阴道镜检查,便于早期进行干预治疗。
本组研究中,3256例患者,2714例HPV 检查结果呈阳性,阳性率为83.35%。3256例患者中,372例HPV16+感染,占11.43%;116例患者HPV18+,占3.56%,两组患者出现CINⅠ、CINⅡ、CINⅢ、宫颈癌差异不具统计学意义(P>0.05)。研究结果提示,HPV 阳性检查率显相对较高,HPV18、HPV16 均属于宫颈癌高危型感染病毒。有学者指出,HPV 阳性是导致患者出现宫颈癌的高危影响因素,其中以HPV18、HPV16 感染较为常见。ZurHausen 等学者指出,HPV 感染在宫颈癌疾病的发生、发展中的作用已得到证实,其中HPV18 感染会增加患者宫颈腺癌的发生几率,HPV16 感染则容易诱发鳞状细胞癌,研究结果与国内研究结果相符。
本文对HPV 与宫颈病变情况进行分析,发现其中HPV 检查结果呈阳性患者出现CINⅠ、CINⅡ、CINⅢ、宫颈癌的几率较检查结果呈阴性的患者高,差异具有统计学意义(P<0.05)。研究结果提示,持续HPV 感染是导致患者出现宫颈癌的高危影响因素之一。调查研究表明,HPV 检查结果呈阴性的患者可能与其营养因素、不良生活习惯、性生活过早等因素存在关系,但诱发率相对较低。本研究中,11例患者均伴随出现HPV 感染症状,该研究结果与邓海萍研究结果相符。国外研究表明,HPV 感染若长期未得到清除,可能损害机体免疫力,增加T 淋巴细胞的活性,进而会增加病毒的侵袭性,可能增加浸润性宫颈癌的发生几率。
综上所述,临床必须加强对HPV 在宫颈疾病筛查在中的应用,该方式有利于了解患者HPV 感染情况,若检测结果呈阳性,则应及时行阴道镜活检,进行病情确诊。此外,单独行HPV 检测期间,易出现假阳性的现象,可结合TCT 检测,提高临床筛查的准确性,便于早期对高危人群进行干预质治疗,提高其预后生活质量。
[1]翁秀兰.高危型HPV-DNA 检测在宫颈病变筛查和随访中的应用价值[D].宁夏医科大学,2012.
[2]黄晋琰,梁齐桁.高危型人乳头瘤状病毒检测在宫颈病变筛查中的应用[J].广东医学,2013(11):1716-1717.
[3]黄修菊.液基细胞学检查与人乳头瘤病毒检测在宫颈癌及癌前病变筛查中的应用价值比较[D].新疆医科大学,2012.
[4]智艳芳,李肖甫,邱翠,等.液基薄层细胞学联合高危型人乳头状瘤病毒检测在宫颈癌前病变筛查中的应用[J].新乡医学院学报,2014(4):264-268.
[5]郜红艺,李兵,毛玲芝,等.薄层液基细胞学与高危型人乳头瘤病毒检测在宫颈上皮病变筛查中应用价值[J].中国妇幼卫生杂志,2011(3):124-127.
[6]来永静,戴淑真,初慧君,等.高危型人乳头瘤病毒负荷量检测合并年龄因素在宫颈病变筛查中的作用[J].肿瘤防治研究,2011(5):542-544.