康复训练联合高压氧对急性脑梗死患者功能恢复的影响
孟庆芳,刘依凌,孙姗姗
脑梗死在临床上发病率高,致残率高,在救治存活的脑梗死患者中70%~80%伴有不同程度的残疾,严重影响了患者的生存质量,给家庭和社会带来沉重的负担。超早期溶栓能减少后遗症,由于受时间窗限制,临床应用不多,大约在2%~3%左右[1]。由于失去溶栓机会或不能溶栓的患者,只能采用药物治疗。因此探索有效的康复方法成为预防和减轻致残的关键。笔者所在医院采用早期高压氧联合康复综合治疗100例急性脑梗死患者,现报告如下。
1 资料与方法
1.1 病例选择标准 符合1995年全国第四次脑血管病学术会议通过的诊断标准[2]。同时具备以下条件:①首次发病在48 h以内入院;②经颅脑CT或MRI检查证实为急性脑梗死;③生命体征平稳。排除标准:①存在脑疝或严重的脏器功能不全;②血压>160/97.5 mmHg(1 mmHg=0.133 kPa);③存在高压氧治疗禁忌证。
1.2 一般资料 选择2010 ̄08—2012 ̄03笔者所在院符合上述标准的100例急性脑梗死患者。将入选患者随机分为4组,经统计学分析,组间一般情况无显著性差异(P>0.05),见表1。
1.3 治疗方法

表 1 4组患者一般资料
1.3.1 对照组 予常规脱水、抗血小板聚集、调脂、保护脑细胞、改善循环等基本治疗。
1.3.2 高压氧组 予常规药物和高压氧治疗。高压氧治疗在患者病情稳定、神经系统症状不再进展后48 h开始,采用烟台冰轮高压氧有限公司产的YC229010.3-101型10人座高压氧舱,以压缩空气均匀变速(先慢后快)加压20 min至0.2 MPa,给面罩吸纯氧20 min间歇5 min,反复3次,最后经20 min均匀变速(先快后慢)减压(减压20 min继续吸氧),常压出舱。1次/d,10次1疗程,连续3个疗程。
1.3.3 康复组 予常规药物和康复治疗在患者生命体征平稳、神经系统症状不再进展后48 h,Glasgow评分>8分即开始康复训练。训练主要采用现代康复的易化技术(Bobath技术、运动再学习疗法、PNF技术等)。内容包括:①定时变换体位和保持良肢位;②患侧肢体各关节包括肩关节的被动活动;③体位变化训练;④床上训练:双手交叉上举双桥运动,髋关节控制能力训练,仰卧位及俯卧位屈膝,翻身训练(强调肩的前伸及骨盆旋转)等;⑤床边坐位及站立平衡训练,正确的坐姿、站姿,躯干前后左右和旋转活动;⑥坐站训练;⑦步行和上下楼梯训练;⑧日常活动能力训练;⑨作业疗法(OT)等。康复治疗每周6 d,60~120 min/d,遵循个体化康复原则,循序渐进。
1.3.4 联合组 予常规药物、高压氧和康复治疗,方法同上。
1.4 评定方法 神经功能缺损程度采用1995年全国第四届脑血管病会议指定的评分标准[2]评测(最高分45分,最低分0分),肢体运动功能采用简式Fugl-Meyer运动功能评分法[3](Fugl-Meyer assessment,FMA),日常生活能力采用修订的 Barth 指数[3](modified barthel index,MBI)进行测定。 入选治疗前24 h,治疗6周后,由同一康复医师评定1次。
1.5 临床疗效评定标准 采用1995年全国第四届脑血管病学术会议提出的疗效评定标准评分[2]。
1.6 统计学分析 数据用均数±标准差表示,统计学分析应用SPSS120.0版统计软件包,多组间均衡性比较采用单因素方差分析,组间及组内比较采用t检验。技术资料采用χ2检验。
2 结 果
4组患者临床疗效比较见表2。联合组与对照组比较P<0.01;高压氧组、康复组与对照组比较P<0.05;联合组与高压氧组比较P<0.01;高压氧组与康复组比较P<0.05。

表 2 4组患者临床疗效
表3显示:治疗前4组患者FMA、MBI及CNS评分无显著性差异(P>0.05);治疗6周后四组患者的各项评分改善较治疗前均有显著性差异(P<0.05);治疗后高压氧组及康复组的各项评分改善均较对照组明显,有显著性差异(P<0.05);两组的CNS评分无显著性差异。
3 讨 论
脑梗死是由于各种原因使脑血流供应障碍引起缺血缺氧,导致局部脑组织缺血性坏死,出现局灶性神经功能缺损症状。在急性脑梗死坏死灶周围存在有缺血半暗区,其部分神经元细胞由于缺血缺氧,细胞功能停止,但在恢复供血供氧后仍可存活并恢复功能[4]。笔者采用随机分组对照研究,旨在通过对急性脑梗死患者进行早期高压氧治疗并与康复综合治疗相结合,观察早期高压氧治疗对脑梗死患者功能恢复的影响,以及探讨早期高压氧联合康复综合治疗在急性脑梗死患者康复中的治疗作用。
表 3 4组患者治疗前后FMA、MBI及CNS评分比较(±s)
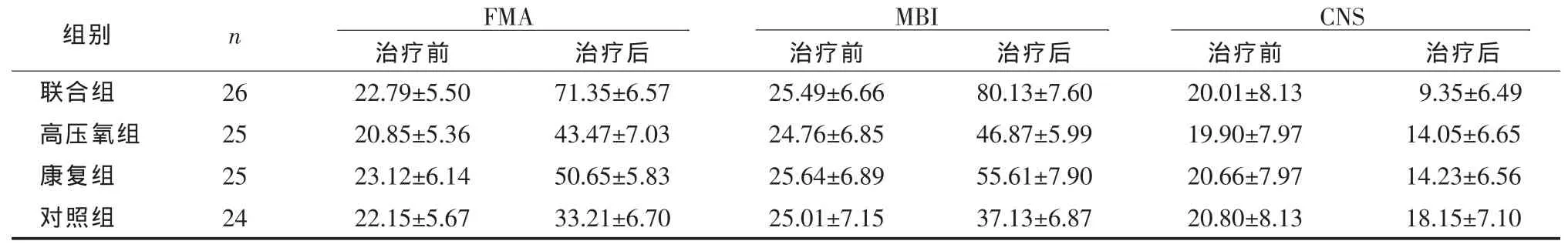
表 3 4组患者治疗前后FMA、MBI及CNS评分比较(±s)
组别 n FMA MBI CNS治疗前 治疗后 治疗前 治疗后 治疗前 治疗后联合组 26 22.79±5.50 71.35±6.57 25.49±6.66 80.13±7.60 20.01±8.13 9.35±6.49高压氧组 25 20.85±5.36 43.47±7.03 24.76±6.85 46.87±5.99 19.90±7.97 14.05±6.65康复组 25 23.12±6.14 50.65±5.83 25.64±6.89 55.61±7.90 20.66±7.97 14.23±6.56对照组 24 22.15±5.67 33.21±6.70 25.01±7.15 37.13±6.87 20.80±8.13 18.15±7.10
3.1 高压氧作用机制 高压氧可以提高氧分压,提高氧的弥散率和有效弥散距离,同时解除血管痉挛,促进侧枝循环的建立[5],而且在高压下吸氧,即使血管中血流减少1/2,其氧分压仍可比常压下高出很多[6],故高压氧治疗可提高脑组织的氧张力,打断脑缺血、脑水肿的恶性循环,促进钙钠泵功能恢复,减轻钙超载[7],减轻脑水肿。脑梗死病灶是由中心坏死区和缺血半暗带组成,而缺血半暗带区内有存活的神经元。保护半暗带区内这些存活的神经元,是急性脑梗死治疗成功的关键[8]。高压氧治疗可刺激病灶区域内毛细血管增生,促进侧枝循环的建立,逐渐改善供血,恢复半暗带区内神经细胞功能。脑梗死患者脑血流再通后,可出现再灌注损伤,再灌注损伤的机理是由于自由基的过度形成,而高压氧治疗可提高自由基清除剂如氧化物歧化酶的含量,加强清除自由基和抗氧化能力,减少血栓素的产生,故高压氧可减轻缺血再灌注损伤[9];高压氧治疗使病灶出现“反盗血[10]”现象,改善病灶区的供血供氧,并可降低血液粘稠度,促进血栓吸收,对治疗脑梗死、预防脑梗死的复发有显著效果。
3.2 早期康复作用机制 现代康复理论认为脑卒中后中枢神经在结构和功能上具有可塑性,可塑性机制包括潜在神经链接、潜在神经通路的激活及神经元轴突的侧枝长芽并构成神经细胞间新的突触联系[11]。而现代康复治疗中的Bobath技术和运动再学习疗法等各种神经肌肉促进技术就是通过各种手法作用于上述各个环节,以实现神经功能重新塑造,极大的发挥了脑的可塑性,达到受损功能最大限度的恢复。
本文结果证实高压氧治疗早期介入的可行性。早期高压氧联合康复综合治疗急性脑梗死有积极作用。
[1]Tanahash N.Thrombolysis by intravenous tissue plasminogen activator(t-PA)current status and future direction[J].Brain Nerve,2009,61(1):41-52.
[2]全国第四届脑血管病学术会议.各类脑血管疾病诊断要点及临床神经功能缺损程度评分标准(1995)[J].中华神经科杂志,1996,29(6):379-383.
[3]恽晓平.康复疗法评定学[M].北京:华夏出版社,2005.393-395,432-433.
[4]孙永华.开辟新的氧输送渠道预防和减轻缺氧性损伤[J].中华医学杂志,2004,84(1):79-82.
[5]唐晓平,漆 建,王远传,等.高压氧治疗在神经外科疾病中应用[J].实用医院临床杂志,2009,6(4):36-38.
[6]程晋成,吴 扬,孙乃中.脑梗死高压氧治疗后微循环动力学的变化[J].人民军医,2003,46(1):15217.
[7]方以群,刘景昌.高压氧对脑缺血及再灌注时海马游离Ca2+通道的作用[J].中国应用生理学杂志,1995,11(2):112-126.
[8]孟荷英,丁智积,宋俊英.高压氧辅助药物治疗新生儿缺氧缺血脑病30例分析[J].陕西医学杂志,2008,37(1):123-124.
[9]杨 琳,傅 敏,高春锦,等.高压氧对急性脑缺血再灌注损伤大鼠血清可溶性粘附分子的影响[J].中华航海医学与高气压医学杂志,2005,12(2):236-239.
[10]李 宁,黄 怀.高压氧临床治疗学[M].北京:中国协和医科大学出版社,2007.25.
[11]倪朝民.脑卒中康复与功能重组[J].中国康复理论与实践,2002,8(9):553-555.

