腹腔镜输卵管切除或保留手术对输卵管妊娠患者生殖潜能的影响
鲁泽春,张唯一,邹杰,李亚里
·异位妊娠临床研究及进展专栏·
腹腔镜输卵管切除或保留手术对输卵管妊娠患者生殖潜能的影响
鲁泽春,张唯一,邹杰,李亚里
目的探讨腹腔镜下行保留输卵管或切除输卵管手术对输卵管妊娠患者后期生育潜能的影响,并评估其临床价值及应用前景。方法回顾性分析2005年1月-2010年6月143例因输卵管妊娠收入解放军总医院行腹腔镜治疗患者的临床资料并电话随访术后2年内的妊娠情况,其中保留输卵管患者69例,切除输卵管患者74例。结果两组患者社会生物学特征无明显差异。69例保留输卵管者随访59例,失访10例,其中宫内妊娠32例(32/59,54.2%),再次异位妊娠9例(9/59,15.3%)。74例切除输卵管者随访66例,失访8例,其中宫内妊娠30例(30/66,45.5%),再次异位妊娠7例(7/66,10.6%)。两组术后2年累积妊娠情况差异无统计学意义(P>0.05)。分析患者术后再次妊娠情况,发现术后宫内妊娠患者比再次异位妊娠或继发不孕者的盆腔粘连少、输卵管形态异常少,术后检查输卵管通畅率高,差异有统计学意义(P<0.05)。结论腹腔镜下保留或切除输卵管对于术后患者宫内妊娠无明显影响。盆腔粘连、输卵管形态异常可导致术后再次不良妊娠,而宫腔镜检查通畅有助于术后宫内妊娠。
妊娠,输卵管;腹腔镜检查;生殖潜能
异位妊娠(ectopic pregnancy,EP)是生育期女性常见的急腹症之一,是指受精卵在子宫体腔以外着床、发育,其中输卵管妊娠占95% 以上,近年发病率呈逐年上升趋势[1-2]。腹腔镜是目前异位妊娠诊断与治疗的最佳方法,异位妊娠也是腹腔镜手术的最好适应证。输卵管妊娠的腹腔镜手术治疗包括根
治性的输卵管切除术和保守性的输卵管保留手术,后者又分为输卵管开窗取胚术和输卵管挤胚术。输卵管妊娠手术治疗后再次正常妊娠是有生育要求患者的迫切需求,也是输卵管妊娠腹腔镜微创手术治疗的目标之一[3-4]。输卵管保留与切除两种术式对于患者生育潜能的影响目前尚存在争议[5]。本文回顾性分析腹腔镜下行输卵管妊娠保守手术及输卵管切除手术患者的病例资料,探讨不同手术方式对患者术后生育潜能的影响。
1 资料与方法
1.1研究对象 选取2005年1月-2010年6月解放军总医院妇产科因输卵管妊娠行腹腔镜手术的患者143例,其中腹腔镜下行患侧输卵管保守手术69例(保守组),腹腔镜下行患侧输卵管切除手术74例(切除组)。纳入标准:①年龄20~34岁,有生育要求;②患者病史、临床症状、体征,血β-HCG和影像学诊断为输卵管妊娠;③术后未采取避孕措施。排除标准:①输卵管以外其他部位的异位妊娠;②同时合并其他疾病如子宫肌瘤、糖尿病等;③术后行辅助生殖的患者。两组患者年龄,停经时间,孕次,妊娠包块直径,血清HCG,盆腹腔出血,异位妊娠危险因素(包括盆腔感染史、多次人工流产史、异位妊娠史和宫内节育器放置史)等社会生物学特征差异无统计学意义,具有可比性(P>0.05,表1)。

表1 两组患者的社会生物学特征比较Tab.1 Sociobiological characteristics of patients in two groups
1.2手术方法 采用气管插管全身麻醉或连续硬膜外麻醉,在脐孔下缘取1cm切口,腹腔注入CO2建立气腹,达到适当压力后置入腹腔镜,常规选择左、右下腹部相当于阑尾切口部位作第二和第三穿刺点。调整体位,全面探查盆腔情况,根据患者意愿、异位妊娠病情和患者整体状况决定手术方式。①输卵管保留手术组:确认输卵管妊娠部位后,对于大的妊娠包块,在包块表面纵行切开输卵管取出胚胎组织及血凝块,小的妊娠包块在输卵管伞部将其挤出。妊娠组织放置水中漂洗,以证实绒毛组织的存在,冲洗创面,电凝残留的绒毛组织和出血点,创面不予缝合。②输卵管切除手术组:自患侧输卵管伞端使用电凝剥离钩游离、切断系膜至峡部,切除妊娠输卵管,有出血者电凝止血。术后均给予抗生素预防感染。
1.3术后处理及随访 患者术后门诊常规复查,术后3~6个月行宫腔镜输卵管通液检查了解输卵管通畅程度。电话随访了解术后2年内宫内妊娠、再次异位妊娠和继发不孕情况。依据术后随访结果,将患者按照宫内妊娠(n=62)、再次异位妊娠(n=16)和继发不孕(n=47)分为3组,回顾分析前次输卵管妊娠术前、术中及术后血清HCG水平、妊娠包块大小和停经时间等相关临床资料。
1.4统计学处理 采用CHISS软件进行统计分析。计量资料以x±s表示,输卵管保留手术组和切除手术组妊娠情况比较采用t检验,宫内妊娠、再次异位妊娠和继发不孕3组患者血清HCG水平、妊娠包块大小和停经时间的比较采用单因素方差分析。计数资料以率表示,组间比较采用Pearson检验。采用Kaplan-Meier法比较输卵管保留组和切除组的术后累积不孕率。P<0.05为差异有统计学意义。
2 结 果
2.1术后妊娠情况 电话随访患者术后2年内的妊娠情况,143例患者中有18例失访,失访率为12.6%,其中保留组失访10例,切除组失访8例。输卵管保留组术后宫内妊娠率为54.2%(32/59),高于输卵管切除组的45.5%(30/66);异位妊娠率为15.3%(9/59),高于切除组的10.6%(7/66);继发不孕率为30.5%(18/59),低于切除组的43.9%(29/66),但差异均无统计学意义(P>0.05)。输卵管保留组术后1年内再次妊娠(包括宫内妊娠或再次异位妊娠)共29例,输卵管切除组为24例,差异无统计学意义(P>0.05,表2)。
2.2术后累积不孕率 Kaplan-Meier法比较两组术后2年内累积不孕率,差异无统计学意义(P=0.1026,图1)。
2.3术后生育情况影响因素分析 依据患者术后随访结果,回顾分析宫内妊娠、再次异位妊娠和继发不孕3组患者前次输卵管妊娠术前、术中及术后的相关临床资料,3组患者血清HCG水平、妊娠包块大小和停经时间差异无统计学意义(P>0.05)。而宫内妊娠组腹腔积血少于异位妊娠组及继发不孕组,且与继发不孕组比较差异有统计学意义(P<0.05)。宫内妊娠组有9例(14.5%)输卵管异常,14例(22.6%)盆腔粘连,55例(88.7%)宫腔镜检查输卵管通畅,而异位妊娠及继发不孕组输卵管异常发生率分别为87.5%、83.0%,盆腔粘连率分别为81.3%、61.7%,宫腔镜检查通畅率分别为25.0%、14.9%,与宫内妊娠组比较差异均有统计学意义(P<0.05,表3)。

表2 两组随访妊娠情况比较[n(%)]Tab.2 Comparison of pregnancy in two groups during the follow-up period [n(%)]
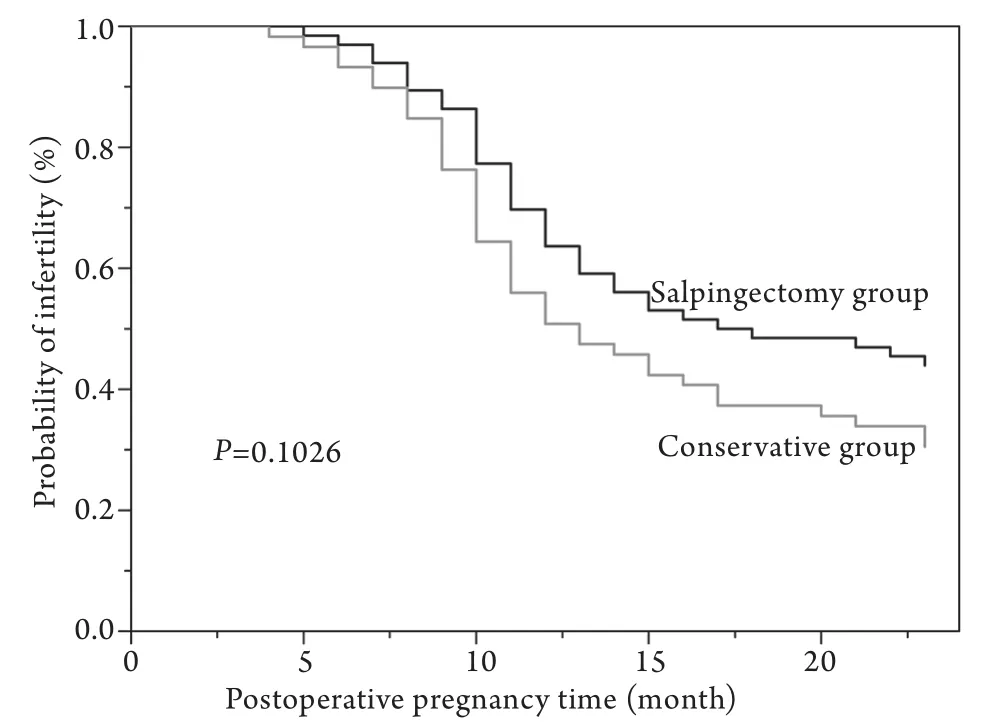
图1 两组术后累积不孕率比较Fig.1 Postoperative cumulative infertility rate in two groups

表3 不同妊娠结局患者的临床特点Tab.3 Clinical characteristics of three different outcome groups
3 讨 论
目前腹腔镜异位妊娠治疗的独特优势已得到认同,成为输卵管妊娠的主要手术方式。提高术后输卵管复通率及再次妊娠率是临床腹腔镜微创手术的一个重要目标。本组资料显示59例保留输卵管患者术后2年内宫内妊娠32例(54.2%),再次异位妊娠9例(15.3%);66例切除输卵管患者2年内宫内妊娠30例(45.5%),再次异位妊娠7例(10.6%)。输卵管保留组2年内宫内妊娠和宫外妊娠均高于输卵管切除组,但差异无统计学意义(P>0.05)。Desroque等[6]对24篇输卵管术后妊娠情况随机对照研究的临床文献进行Meta分析发现,当对侧输卵管正常时,输卵管保留或切除对患者生育的影响差异无统计学意义,而当对侧输卵管异常时,输卵管保留手术可以提高生育力。Langer等[7]对118例输卵管保留术后患者随访15年,结果发现有83例(70.3%)患者发生宫内妊娠,其中63.5%活产,15例(12.7%)发生异位妊娠。65例对侧输卵管正常患者术后宫内妊娠53例(81.5%),其中76.1%活产,7.7%再次输卵管妊娠。15年间118例患者发生多次宫内妊娠以及异位妊娠等共142次,其中宫内妊娠127次(89.4%)。对于异位妊娠治疗后患者生育潜能的研究国内外文献报道结果不一,但大多数研究者在统计上忽视了随访时间长短以及再次妊娠发生时间这两个重要因素。本研究应用Kaplan-Meier法比较一定时间内的累积妊娠率,更符合临床实际。本研究结果表明,两种腹腔镜术式对再次妊娠的差异无统计学意义,这可能与样本量及随访时间较短有关,但也说明输卵管保留术后的宫内妊娠率至少不低于输卵管切除术,同时再次异位妊娠率稍高,因此对于生育需求强烈的女性有保留输卵管的必要。
输卵管保留手术的主要并发症是持续性异位妊娠,原因为腹腔镜下输卵管开窗或挤压取胚,存在绒毛难以完全清除干净或滋养细胞散落在腹腔内继续生长的可能,严重时可再次出现腹腔内出血甚至休克。Yao等[8]回顾性分析文献发现,输卵管保留手术持续性异位妊娠的发生率可高达5%~20%。持续性异位妊娠的治疗,可以再次行腹腔镜手术或开腹手术,再次手术时仍可行保留输卵管手术,但对患者的创伤以及经济花费均较大。既往剖腹探查手术创伤较大,输卵管妊娠及手术可直接损伤输卵管,从而导致输卵管解剖结构改变及功能障碍;近年腹腔镜检查广泛应用于妇科临床,技术不断提高,被认为是异位妊娠确诊的金标准,术中可直接观察盆腔内的情况及子宫、输卵管的形态,进一步诊断并明确妊娠部位。腹腔镜下行输卵管妊娠手术治疗,可有效防止开腹手术操作对组织的损伤,使术后输卵管周围组织粘连概率降低,保证了管腔的通畅,因此腹腔镜手术最大可能地保护了患者的生育潜能[9]。
本研究结果显示,宫内妊娠组62例患者中有9例输卵管异常(14.5%),14例盆腔粘连(22.6%),术后门诊宫腔镜检查输卵管通畅55例(88.7%),而16例再次异位妊娠组以及47例继发不孕组患者中输卵管异常发生率分别为87.5%、83.0%,盆腔粘连率分别为81.3%、61.7%,术后宫腔镜检查通畅率分别为25.0%、14.9%。以上3项指标宫内妊娠患者与异位妊娠、继发不孕患者比较差异有统计学意义(P<0.05)。本研究还发现宫内妊娠患者前次输卵管妊娠术中的腹腔积血比继发不孕和再次异位妊娠患者少,原因可能是输卵管妊娠腹腔内出血较多时机体的缺血缺氧状态影响了输卵管的创伤修复,此外,腹腔积血过多对盆腔内环境的稳定有一定影响,从而影响了再次妊娠。本研究发现输卵管保留组术后1年内再次妊娠(包括宫内妊娠及再次异位妊娠)29例,输卵管切除组24例,而术后1~2年内输卵管保留组再次妊娠(包括宫内妊娠及再次异位妊娠)12例,输卵管切除组13例,表明随着术后时间延长,再次妊娠的可能性逐渐下降。但两组术后2年内累积不孕率差异无统计学意义,表明输卵管创伤修复,盆腔组织粘连形成,可能与治疗后的时间间隔有关。Rashid等[10]研究认为,患者对侧输卵管健康时,既往无生育力低下病史,异位妊娠侧的输卵管切除或保留对术后生殖状态的影响差异无统计学意义;对侧输卵管异常时,行输卵管保留手术后宫内妊娠率较输卵管切除术后高。输卵管自身病变或相关部位形态异常均可导致受精卵运送障碍而形成输卵管妊娠,故输卵管手术效果与再次妊娠有密切关系,快速纠正患者术后缺血缺氧状态有利于修复受损的盆腔内环境及生育能力,从而提高宫内妊娠概率。
本研究结果提示,对于未产妇及生育力低下、无子女、已切除一侧输卵管的患者,在知情同意的基础上最好修复保留患侧输卵管,以保存其生育功能。术中消除盆腔脏器粘连是保留生育能力的重要措施,应尽量分解粘连,恢复输卵管解剖学功能,尽快纠正机体缺血缺氧状态。术后指导患者正确确立生殖保健观念,积极防治盆腔炎性疾病,保护生殖功能,尽量术后1年内备孕,再次妊娠前必要的输卵管通畅检查有助于改善输卵管妊娠术后的预后。由于本研究存在样本量较少、回顾时间相对较短的不足,因此输卵管妊娠腹腔镜下不同手术方式对于生殖潜能的影响还需临床大样本随机对照试验加以验证。
[1] Marion LL, Meeks GR. Ectopic pregnancy: History, incidence, epidemiology, and risk factors[J]. Clin Obstet Gynecol, 2012, 55(2): 376-386.
[2] Li YL. Outline and progress of clinical diagnosis and treatment for ectopic pregnancg[J]. Med J Chin PLA, 2013, 38(5): 395-399. [李亚里. 异位妊娠的临床诊治要略及进展[J]. 解放军医学杂志, 2013, 38(5): 395-399.]
[3] Juneau C, Bates GW. Reproductive outcomes after medical and surgical management of ectopic pregnancy[J]. Clin Obstet Gynecol, 2012, 55(2): 455-460.
[4] Jiang W. Analysis of medical treatment for tubal pregnancy in 76 cases[J]. J Logist Univ CAPF (Med Sci), 2010, 19(8): 655-656. [蒋玮. 药物保守治疗输卵管妊娠76例分析[J]. 武警后勤学院学报(医学版), 2010, 19(8): 655-656.]
[5] Nama V, Manyonda I. Tubal ectopic pregnancy: diagnosis and management[J]. Arch Gynecol Obstet, 2009, 279(4): 443-453.
[6] Desroque D, Capmas P, Legendre G, et al. Fertility after ectopic pregnancy[J]. J Gynecol Obstet Biol Reprod (Paris), 2010, 39(5): 395-400.
[7] Langer R, Raziel A, Ron-El R, et al. Reproductive outcome after conservative surgery for unruptured tubal pregnancy--a 15-year experience[J]. Fertil Steril, 1990, 53(2): 227-231.
[8] Yao M, Tulandi T. Current status of surgical and nonsurgical management of ectopic pregnancy[J]. Fertil Steril, 1997, 67(3): 421-433.
[9] Agdi M, Tulandi T. Surgical treatment of ectopic pregnancy[J]. Best Pract Res Clin Obstet Gynaecol, 2009, 23(4): 519-527.
[10] Rashid M, Osman SH, Khashoggi TY, et al. Factors affecting fertility following radical versus conservative surgical treatment for tubal pregnancy[J]. Saudi Med J, 2001, 22(4): 337-341.
Effect of laparoscopic salpingectomy and conservative surgery on reproductive potential of patient with tubal pregnancy
LU Ze-chun, ZHANG Wei-yi, ZOU Jie, LI Ya-li*
Department of Obstetrics and Gynaecology, General Hospital of PLA, Beijing 100853, China
*
, E-mail: li_yali@hotmail.com
ObjectiveTo investigate long-term postoperative outcomes of conservative surgery and laparoscopic salpingectomy in patients with tubal pregnancy, and evaluate the clinical significance and perspective of application of these techniques.MethodsA total of 143 patients admitted to General Hospital of PLA were enrolled in the present study, including 69 patients undergone conservative surgery and another 74 laparoscopic salpingectomy. Patients' data were obtained from hospital records, and the information about postoperative pregnancy within 2 years after surgery was obtained by telephone interviews.ResultsFifty-nine patients in conservative group and 66 in salpingectomy group were followed up. No significant difference was found in sociobiological features between the two groups. Spontaneous intrauterine pregnancy rate was 54.2% (32/59) in the conservative group and 45.5% (30/66) in the salpingectomy group. During the same period the rate of secondary ectopic pregnancy was 15.3% (9/59) in the conservative group and 10.6% (7/66) in the salpingectomy group, and there was no significant difference in two-year cumulative infertility rate between the two groups (P>0.05). The postoperative patients who heppened to have intrauterine pregnancy were found to have significantly lower degree of pelvic adhesion and abnormal tubal morphology, but higher level of tubal patency, compared with those patients who developed secondary ectopic pregnancy or infertility (P<0.05).ConclusionsNeither laparoscopic conservative surgery or salpingectomy significantly influence normal pregnancy after operation in patients with ectopic pregnancy. Pelvic adhesion and abnormality of tubal morphology may lead to unhealthy pregnancy, and it should be taken into account. Tubal patency visible under hysteroscopy would assure an intrauterine pregnancy later.
pregnancy, tubal; laparoscopy; reproductive potential
R713.8;R714.221
A
0577-7402(2013)05-0400-04
2012-11-10;
2013-03-16)
(责任编辑:张小利)
鲁泽春,主治医师,博士研究生。主要从事子宫内膜异位症方面的研究
100853 北京 解放军总医院妇产科(鲁泽春、张唯一、邹杰、李亚里)
李亚里,E-mail:li_yali@hotmail.com

