超声造影对颈部肿大淋巴结良恶性的鉴别诊断
邢园园,何秀丽,祁 明,徐 峰
1辽宁医学院第一附属医院 超声科,辽宁锦州 121001;2盘锦市胡家中心医院,辽宁盘锦 124010
临床医生依靠传统超声成像技术很难对颈部肿大淋巴结良、恶性鉴别。近年来超声造影剂和超声造影技术有了很大发展,在淋巴结的鉴别诊断中具有重要价值。本研究以动态实时观察造影过程,为颈部肿大淋巴结提供更为有效的鉴别诊断方法,报告如下。
资料和方法
1 研究对象 2011年12月-2012年5月,对我院就诊60例92枚颈部淋巴结肿大患者进行常规超声和超声造影检查,其中男30例,女30例,年龄18~78岁,平均年龄46岁。
2 仪器与方法 所用仪器为Philips iU22彩色多普勒超声诊断仪和L9-3线阵探头;采用对比脉冲序列造影成像技术(contrast pulsed sequence,CPS)和自动跟踪造影定量分析软件(auto-tracking contrast quantification,ACQ)分析处理。在超声造影之前,应用常规超声对整个颈部进行全面扫查,测量每个淋巴结在最大纵切面上纵径和横径,纵横比、边界、内部回声、淋巴门有否偏心或有否缺失[1],彩色多普勒血流信号情况。
3 诊断标准 常规超声良性:纵横比>2,皮质薄,髓质厚,淋巴门正常[2];彩色多普勒超声(color doppler flow imaging,CDFI):其内没有血流信号或散在血流信号。常规超声恶性:纵横比<2,皮质厚,淋巴门偏心或消失;CDFI:其内见丰富血流信号。超声造影恶性(转移性)淋巴结诊断标准:1)不均匀强化型;2)快进慢退型。符合其中任一型,诊断为转移性淋巴结[3]。
4 超声造影方法 采用CPS技术,探头发射频率7.0 MHz,机械指数(MI)0.1~0.2,造影剂采用SonoVue,经肘浅静脉团注2.4 ml造影剂/人次,随后注入5 ml 0.9%氯化钠注射液冲管。注射造影剂后即刻用实时灰阶谐波超声成像扫查淋巴结,淋巴结造影观察约2 min。本实验对造影开始后,在10~15 s时淋巴门出现强化,15~25 s时皮质血管强化,40~45 s时造影剂开始消退,并常在60~90 s完全消退[4]。0~90 s时段进行图像采集分析。以始增时间≤15 s设快进型和始增时间>15 s设慢进型;以廓清至峰值强度≤70%设快退型和廓清至峰值强度>70%设慢退型。因此时间强度图形分为4种类型,即“快进快退”、“快进慢退”、“慢进快退”、“慢进慢退”型。
5 病理诊断 对92枚淋巴结进行穿刺或手术病理检查,并与常规超声诊断结果和造影诊断结果进行比较。
6 统计学分析 采用SPSS17.0统计学软件进行数据处理。对强化分布类型计数资料采用χ2检验,对始增时间、达峰时间、达峰强度计量资料采用t检验。分别计算常规超声与超声造影的敏感度、特异度、准确性,并进行比较。以P<0.05为差异有统计学意义。
结 果
1 常规超声、超声造影与病理比较 92枚颈部肿大淋巴结手术病理检查结果为良性淋巴结42枚,转移性淋巴结33枚,淋巴瘤17枚。以病理诊断为金标准[5],彩色多普勒超声对淋巴结诊断的敏感性为76%,特异性为80%,准确性为78%,误诊率19%,漏诊率24%。超声造影诊断颈部肿大良恶性淋巴结的敏感性为92%,特异性95%,准确性为93%,差异有统计学意义(χ2=3.96, P<0.05),见表1。
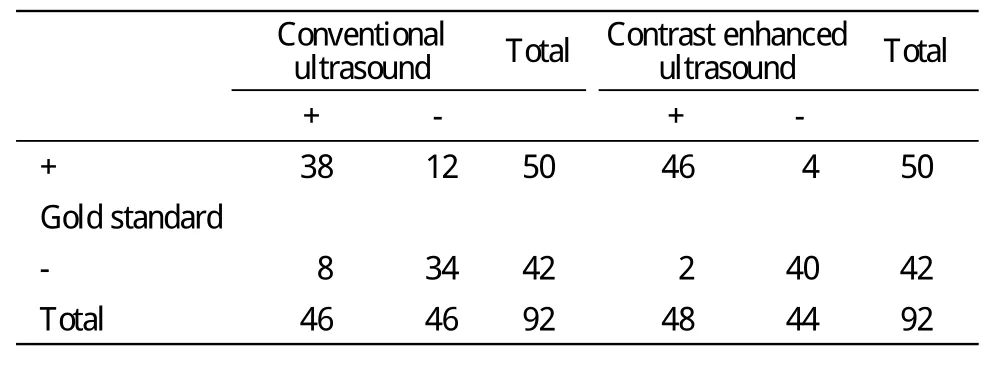
表1 彩色超声、超声造影与金标准比较Tab.1 Detection rate of Color Doppler ultrasonography,contrast-enhanced ultrasonography and gold standard for benign and malignant lymph nodes

表2 超声造影强化分布类型Tab.2 Contrast enhanced ultrasonography showing the distribution of intensified benign and malignant lymph nodes(n, %)

表3 TIC曲线参数比较Tab.3 TIC curve parameters(-x±s)

表4 TCI曲线形态比较Tab.4 Morphology of TCI curves(n, %)
2 良、恶性淋巴结超声造影参数比较 颈部肿大淋巴结超声造影后强化分布的表现可分为四型:I型:均匀显著增强型;II型:淋巴结外周增强或淋巴门均匀增强型;Ⅲ型:淋巴结髓质增强型;IV型:不均匀增强型[6]。1)强化分布类型:良性淋巴结以均匀强化为主(35/42,83.3%),淋巴瘤以淋巴结外周增强或淋巴结均匀增强为主(13/17,76.4%),转移淋巴结以不均匀强化为主(28/33,56%),四种强化分布类型比较,差异有统计学意义(P=0.01,表2)。2)始增时间、达峰时间及峰值强度鉴别良恶性淋巴结差异无统计学意义(表3)。3)TCI曲线:良性淋巴结时间-强度曲线形态以快进快退为特点(15/42,35.7%),转移性淋巴结、淋巴瘤时间-强度曲线形态以快进慢退为特点(30/50,60.0%)。良性淋巴结快退型多于恶性淋巴结,恶性淋巴结慢退型多于良性淋巴结。见表4。
讨 论
随着声学造影剂的发展和改进,超声造影已允许在低机械指数下成像,灰阶谐波成像技术可详细显示淋巴结内的血管灌注情况,同时可以动态实时灵活观察造影过程,并可以动态保存便于分析,避免了取样误差,减少了疾病的误诊和漏诊[7]。国内外学者对淋巴结的血流灌注进行了研究[1-4],已经能够较准确、细致地反映正常和病变组织的血流灌注情况。
在本研究中,良性淋巴结超声造影表现大都均匀显著增强,转移性淋巴结不均匀增强,淋巴瘤超声造影表现多样,以淋巴结外周增强或淋巴结均匀增强为主,这种特殊的表现形式符合淋巴结受到肿瘤侵犯后组织学改变[8],将淋巴结超声造影诊断结果与组织病理学对照发现,恶性淋巴结肿不均匀增强区多为肿瘤组织,无增强区为坏死组织[9],正常淋巴门或炎症区域呈均匀增强[9]。良性淋巴结可由多种情况增大,但都保持着正常的椭圆形,淋巴门形态也正常[10]。而恶性淋巴结因早期肿瘤细胞入侵淋巴管,淋巴结皮质层会出现不对称性增厚,从而使其失去了正常形态,有文献报道,皮质层厚度超过3 mm[11],就与恶性淋巴结相关性较高;继而表现纵横比<2,淋巴结门偏心或消失,失去正常形态[12]。本研究发现结核性淋巴结最易被误诊,因结核性淋巴结中心液化坏死明显[13],使淋巴门消失,形态不规则,肿大淋巴结周边见散在血流信号,易与恶性淋巴结混淆,而超声造影就可显示出淋巴结特征性增强模式,从而在鉴别结核性淋巴结起很大作用。
本研究结合超声造影灌注分布类型和时间-强度曲线进行分析,研究发现造影表现均匀强化和时间-强度曲线形态以快退为主的淋巴结,病理诊断为良性者达81%(34/42),造影表现不均匀强化和时间-强度曲线形态以慢退为主的淋巴结,病理诊断为恶性者达76%(38/50),从而得出造影表现均匀强化多为良性,造影表现不均匀强化多为恶性。而表现为均匀强化的淋巴结也应与淋巴瘤相鉴别。由于淋巴瘤血管分布不同以及淋巴结内组织破坏,其淋巴结造影表现对临床的指导意义仍需进一步的研究。
1 林胜文.高频彩色多普勒超声对浅表淋巴结良恶性的判断[J].浙江中医药大学学报,2009,33(2):251-251.
2 谌金兰. 浅表淋巴结的超声诊断[J]. 现代医药卫生,2010,26(11):1661-1662.
3 Rubaltelli L, Khadivi Y, Tregnaghi A, et al. Evaluation of lymph node perfusion using continuous mode harmonic ultrasonography with a second-generation contrast agent[J]. J Ultrasound Med, 2004,23(6): 829-836.
4 洪玉蓉,刘学明,张闻,等.超声造影在浅表淋巴结疾病鉴别诊断中的应用研究[J].中华超声影像学杂志,2006,15(11):849-852.
5 Yuan J, Li XH. Evaluation of pathological diagnosis using ultrasonography-guided lymph node core-needle biopsy[J]. Chin Med J (Engl), 2010, 123(6): 690-694.
6 韩峰,邹如海,林僖,等.常规超声和超声造影在浅表淋巴结良恶性鉴别诊断中的价值[J].中华超声影像学杂志,2010,19(3):234-237.
7 Yu M, Liu Q, Song HP, et al. Clinical application of contrastenhanced ultrasonography in diagnosis of superficial lymphadenopathy[J]. J Ultrasound Med, 2010, 29(5): 735-740.
8 刘英宏,王晓毅,李晶.超声检测在浅表淋巴结良恶性评估中的价值[J].黑龙江医学,2009,33(12):926-927.
9 Albrecht T, Thorelius L, Solbiati L, et al. Contrast-Enhanced Ultrasound in Clinical Practice: Liver, Prostate, Pancreas, Kidney and Lymph Nodes[M]. Milan: Springer,2005: 38-50.
10 苏长安,杨俊.彩色多普勒超声对浅表良恶性淋巴结肿大鉴别诊断[J].中国当代医药,2009,16(18):66-67.
11 Ahuja AT, Ying M, Ho SY, et al. Ultrasound of malignant cervical lymph nodes[J]. Cancer Imaging, 2008, 8:48-56.
12 Miseikyte-Kaubriene E, Trakymas M, Ulys A. Cystic lymph node metastasis in papillary thyroid carcinoma[J]. Medicina (Kaunas),2008, 44(6): 455-459.
13 茹融融.良恶性浅表肿大淋巴结的超声鉴别诊断246例分析[J] .肿瘤学杂志,2009,15(4):368-369.

