基于间隙解剖法的精准解剖性广泛子宫切除——21世纪妇科肿瘤手术新理念
梁志清
第三军医大学西南医院妇产科,重庆 400038
随着生物医学科学的快速发展以及循证医学、人文医学和价值医学的兴起,外科学理念发生了深刻变革,“以最小创伤获得最佳康复”已成为现代外科追求的目标[1],而现代科学技术在妇科肿瘤领域的综合应用与集成创新推动着21世纪的妇科肿瘤手术学进入了精准的解剖性手术时代。而精准解剖性广泛子宫切除术充分融合数字医学与微创外科的先进技术[2],充分体现人文医学、循证医学、价值医学和个性化医疗等先进理念。精准解剖性广泛子宫切除术是传统粗放妇科肿瘤手术模式向现代精准妇科肿瘤手术模式转变的标志。
1 经腹广泛子宫切除术的历史回顾
经腹广泛子宫切除术是在经腹子宫切除术的基础上发展而来的,经腹子宫切除术的理念及技术最早始于19世纪40年代。经过50余年的探索,妇科肿瘤学家才掌握了经腹全子宫切除术的关键技术,即采用单独结扎子宫动脉和卵巢血管的技术,才解决了困扰子宫切除术出血率高的问题,标志着经腹全子宫切除术技术的成熟。
现代广泛子宫切除术的雏形——Wertheim手术,于1898年由Wertheim完成,是真正具有临床意义的经腹广泛子宫切除术。但当时手术死亡率高达30.0%,且有极高的泌尿系统并发症。之后Meigs对Wertheim手术进行了系列改良,使死亡率降至5%。至此,经腹广泛子宫切除与盆腔淋巴清扫作为宫颈癌根治术得到确立,被称为Wertheim-Meigs手术,应用至今。
20世纪80年代,经腹广泛子宫切除术最常见的出血和泌尿系统损伤并发症发生率仍高达到3.4%和4.7%,而手术后排尿和排便功能障碍仍然偏高。随着数字化人体和现代影像解剖技术的发展,保留神经及器官功能的广泛子宫切除术的理念和技术登上了妇科肿瘤手术学舞台。
20世纪90年代,受益于现代医学光电及影像 技术的进步,腹腔镜等微创技术被应用于妇科肿瘤的广泛子宫切除术和盆腔淋巴结切除术。由于腹腔镜的放大作用,使广大妇科肿瘤学家解剖子宫颈周围的细微结构、术中保留自主神经和控制出血技术日趋完善,特别是在机器人手术系统的带动下,现代广泛子宫切除术进入了飞速发展时代。然而,广泛子宫切除术的手术切除范围、安全性和对子宫周围脏器、组织保护的总体治疗及器官功能康复效果仍有待进一步提高。
2 精准解剖性广泛子宫切除理念的形成
20世纪后期妇科肿瘤手术学的辉煌成就诱导妇科肿瘤医生以追求手术数量和挑战“高难度”手术的技术极限和禁区为时尚和荣耀。然而随着人文医学、循证医学和价值医学的兴起,以疾病为中心和技术至上的生物医疗模式正在被以患者为中心的生理、心理、社会综合医疗模式所替代,对手术质量的评价已由过去片面强调彻底、广泛清除病灶转向“最小创伤侵袭、最大脏器保护和最佳康复效果”的多维度综合考量[1],从而使传统经验外科模式向着现代精准外科模式转变。
精准外科理念在妇科肿瘤手术学的演绎突出体现为精准解剖性广泛子宫切除。近年来,精细解剖这一名词用于对广泛子宫切除技术方法的描述偶见于国外文献报道[3-4],但是关于精准解剖性广泛子宫切除的概念及其内涵迄今尚未提及和论述。精准解剖性广泛子宫切除是在新世纪人文医学、循证医学和价值医学兴起的背景下,依托当前高度发达的生物医学、信息及计算科学技术、影像学和腹腔镜微创技术支撑而形成的一种全新的妇科肿瘤手术学理念和技术体系,旨在追求彻底切除目标病灶的同时,确保子宫临近重要器官、组织结构和功能完整,并最大限度控制和减少手术出血,以降低全身性创伤侵袭,最终使手术患者获得最佳治疗和康复效果。
3 精准解剖性广泛子宫切除的理论基础
妇科肿瘤手术学的发展高度取决于医学理论的创新和治疗观念的演变,精准解剖性广泛子宫切除以对子宫周围器官组织的解剖结构、生理功能和子宫颈癌的病理特征的现代认识为理论基础(图1)。
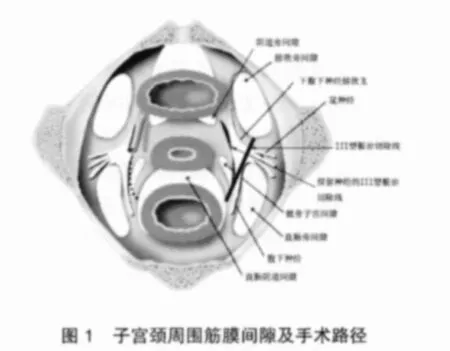
子宫颈周围解剖的复杂性在于子宫颈周围存在子宫动静脉、阴道静脉丛和子宫深静脉及其分支等四组彼此交织的脉管系统和支配子宫、膀胱、直肠的自主神经,并与膀胱、输尿管和直肠紧密相邻。近20年来,为了减少宫颈癌广泛性子宫切除术中出血、器官损伤及术后排尿和排便功能障碍的发生,很多研究者提出了多种新的保留自主神经的手术方式和策略。现有的技术和策略均基于对尸体解剖或手术中的肉眼观察所见,而子宫颈周围的精细解剖结构和变异并未被深刻认识和准确定位,特别是子宫深静脉的分支及其走向尚不清楚,结果导致术中出血、自主神经和输尿管及膀胱损伤的发生率增加。
腹腔镜技术的引入,为精准解剖和分离子宫颈周围的血管和神经,以及有效实施保留神经的广泛性子宫切除术提供了新的策略和途径。利用腹腔镜10倍左右的放大作用,通过手术实体解剖学的实践,我们在既往已掌握的子宫颈周围四组间隙解剖知识的基础上,提出了阴道旁间隙的概念(图1)[5],并提出了以筋膜间隙为手术入路的间隙解剖法手术策略。率先明确了阴道旁间隙及其毗邻器官、组织的结构关系,以及其在广泛子宫切除术中的作用,通过优化的间隙解剖手术路径和步骤,采用精细解剖技术,获得了宫颈周围组织结构的最新重要解剖学信息,明确了子宫颈周围重要血管和神经的分布规律及走向特征,为精准解剖性广泛子宫切除术的策略提供了解剖学和手术学基础。
同时,近年来子宫颈癌生物学行为、病理特征和分期的研究进展,为合理选择子宫颈癌的手术切除范围和术式提供了理论依据。子宫颈癌早期是一种局灶性疾病、中晚期沿子宫颈周围脉管系统及宫旁主骶韧带内淋巴结等结缔组织播散,而子宫颈周围的筋膜间隙一般不受侵犯,远处沿淋巴管及淋巴结转移,这就决定了精准解剖性广泛子宫切除术是治疗子宫颈癌的理想术式。
4 精准解剖性广泛子宫切除的技术支撑
精准解剖性广泛子宫切除的创新理念必须依托当前高度发达的现代科学技术的支撑才能实现。CT、MRI等多种影像检查手段和计算机三维重建技术的综合应用能够精确评估子宫颈癌病变范围、血供和淋巴结转移状况,从而为子宫颈癌病灶及宫旁可切除性的判断、手术适应证的选择和手术方案的设计提供重要依据。
微创外科理念和技术在妇科肿瘤手术学领域的广泛渗透,促使保留支配膀胱和直肠的自主神经、防止邻近器官损伤和控制大出血所致的全身性创伤反应成为现代妇科肿瘤手术学准则。旨在局部、全身和心理等各个层面减少广泛子宫切除造成的创伤效应总和,包括减少手术入路创伤、控制术中出血、保持子宫颈周围器官和自主神经结构和功能完整、围手术期快速康复处理等已成为精准解剖性广泛子宫切除的核心内容。
腹腔镜广泛子宫切除与开放经腹广泛子宫切除相比,除了具有入路微创的优势外,在子宫切除范围和精度,以及保留自主神经方面更具优越性,特别是光学视管的可移动性和可变性带来的灵活视角,能够显示一些以往很难看到的隐蔽区域,同时其本身就是照明充足的光源,可为操作提供理想的术野亮度。这为实施精准解剖性广泛子宫切除术奠定了物质基础。加上现代止血和切割设备(超声刀、等离子刀等)的进步,显著提高了组织解剖和止血的效率,为精准解剖性广泛子宫切除提供了保障。
而机器人辅助的腹腔镜广泛子宫切除依靠高分辨率的全景三维图像处理系统和灵活的机械臂,能在狭小空间内清晰而精确地进行组织定位和器械操作,克服了常规腹腔镜器械的限制以及人体的生理局限,使腹腔镜广泛子宫切除手术操作的精确性大幅提高[6],为实现腹腔镜下精细解剖性广泛子宫切除开辟了道路。
5 精准解剖性广泛子宫切除的外科准则
广泛子宫切除手术的理想目标是治疗的有效性、手术安全性、临近器官和重要组织功能的保护和干预微创化的统一。广泛子宫切除手术的有效性在于彻底清除目标病灶,安全性在于充分保护子宫颈周围临近器官及功能,三者的统一是精准解剖性广泛子宫切除的核心准则。
5.1 彻底切除目标病灶的准则和策略
彻底切除目标病灶是实现精准解剖性广泛子宫切除最佳治疗和康复效果的前提。目标病灶是指在其被切除后能获得肿瘤治疗和分期信息的全部病变,以及可能被肿瘤浸润的子宫颈周围组织。
5.1.1 精确目标病灶范围评估及分期
子宫颈癌的术前评估是依据病史、临床表现、影像学检查、实验室检查、病理学检查结果,以及临床物理检查,系统了解病变的性质、在子宫颈内外的分布、子宫颈周围脉管和淋巴系统受累状况以及临床分期等。
5.1.2 遵循无瘤手术原则
精准解剖性广泛子宫切除术同样应遵循无瘤原则以避免肿瘤残留和医源性播散。应依据肿瘤浸润转移特性在瘤体外无瘤浸润的正常子宫及子宫颈周围组织中将肿瘤整块切除。对切除的淋巴结等肿瘤可能受侵犯的组织采用样本袋放置技术,使其与腹腔脏器隔离。对于侵犯子宫颈周围重要脉管结构的恶性肿瘤联合血管切除重建可显著提高肿瘤的治愈性切除率。
5.2 最大限度保护子宫颈周围器官功能的准则和策略
子宫颈周围器官即膀胱、输尿管和直肠结构及其功能完整性是决定手术安全,实现身心一体化快速康复的关键因素。
5.2.1 膀胱、输尿管和直肠结构完整性的保护
对于早期子宫颈癌采用循筋膜间隙解剖和分离策略,可以达到保护上述重要器官的目的;对于进展期的巨块型子宫颈癌可以采用术前化疗或放疗,使瘤体缩小和减期,增加子宫颈周围间隙的空间,从而增加手术的安全性,减少对泌尿系和直肠的损伤风险。
5.2.2 膀胱、直肠生理功能的保护
保留支配膀胱和直肠的自主神经能有效保护膀胱、直肠功能,术中精细的解剖可以辨认清楚神经的走向,用锐性分离和间隙解剖技术和策略,可以有效保护自主神经纤维细胞,而采用冷刀分离和切割同样可以避免自主神经纤维细胞的热损伤。
5.3 最大限度减低手术创伤反应的准则和策略
实施涵盖手术治疗全过程的微创化策略和措施,包括减轻手术入路创伤、控制术中出血和输血、避免子宫颈周围脏器和组织损伤、围手术期加速康复外科处理等系列手段。
5.3.1 控制术中出血
尽量减少术中出血是精准解剖性广泛子宫切除的基本要求,在策略和方法上尤其要优先考虑控制大出血。应尽量将子宫颈周围脉管进行精细解剖,分离和裸化各静脉,以防止子宫深静脉和阴道静脉丛及其分支的撕裂,同时合理选择应用有效闭合静脉的方法和策略。
5.3.2 减轻组织损伤
精心保护组织,术中轻柔操作,精细解剖,在离断子宫颈周围韧带时逐一显露并精确处理脉管结构。避免粗暴钳夹和牵拉等“野蛮”操作。
5.3.3 加速机体康复
基于快通道康复外科理念,采用早期下床活动和肠内营养等一系列旨在减少术后并发症和加速创伤愈合的围手术期处理方法,促进患者快速康复。特别注意预防术中大出血、腹腔感染、脓毒症等,更需要高度重视围手术期管理并制定完善的处理方案。
6 总结
综上所述,精准解剖性广泛子宫切除是基于现代综合医学模式倡导的全新妇科肿瘤手术学理念和技术体系,体现以最小创伤侵袭和最大子宫周围器官功能保护获取最佳康复效果的人文外科理念和个性化、微创化外科准则。精准解剖性广泛子宫切除是遵从循证医学和价值原则的临床实践,通过影像学、解剖学和病理学的精确评估获得病情实证,结合现有关于评价各种广泛子宫切除技术的最佳证据以及传统外科方法进行个体化手术规划,制订针对个体病例的最佳手术治疗方案,实现“治疗有效性、手术安全性和干预微创化”的理想目标。
[1]黄志强.从微创技术到微创观念——今日外科与明日外科[J].中国微创外科杂志, 2007, 7(1): 1.
[2]董家鸿,黄志强.精准肝切除——21 世纪肝脏外科新理念[J].中华外科杂志, 2009, 47(21): 1601-1605.
[3]FUJII S, TAKAKURA K, MATSUMURA N, et al.Precise anatomy of the vesico-uterine ligament for radical hysterectomy[J].Gynecol Oncol, 2007, 104(1): 186-191.
[4]JIMENEZ A M, COLOMER A T.An update of anatomical references in total laparoscopic radical hysterectomy: from surgical anatomy to anatomical surgery[J].J Minim Invasive Gynecol, 2008, 15(1): 4-10.
[5]LIANG Z, CHEN Y, XU H, et al.Laparoscopic nerve-sparing radical hysterectomy with fascia space dissection technique for cervical cancer: description of technique and outcomes[J].Gynecol Oncol, 2010, 119(2): 202-207.
[6]MAGRINA J F, KHO R, MAGTIBAY P M.Robotic radical hysterectomy: technical aspects[J].Gynecol Oncol, 2009,113(1): 28-31.

