精神分裂症和双相障碍的健康一级亲属认知功能的对照研究☆
精神分裂症和双相障碍均是常见的重性精神障碍,近年的研究显示,二者的临床表现、神经认知、生化异常和遗传易感基因等方面均有交叉现象,提示二者可能具有某些共同的病理生理与病因机制[1-2]。两种疾病的比较研究成为近年研究的一个热点。目前的研究表明,两类患者不仅在急性期而且在稳定期也均存在认知功能损害[3],提示认知功能损害在两种疾病中均具有素质性。进一步研究还表明,精神分裂症患者健康一级亲属同样存在认知缺陷[4],同时双相障碍患者健康亲属中也有类似认知缺陷[5],这些结果均提示认知缺陷可能是两种疾病的遗传易感因素。但两种疾病患者健康一级亲属的认知缺陷是否存在差异,此类比较研究尚不多,研究结果也还不一致[6-7],而且国内尚未见报道(中国生物医学文献系统2000-2010年关键词搜索)。
故本研究拟对两种疾病患者健康亲属的认知功能进行比较研究,且与既往的研究相比较,在性别、年龄和受教育年限进行严格匹配以良好控制认知功能的混杂因素,以期从神经心理学角度探讨精神分裂症和双相障碍病因机制的异同点。
1 对象与方法
1.1 研究对象 来自2006年9月至2011年6月广州市精神病医院的精神分裂症和双相障碍患者(先证者)的健康一级亲属。入组标准:①先证者符合美国精神障碍诊断与统计手册第四版(diagnostic and statistic manual of mental disorder-Ⅳ,DSM-Ⅳ)的精神分裂症和双相障碍的诊断标准;②为先证者的健康一级亲属(父母、同胞),无符合 DSM-Ⅳ的轴Ⅰ和轴Ⅱ的精神障碍;③18~60岁。排除标准:①头部外伤曾有意识障碍史;②神经系统疾病;③严重的躯体疾病;④色盲、色弱、耳聋或口吃;⑤不能配合完成检查。正常对照组来自医院、工厂、学校等,既往和目前均无符合DSM-Ⅳ轴Ⅰ和轴Ⅱ的精神障碍;无明显躯体疾病;两系三代无精神疾病家族史。
因本课题组已收集了较大量的双相障碍健康亲属和对照组样本,而精神分裂症健康一级亲属偏少,故本文分析时以精神分裂症亲属组为核心,其他两组在性别、年龄(±3年)和受教育年限(±2年)等方面与前者匹配。共纳入精神分裂症一级亲属50名,男26名,女24名,年龄(18~60)岁,平均(41.36±11.78)岁,受教育年限(6~16)年,平均(11.84±3.01)年;双相障碍一级亲属50名,男26名,女24名,年龄(17~60)岁,平均(41.18±11.67)岁,受教育年限(5~16)年,平均(11.34±2.70)年;对照组50名,男26名,女24名,年龄(18~60)岁,平均(41.22±11.08)岁,受教育年限(5~17)年,平均(11.92±3.09)年。3组性别比例相同,在年龄及受教育年限方面的差异均无统计学意义(F=0.00,P=1.00;F=0.57,P=0.57)。受试者均为右利手,对本研究知情同意。
1.2 研究方法
1.2.1 精神障碍的筛查和诊断 先证者的临床诊断明确,入组时再采用DSM-IV轴I障碍临床定式检查(structured clinical interview for DSM-IV axis I disorders,SCID-I)进行确诊。健康亲属和正常对照先经一般健康状况问卷和90项症状清单筛查无异常,再用SCID-I进行面检确认无精神障碍。研究者均经过SCID-I培训。
1.2.2 认知功能评定 检验在安静环境中连续进行,耗时约30~40 min。按实际检测顺序依次如下:①数字符号;②数字广度:包括顺背、倒背,总分为顺背加倒背的成绩;③视觉图形再生;④连线测验:包括A、B部分;⑤言语流畅性;⑥威斯康星卡片分类测验(wisconsin card sorting test,WCST);⑦汉诺塔(Hanoi tower,HOT)。其中数字符号和数字广度来自修订韦氏成人智力量表手册,视觉图形再生来自修订韦氏记忆量表手册,均以得分越高成绩越好。连线测验(Trail Making Test,TMT)包括 A、B 两部分,评定完成时间(s),时间越短成绩越好。
上述认知功能主要包括了注意、记忆及执行功能三个认知维度。数字符号、连线测验主要检测注意力,数字广度、视觉图形再生主要检测工作记忆,言语流畅性、WCST、HOT检测执行功能。认知功能评定由经过培训的研究生和科研护士完成,各评定者间各认知指标的组内相关系数(ICC)大于 0.90。
1.3 统计学处理 经Kolmogorov-Smirnov检验,不符合正态分布的指标的数据采用秩次转换后比较,其余指标的检验结果采用粗分,未经转换。数据分析采用SPSS13.0进行统计分析,多因素方差分析比较3组间认知功能差异,以分组与匹配变量作为固定因素,多重两两比较采用LSD检验。检验水准α=0.05,双侧检验。
2 结果
2.1 精神分裂症亲属组、双相障碍亲属组与正常对照组的注意和记忆功能的比较 3组间数字符号总分(F=12.00,P﹤0.01)、TMT-A时间(F=3.68,P=0.03)数字广度(倒背)(F=4.06,P=0.02)及总分(F=3.57,P=0.03)、视觉图形再生总分(F=5.99,P﹤0.01)的差异有统计学意义。两两比较显示,精神分裂症亲属组的上述所有指标的成绩均差于正常对照组(均P<0.05),而双相障碍亲属组的图形视觉再生总分与对照组无差异(P>0.05),但数字符号总分、TMT-A时间、数字广度(倒背)及总分均差于正常对照组(均P<0.05);精神分裂症亲属组与双相障碍亲属组比较,前者的图形视觉再生总分的成绩较后者差(P=0.02)。见表1。
2.2 精神分裂症亲属组、双相障碍亲属组与正常对照组的执行功能比较 3组间言语流畅性总数、WSCT持续错误数、HOT总分及完成任务数的差异均有统计学意义(F=5.99,P<0.01;F=7.01,P<0.01;F=4.14,P<0.05;F=20.51,P<0.01)。两两比较显示,精神分裂症亲属组的上述指标均差于正常对照组(均P<0.01),而双相障碍亲属组仅言语流畅性总数较正常对照组差(P<0.01);精神分裂症亲属组与双相障碍亲属组比较,前者的汉诺塔总分(P=0.02)和完成任务数(P<0.01)均差于后者。见表2。
3 讨论
越来越多的研究提示精神分裂症和双相障碍存在重叠的遗传学基础[8-9]。相较两类疾病患者的研究,患者健康亲属的研究可以避免精神症状、药物等混杂因素对研究结果的影响,因此对于患者亲属的研究成为近年来探索这两种疾病遗传机制的一个热点。本研究从比较两种疾病患者健康一级亲属的认知缺陷着手,以探讨认知缺陷的遗传易感性在两种疾病中是完全相同还是部分重叠。本研究进行了组间性别、年龄和受教育年限的严格匹配,良好控制了上述认知功能研究的混杂因素,从而保证研究结果具有较好的可靠性。同时,本研究采用了多个常用的认知测验工具,从注意、记忆和执行功能多个维度比较了精神分裂症和双相障碍患者亲属的认知功能情况。
表1 精神分裂症亲属组、双相障碍亲属组与正常对照组的注意和记忆功能比较(±s)
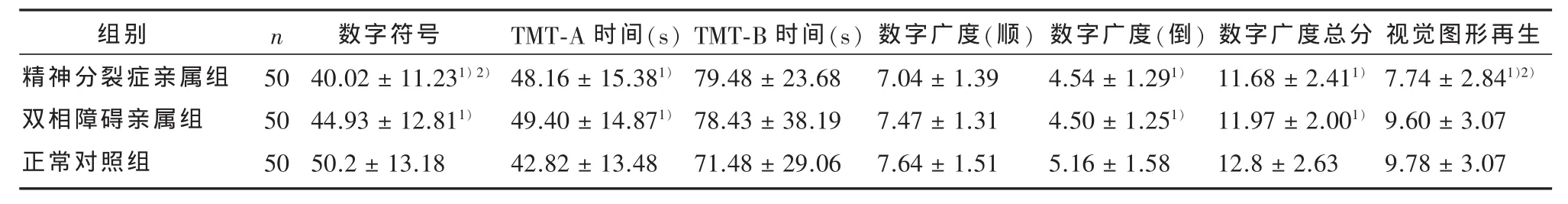
表1 精神分裂症亲属组、双相障碍亲属组与正常对照组的注意和记忆功能比较(±s)
1)与正常对照组比较,经 LSD 检验,P<0.05。2)与双相障碍亲属组比较,经LSD检验,P<0.05。
组别精神分裂症亲属组双相障碍亲属组正常对照组n 50 50 50数字符号40.02±11.231)2)44.93±12.811)50.2±13.18 TMT-A 时间(s)48.16±15.381)49.40±14.871)42.82±13.48 TMT-B 时间(s)79.48±23.68 78.43±38.19 71.48±29.06数字广度(顺)7.04±1.39 7.47±1.31 7.64±1.51数字广度(倒)4.54±1.291)4.50±1.251)5.16±1.58数字广度总分11.68±2.411)11.97±2.001)12.8±2.63视觉图形再生7.74±2.841)2)9.60±3.07 9.78±3.07
表2 精神分裂症亲属组、双相障碍亲属组与正常对照组的执行功能比较(±s)

表2 精神分裂症亲属组、双相障碍亲属组与正常对照组的执行功能比较(±s)
1)经秩次转换后进行组间比较;2)与正常对照组比较,经LSD检验,P<0.05;3)与双相障碍亲属组比较,经LSD检验,P<0.05
组别精神分裂症患者亲属组双相障碍患者亲属组正常对照组n 50 50 50言语流畅总数15.82±4.642)16.84±4.662)19.4±5.50 WSCT分类数1)3.78±1.79 3.93±1.98 4.3±1.69 WSCT总错误数1)18.3±9.91 18.42±11.23 15.59±9.62 WSCT持续错误数1)8.82±6.932)7.06±7.62 6.14±6.68汉诺塔总分49.7±13.382)3)54.70±10.56 58.1±11.91汉诺塔完成任务数7.5±2.371)2)9.34±1.81 9.9±2.073
本研究结果显示,精神分裂症健康一级亲属组的数字符号总分、TMT-A时间、数字广度总分及倒背、视觉图形再生总分、言语流畅性总分、WSCT持续错误数、HOT总分及完成任务数均差于正常对照组;而双相障碍亲属组与对照组比较,其视觉图形再生总分、HOT总分及完成任务数未见损害,其余指标的成绩也均差于对照组;精神分裂症亲属组的图形视觉再生、HOT总分及完成任务数均比双相障碍亲属组差。上述结果提示,两类亲属存在注意、记忆及执行功能方面的共同缺陷,但精神分裂症亲属组的认知缺陷比双相障碍亲属组更广泛及严重。
本研究结果与部分国外的同类研究一致。Keri等[10]的研究纳入精神分裂症同胞25名、双相障碍同胞20名、正常对照20名,控制组间年龄、受教育年限、智力等混杂因素,采用反向视觉标记测验评估视觉功能,WSCT评估执行功能,言语流畅性、长和短的词语再现测验来评估言语及记忆功能。结果显示,言语记忆功能缺陷是两类疾病亲属共有的,此外精神分裂症同胞还存在视觉功能缺陷。Maziade等[7]对性别、年龄及受教育年限匹配的精神分裂症子代22名、双相障碍子代23名和45名正常对照进行比较,结果显示两类亲属在注意力、记忆及执行功能方面均较正常对照差,精神分裂症子代的缺陷更广泛,但两类亲属间的差异未达统计学意义。Tiziana等[11]采用WSCT、连线测验、词语流畅性、Stroop词色测验对精神分裂症亲属22名、双相障碍亲属33名和正常对照20名的执行功能进行了比较,结果显示两类亲属的Stroop测验成绩均差于正常对照,但其余测验的成绩未见损害,两类亲属组间未见差异。
本研究与上述研究均具有一致性,总的结果均提示了精神分裂症和双相障碍的健康亲属均存在了注意、言语记忆和执行功能的缺陷,两类亲属的认知缺陷具有明显的重叠,但其中以精神分裂症亲属更广泛及严重。不过,本研究的样本较既往研究大些,认知评定更全面些,故较其他研究发现了两类亲属更多的认知缺陷,也显示了两类疾病亲属的认知缺陷也存在差异,有些研究未发现二者的差异可能与样本量较小导致检验效能不够有关。
在两类疾病亲属的认知比较研究中,也有部分研究显示,认知缺陷仅存在于精神分裂症亲属中,而双相障碍亲属并未发现这种认知缺陷。Kremen等[12]最早进行了两类疾病健康亲属的认知缺陷对照研究,其对39例精神分裂症亲属、15例双相障碍亲属及44正常对照的比较研究显示,认知缺陷仅存在分裂症家系中。Kumar等[13]对119名精神分裂症亲属、88名双相障碍亲属和93名正常对照的执行功能比较显示,执行功能缺陷仅在分裂症家系中发现。Jabben等[14]纳入性别、年龄及受教育年限上匹配的331名精神分裂症亲属、37名双相障碍亲属和正常对照61名,使用词语再现测验、持续操作功能测验评定记忆、注意功能,结果仅显示精神分裂症亲属认知功能较正常对照差。上述研究未发现双相障碍亲属的认知缺陷可能与样本量偏小或未控制好性别、年龄及受教育年限等混杂因素有关。实际上,目前较大样本量的双相障碍亲属的认知研究已显示,双相障碍健康亲属存在注意、记忆和执行功能等多方面的认知缺陷[3,15-16],认知功能缺陷同样可能是双相障碍的遗传内表型指标。从某个角度来说,上述现象也与本研究的总体结果相吻合,提示精神分裂症家系中的认知缺陷较双相障碍家系更严重,故较小样本即可检测出其与正常对照的差异。
本研究从神经认知角度显示,精神分裂症及双相障碍两类患者的健康亲属存在重叠的认知功能缺陷,但前者更广泛及严重。影像研究也有类似结果,比如McIntosh等[17]对72例两类疾病亲属的脑结构比较研究中,仅在精神分裂症亲属中发现灰质体积减少和灰、白质比例异常,双相障碍亲属中未见异常,这从影像学角度提示与认知缺陷相关的遗传易感性在两类疾病的家系中负荷有所不同,在精神分裂症家系中更为明显。同时,上述的研究结果提示,从认知缺陷的角度对患者亲属等高危人群进行评估,未来或许可以将认知功能的神经影像缺陷作为一级干预的筛查指标。
[1]李涛,王强.精神分裂症和双相障碍的遗传交叠及其对精神疾病分类的影响[J].上海精神医学,2010,22(2):65-68.
[2]Szoke A,Schurhoff F,Meary A,et al.Lack of influence of COMT and NET genes variants on executive functions in schizophrenic and bipolar patients,their first-degree relatives and controls[J].Am J Med Genet B Neuropsychiatr Genet,2006,141B(5):504-512.
[3]曹莉萍,林鄞,李烜,等.稳定期双相障碍Ⅰ型患者认知功能及其相关因素[J].中国心理卫生杂志,2009,(10):713-717.
[4]Wang Q,Chan R,Sun J,et al.Reaction time of the continuous performance test is an endophenotypie marker for schizophrenia:a study of first-episode neuroleptic-naive schizophrenia,their non-psychotic first-degree relatives and healthy population controls[J].Schizophrenia Res,2007,89(1-3):293-298.
[5]Bora E,Vahip E,Akdeniz F,et al.Executive and verbal working Memory dysfunction in first-degree relatives of patients with bipolar disorder[J].Psychiatry Res,2008,161(3):318-324.
[6]Szoke A,Schurhoff F,Golmard JL,et al.Familial resemblance for executive functions in families of schizophrenic and bipolar disorder patients[J].Psychiatry Res,2006,144(2-3):131-138.
[7]Maziade M,Rouleau N,Gingras N,et al.Shared neurocognitive dysfunctions in young offspring atextreme risk for schizophrenia or bipolar disorder in eastern Quebec multigenerational families[J].Schizophrenia Bull,2009 Sep,35(5):919-30.
[8]Badner JA,ES Gershon.Meta-analysis of whole-genome linkage scans of bipolar disorder and schizophrenia[J].Mol Psychiatry,2002,7(4):405-411.
[9]Potash JB.Carving chaos: genetics and classification of mood and psychotic syndromes[J].Harv Rev Psychiatry,2006,14(2):47-63.
[10]Keri S,Kelemen O,Benedek G,et al.Different trait markers for schizophrenia and bipolar disorder,a neurocognitive approach[J].Psychol Med,2001,31(5):915-922.
[11]Zalla T,Joyce L,Szöke A,et al.Executive dysfunction as potential markers of familial vulnerability to bipolar disorder and schizophrenia[J].Psychiatry Res,2004,121(3):207-217.
[12]Kremen WS,Faraone SV,Seidman LJ,et al.Neuropsychological risk indicators for schizophrenia:a preliminary study of female relatives of schizophrenic and bipolar probands[J].Psychiatry Res,1998,79(3):227-240.
[13]Kumar T,Christodoulou N,Vyas S,et al.Deficits in visual sustained attention differentiate genetic liability and disease expression for schizophrenia from bipolar disorder[J].Schizophrenia Res,2010(124):152-160.
[14]Jabben N,Arts B,van Os J,et al.Neurocognitive functioning as intermediary phenotype and predictor of psychosocial functioning across the psychosis continuum:studies in schizophrenia and bipolar disorder[J].J Clin Psychiatry,2010,71(6):764-774.
[15]Bora E,Yucel M,Patelis C. Cognitive endophenotypes of bipolar disorder:a meta-analysis of neuropsychological deficits in euthymic patients and their first-degree relatives[J].Affect Disorder,2009,113(1-2):1-20.
[16]Klimes-Dougan B,Ronsavile D,Wiggs EA,et al.Neuropsychological functioning in adolescent children of mothers with a history of bipolar disorder or major depressive disorder [J].Psychol Med,2005,35(2):205-215.
[17]McIntosh AM,Job DE,Moorhead WJ,et al.Genetic liability to schizophrenia or bipolar disorder and its relationship to brain structure[J].Am J Med Genet B Neuropsychiatr Genet,2006,141B(1):76-83.

