呼气末正压通气在肺灌洗中的选择和应用
蓝 岚,欧阳葆怡,岑燕遗,陈 磊
肺泡蛋白沉积症 (pulmonary alveolar proteinosis,PAP)是一种病因未明的肺部罕见疾病[1]。大容量全肺灌洗术是迄今惟一有效的治疗方法[2]。目前在国内对肺灌洗患者采用何种通气方式比较适宜也有报道[3],但对已灌洗肺采用何种通气模式报道较少。因此,本研究回顾性分析2010—2011年广州医学院第一附属医院行双侧全肺灌洗的14例患者,探讨呼气末正压 (PEEP)通气在已灌洗肺中的选择和应用[4]。
1 资料与方法
1.1 一般资料 选择2011年1月—2011年12月经支气管肺活检和支气管肺泡灌洗液行PAS染色阳性确诊为PAP患者14例,男8例,女6例,年龄32~61岁;ASAⅡ~Ⅲ级,心、肝、肾功能未见异常;术前肺功能分别为:轻-中度限制性通气功能障碍合并轻-中度弥散功能障碍8例,重度限制性通气功能障碍合并重度弥散功能障碍6例;将14例患者随机分为实验组和对照组,各7例。两组性别、年龄、病情等临床资料具有均衡性。
1.2 方法
1.2.1 麻醉方法 所有患者均未使用术前药,麻醉前建立静脉通路,患者给予丙泊酚TCI3~4ug/ml、舒芬太尼0.4ug/kg、罗库溴胺0.9mg/kg静脉注射,诱导后插入Robertshaw左双腔支气管导管 (美国Tyco公司,DLT),导管型号根据患者气管直径选择[5]。插管后均予纤维支气管镜定位,取右内颈静脉和桡动脉穿刺置管测压。术中予丙泊酚、瑞芬太尼、罗库溴胺维持麻醉。插管后接Drager Zeus通气,潮气量 (VT)8~10 m l/kg,呼吸频率 (R)12~15次/min,I∶E 为 1∶1.5~2.0。麻醉过程中予Drager zeus监测心率 (HR)、有创平均动脉压(MAP)、中心静脉压 (CVP)、呼气末二氧化碳 (PetCO2)、VT、分钟通气量 (VE)、气道峰压 (Peak)、气道平台压(Plat)、呼气末正压 (PEEP)、压力 -容积曲线 (P-V曲线)、动态肺顺应性、气道阻力、吸入氧浓度 (FiO2);使用美国Cardio dynamics公司的Bioz胸电生物阻抗法无创血流动力学监测仪监测心搏出量 (CO)、每搏量 (SV)、外周血管阻力指数 (SVRI)、胸液成分 (TFC)、心肌加速度指数 (ACI)。术中予i-STAT EG7+〔美国雅培 (Abbott)公司〕监测血气分析值。灌洗结束后,待患者生命体征平稳,经口更换单腔气管导管,送ICU监护。术中在每侧肺灌洗过程中给予速尿20~40mg、20%甘露醇125ml静脉注射。并根据血气分析值的变化,可给予5%NaHCO3静脉注射。
1.2.2 灌洗方法 先灌洗病重侧肺,使用37℃预热灭菌0.9%氯化钠溶液反复灌洗,每次从气管导管内灌入0.9%氯化钠溶液500~1000ml,保持1min后通过负压吸出,反复灌洗直至回收液颜色完全清亮。待灌洗肺单肺通气30min,血液循环、呼吸功能稳定,血气值基本正常后再开始灌洗另侧肺,已灌洗肺则给予机械通气。
1.2.3 PEEP通气方法 实验组根据每个患者已灌洗肺通气时的P-V曲线中吸气支的低拐点来选择PEEP值,最高不超过12mmHg,即VT 7ml/kg+R 15次/min+PEEP(P-V曲线中吸气支的低拐点设置)。对照组选择PEEP5mmHg的通气模式作为对照组,即VT 7ml/kg+R 15次/min+PEEP 5cmH2O。
1.3 观察指标 (1)记录全肺灌洗过程中丙泊酚、瑞芬太尼、罗库溴铵用量及补液量。(2)观察患者在使用PEEP通气前、PEEP通气30min、PEEP通气后的血流动力学:HR、MAP、CVP、CO、SV、SVRI、TFC、ACI变化。 (3) 观察患者在使用PEEP通气前、PEEP通气30min、PEEP通气后的呼吸力学:PetCO2、Peak、Plat、肺顺应性、气道阻力变化。(4)观察患者在使用PEEP通气前、PEEP通气30min、PEEP通气后的血气分析值:pH、PaCO2、PO2、SaO2、HCO3变化。
1.4 统计学方法 应用SPSS 13.0软件进行分析,计量资料用()表示,组间采用独立样本t检验;组内比较采用单因素方差分析,以P<0.05为差异有统计学意义。
2 结果
2.1 一般情况 14例患者平均每侧肺灌洗 (13.35±1.44)次,双肺灌洗26次以上者7例。丙泊酚用量 (2000±1099.5)mg,瑞芬太尼用量 (2.12±0.31)mg,罗库溴铵用量(305.71±117.65)mg,补液量 (1216.80±202.30)ml。
2.2 PEEP通气前后血流动力学的改变 患者根据P-V曲线计算的PEEP值是 (9.0±1.9)cmH2O。对照组各观察值在PEEP通气前后变化无统计学意义 (P>0.05);PEEP通气时较PEEP通气前,实验组的MAP降低、CVP和SPO2均增高(P<0.05)。与对照组比较,实验组在PEEP通气时的MAP降低、CVP和SPO2均增高 (P<0.05,见表1)。
2.3 PEEP通气前后Bioz监测指标的变化 对照组各观察值在PEEP通气前后变化无统计学意义 (P>0.05);PEEP通气时较PEEP通气前,实验组的TFC增高 (P<0.05)。实验组在PEEP通气时的TFC较对照组高 (P<0.01),其余各观察值两组间比较差异无统计学意义 (P>0.05,见表2)。
2.4 PEEP通气前后呼吸力学指标改变 对照组各观察值在PEEP通气前后变化无统计学意义 (P>0.05);PEEP通气时较PEEP通气前,实验组的PetCO2降低、Plat均增高 (P<0.05)。实验组在PEEP通气时的PetCO2较对照组增高 (P<0.01),其余各观察值两组间比较,差异无统计学意义 (P>0.05,见表3)。
2.5 PEEP通气前后血气分析值改变 与PEEP通气前比较,实验组在 PEEP通气后的 PaCO2降低、SaO2均增高 (P<0.05)。在PEEP通气后,实验组 SaO2较对照组增高 (P<0.05,见表4)。
表1 PEEP通气前后血流动力学指标及SPO2的变化 ()Table 1 Change of hemodynamic indices and SPO2 changes before and after PEEP ventilation
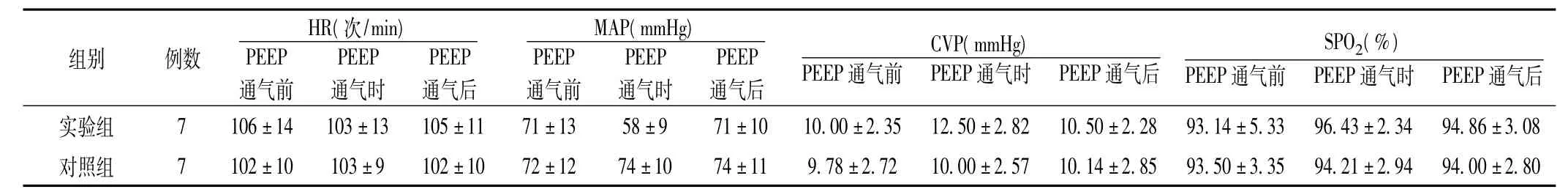
表1 PEEP通气前后血流动力学指标及SPO2的变化 ()Table 1 Change of hemodynamic indices and SPO2 changes before and after PEEP ventilation
通气后实验组 7 106±14 103±13 105±11 71±13 58±9 71±10 10.00±2.35 12.50±2.82 10.50±2.28 93.14±5.33 96.43组别 例数HR(次/min)PEEP通气前PEEP通气时PEEP PEEP通气后MAP(mmHg)PEEP通气前PEEP通气时 通气后CVP(mmHg)PEEP通气前 PEEP通气时 PEEP 通气后SPO2(%)PEEP通气前 PEEP通气时 PEEP±2.34 94.86±3.08对照组 7 102±10 103±9 102±10 72±12 74±10 74±11 9.78±2.72 10.00±2.57 10.14±2.85 93.50±3.35 94.21±2.94 94.00±2.80
表2 PEEP通气前后Bioz监测指标的变化()Table 2 Change of Biozmonitoring index before and after PEEP ventilation
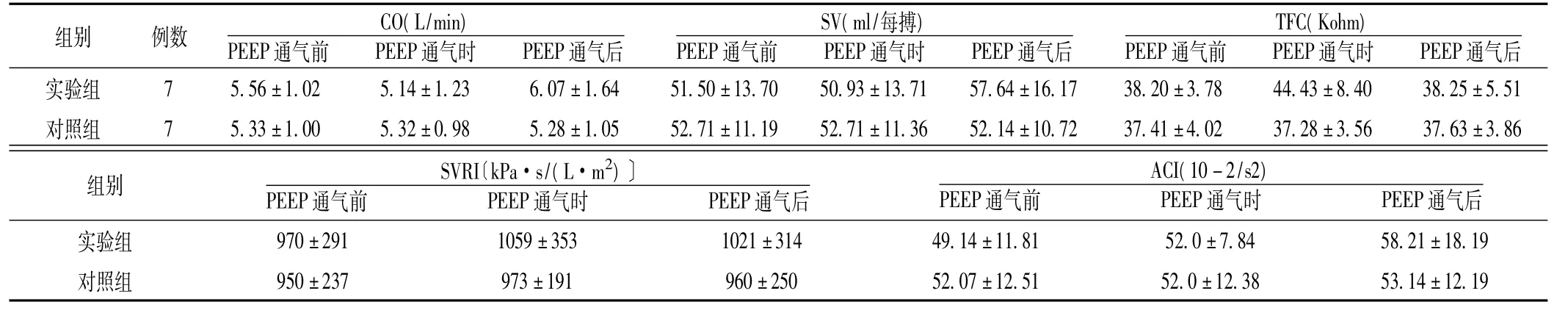
表2 PEEP通气前后Bioz监测指标的变化()Table 2 Change of Biozmonitoring index before and after PEEP ventilation
通气后实验组 7 5.56±1.02 5.14±1.23 6.07±1.64 51.50±13.70 50.93±13.71 57.64±16.17 38.20±3.78 44.43±8组别 例数 CO(L/min)PEEP通气前 PEEP通气时 PEEP通气后SV(ml/每搏)PEEP通气前 PEEP通气时 PEEP通气后TFC(Kohm)PEEP通气前 PEEP通气时 PEEP.40 38.25±5.51对照组 7 5.33±1.00 5.32±0.98 5.28±1.05 52.71±11.19 52.71±11.36 52.14±10.72 37.41±4.02 37.28±3.56 37.63±3.86组别SVRI〔kPa·s/(L·m2)〕PEEP通气前 PEEP通气时 PEEP通气后通气后实验组 970±291 1059±353 1021±314 49.14±11.81 52.0±ACI(10-2/s2)PEEP通气前 PEEP通气时 PEEP 7.84 58.21±18.19对照组 950±237 973±191 960±250 52.07±12.51 52.0±12.38 53.14±12.19
表3 PEEP通气前后呼吸力学指标改变 ()Table3 Change of respiratory mechanics dynamic before and after PEEP ventilation

表3 PEEP通气前后呼吸力学指标改变 ()Table3 Change of respiratory mechanics dynamic before and after PEEP ventilation
组别 例数通气后实验组 7 27.86±4.00 22.64±3.05 27.29±4.00 29.00±5.10 31.29±4.36 29.64±5.42 13.14±3.11 15.93±1 PetCO2(mmHg)PEEP通气前 PEEP通气时 PEEP通气后Peak(mmHg)PEEP通气前 PEEP通气时 PEEP通气后Plat(mmHg)PEEP通气前 PEEP通气时 PEEP.94 12.57±2.98对照组 7 28.57±4.15 29.00±4.00 28.71±4.03 30.29±4.55 30.07±4.41 29.29±4.12 14.93±4.08 14.79±3.98 14.43±3.84组别 动态肺顺应性(ml/cmH2O)PEEP通气前 PEEP通气时 PEEP通气后通气后实验组 27.0±6.39 30.21±5.95 26.07±5.36 33.00±10.52气道阻力cmH2O/(ml·s)PEEP通气前 PEEP通气时 PEEP 28.36±9.27 33.14±11.84对照组 28.43±4.15 29.00±4.00 28.71±4.02 29.57±6.6229.79±7.57 29.07±6.0
表4 PEEP通气前后血气分析值改变 ()Table 4 Change of blood gas analysis value before and after PEEP ventilation
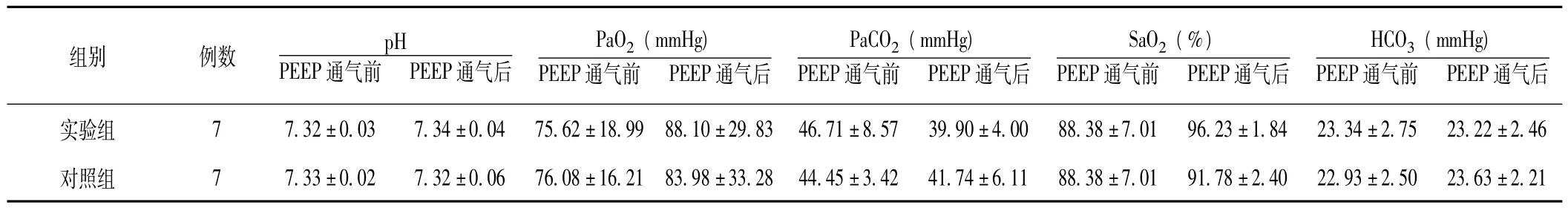
表4 PEEP通气前后血气分析值改变 ()Table 4 Change of blood gas analysis value before and after PEEP ventilation
通气后实验组 7 7.32±0.03 7.34±0.04 75.62±18.99 88.10±29.83 46.71±8.57 39.90±4.00 88.38±7.01 96.23±1组别 例数 pH PEEP通气前 PEEP通气后PaO2(mmHg)PEEP通气前 PEEP通气后PaCO2(mmHg)PEEP通气前 PEEP通气后SaO2(%)PEEP通气前 PEEP通气后HCO3(mmHg)PEEP通气前 PEEP.84 23.34±2.75 23.22±2.46对照组 7 7.33±0.02 7.32±0.06 76.08±16.21 83.98±33.28 44.45±3.42 41.74±6.11 88.38±7.01 91.78±2.40 22.93±2.50 23.63±2.21
3 讨论
国外文献也指出全肺灌洗是PAP治疗的首选,因为灌洗能从肺泡中洗出蛋白样物质并改善氧合和通气功能[2]。肺灌洗中适宜的机械通气模式能使患者维持氧合和血循环稳定,术后尽快撤离呼吸机。国内外对不同的机械通气模式在麻醉及肺功能衰竭患者中的应用已有报道[5-7],在肺灌洗中的应用亦取得较好效果[3]。
双侧全肺灌洗是在一侧肺灌洗结束后,再开始灌洗另侧肺,而已灌洗的肺则要机械通气以继续完成肺灌洗。已灌洗肺由于部分灌洗液的残留,导致肺水肿或肺不张,影响肺气体交换功能,因此,需要对已灌洗肺给予呼气末正压通气才能使萎陷的肺泡复张,增加氧合,维持灌洗术中血氧稳定。但对于呼气末正压通气的PEEP值如何选择和确定尚无文献明确报道。
本研究根据每个患者已灌洗肺通气时的P-V曲线中吸气支的低拐点来确定PEEP值,平均为 (9.0±1.9)cmH2O。研究结果发现,按经验给予5cmH2O PEEP值通气,患者的血流动力学、呼吸力学、血气分析值无明显改变;而根据P-V曲线来设定PEEP值,患者在通气时虽然MAP降低、CVP和TFC值增加,表现为血循环抑制,但患者的PaO2和SaO2增加,氧合改善。在PEEP通气结束后,患者的MAP、CVP和TFC值恢复,而PaO2和SaO2仍较对照组高。表明根据P-V曲线中吸气支的低拐点来确定PEEP值,可以最大限度地使肺泡复张,避免肺泡过度膨胀,增加氧合。同时也应注意,过高或长时间的PEEP通气有可能使血循环不稳定。所以,对于全肺灌洗患者,术中更应根据P-V曲线来确定PEEP值。通过本研究可以预测,在PAP患者的肺灌洗中可以确定通气过程中应施予的具体PEEP值,有利于改善氧化,减少并发症。
由于患者灌洗过程中生理变化的特殊性,因此,本研究观察不同PEEP值通气对肺灌洗过程中血流动力学及呼吸力学的变化,为日后肺泡蛋白沉积症患者的肺灌洗术中临床麻醉监测作借鉴,选择合适的通气模式,使患者安全度过肺灌洗过程及尽早术后拔管[8]。
1 Das M,Salzman GA.Pulmonary alveolar proteinosis:an overview for internists and hospital physicians [J].Am J Respir Crit Care Med,2010:38(1):43-49.
2 Michaud G,Reddy C,Ernst A.Whole-lung lavage for pulmonary alveolar proteinosis [J].Chest,2009,136(6):1678-1681.
3 王继成,马国宣,黄京慧,等.大容量全肺灌洗术中压力调节容量控制通气模式与容量控制通气模式的比较[J].中华劳动卫生职业病杂志,2010,28(2):104-105.
4 祁红辉.无创正压通气的临床应用[J].实用心脑肺血管病杂志,2009,17(7):643.
5 Takeuehi M,Goddon S,Dolhnikoff M,et al.Set end-expiration pressure during protective ventilation affects lung injury[J].Anesthesiology,2002,97(8):682-692.
6 Zobel G,Dacar D,Rodl S.Hemodynamic effects of different modes of mechanical ventilation in acute cardiac and pulmonary failure:an experimental study[J].Critical Care Medicine,1994,22(10):1624-1630.
7 ARDS Net Work Investigators.Ventilation with lower tidal volumes as compared with traditional tidal volumes for acute lung injury and theaputeres piratory distress syndrome.The Acute Respiratory Distress Syndrome Network[J].N Engl JMed,2000,342(4):1301-1308.
8 杨利红,张特,崔恩海,等.肺泡蛋白沉积症八例临床病理分析[J].中国全科医学,2010,13(10):3304.

