改良透明帽辅助黏膜切除术治疗直肠巨大广基息肉
俞春波 施月芳 李 东 严卫忠 宋伟平 汤兰顺 郭晓雷
(上海市嘉定区安亭医院普外科,上海 201805)
随着内镜技术的不断发展,内镜下黏膜切除术(endoscopic mucosal resection,EMR)已广泛用于切除消化道广基型病灶,操作技术简单,并发症少,疗效满意。EMR方法很多,其中透明帽辅助黏膜切除法(Cap-EMR)是借助于负压吸引,将病灶吸入透明帽内再进行切除的一种方法。对于直径 <1.5cm广基型病灶可以一次完整切除;直径 >2.0cm的病灶,往往通过分次切除的方法来进行[1,2],但不能获得完整的病理学诊断资料,肿瘤局部残留和复发的概率也大为增加。我们对此加以改进,将一个透明的圆柱状塑料瓶盖,改制为透明帽,其前端直径为2.4cm,镜端突出部分可达 2.5cm,与传统透明帽相比,具有口径大,容量大,可一次完整切除更大的广基型息肉。2007年 1月~2008年 6月,我们采用内镜下改良透明帽辅助黏膜切除术治疗直肠巨大广基型息肉 8例,效果良好,现报道如下。
1 临床资料与方法
1.1 一般资料
本组 8例,男 5例,女 3例。年龄 60~85岁 ,平均 71.2岁。肠镜检查发现直肠巨大广基型息肉,息肉直径 2.0~4.5cm,平均 3.1cm;距肛缘 5.0~10cm,平均 7cm。首次肠镜检查病理结果为绒毛状腺瘤伴重度不典型增生 5例,管状绒毛状腺瘤伴中~重度不典型增生 3例。
病例选择标准:直肠巨大广基型息肉(直径 >2cm),无凝血功能障碍以及严重心肺功能不全等内科合并症。
1.2 方法
1.2.1 器械 富士能 EC-201WM、EC-200MR电子结肠镜,内镜注射针,ERBE-ICC80高频电发生器,硬质透明塑料帽(自制),圈套器,热活检钳、钛夹及夹子装置。
1.2.2 手术方法 ①根据病变大小,调节镜端透明帽至适当长度,并用橡皮膏固定于镜身(图1),以防脱落,然后进镜至病变部位(图2)。②在病灶黏膜下层注射1∶10000肾上腺素亚甲蓝生理盐水混合溶液 10~50ml,使病灶充分隆起,形成假蒂。③将圈套器置于病灶周围,放开至最大,暂不收紧。④将透明帽前端对准病灶,负压吸引,将病灶吸入透明帽内,然后助手收紧圈套器,套住息肉基底部。⑤术者将收紧的圈套器连同息肉推回肠腔,注气使黏膜展开,稍放松圈套器,使可能被圈套的肌层组织松脱[3],检查病灶套入是否完整,若不完整,则重复上述操作直至完整套入。⑥通过电凝与电切交替进行,助手逐步收紧,直至切除病灶(图3)。⑦检查创面有无出血或穿孔等情况,若无则用钛夹缝合创面(图4)。⑧将切除病变组织回收后进行病理学检查。
1.2.3 术后处理 留院观察 3~7 d,术后无渣饮食1 d,软食 1周,一般抗炎对症处理,保持大便通畅,观察有无出血、穿孔等并发症。
2 结果
患者均在清醒状态下完成全部手术。7例病灶一次完整切除,1例切除后见部分息肉残留,再次完整切除。手术时间 20~40min,平均 28 min。1例术中因助手收紧圈套器过快,电凝不充分,发生活动性出血,用热活检钳夹住出血点电凝止血成功。术后均无出血、穿孔等并发症。术后病理:绒毛状腺瘤伴重度不典型增生 4例,管状绒毛状腺瘤伴中~重度不典型增生 3例,绒毛状腺瘤局部癌变(黏膜内癌)1例(因患者 85岁高龄未追加手术)。术后 1个月复查肠镜,8例创面溃疡愈合(图5);1例术后 3个月复查见局部复发,用热活检钳钳除,病理为绒毛状腺瘤,半年后复查肠镜无复发(图6)。7例随访25~43个月,平均 35个月,病灶切除部位无复发(图7)。
3 讨论
大肠癌大多由腺瘤性息肉发生癌变所引起,息肉越大癌变机率越高,对直径 >2.0cm的巨大息肉,文献报告癌变率达 40%以上[4,5]。因此,早期切除腺瘤性息肉,可有效预防大肠癌的发生。对于直径 <1.5cm广基型息肉,采用透明帽辅助黏膜切除术(Cap-EMR),可以一次完整切除;超过 2.0cm的病灶应分次切除。一般透明帽外径 <1.9cm,镜端突出部分 <2.1cm,我们对此加以改进,采用改良大口径透明帽,外径为 2.4cm,镜端突出部分可达 2.5cm。改良后透明帽容积比普通透明帽容积增加了50%,因此,可以容纳更大的息肉。通过病灶黏膜下层注水,使其充分隆起,形成假蒂,然后负压吸引,将病灶吸入透明帽内,用圈套器套住息肉基底部假蒂,再利用高频电凝电切,实施更大范围内的黏膜切除,切除病灶。本组 8例直肠巨大广基型息肉(息肉直径 2.0~4.5cm),一次性完整切除 7例。术后无出血、穿孔等并发症,取得较好疗效。
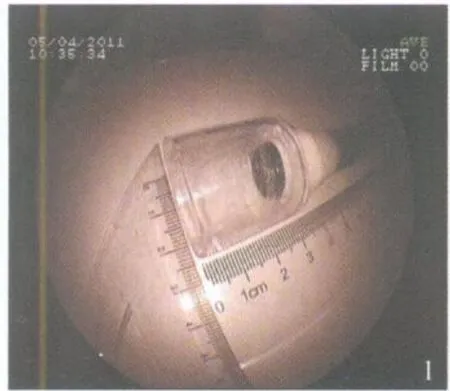
图1 透明帽
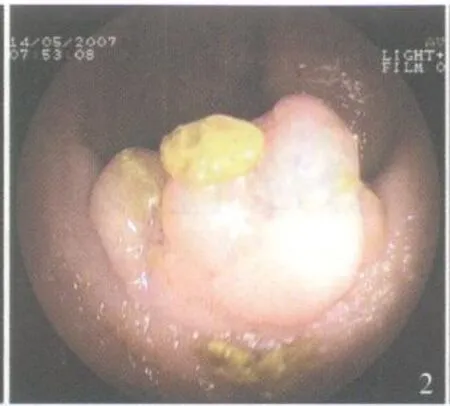
图2 直肠巨大广基息肉
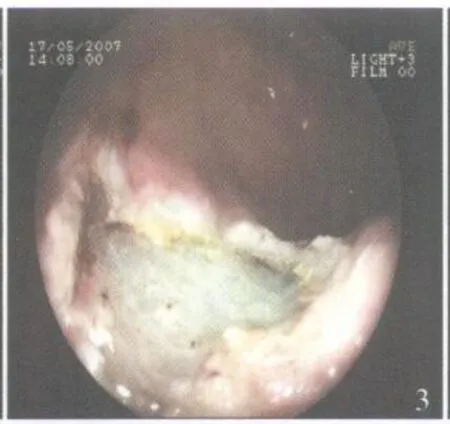
图3 息肉切除后创面
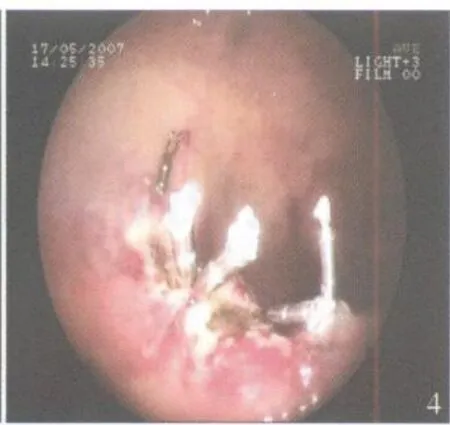
图4 钛夹缝合创面
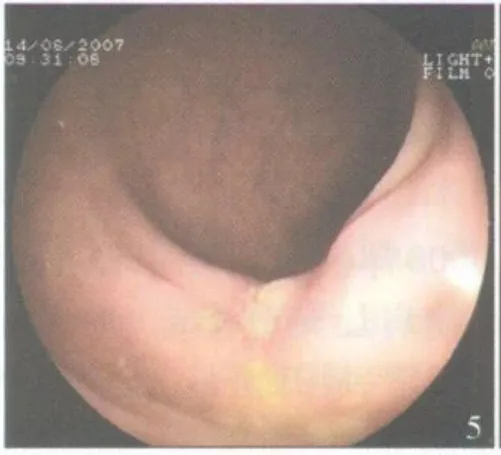
图5 术后 1个月创面溃疡
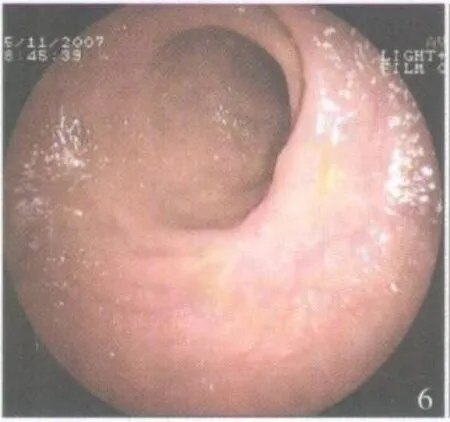
图6 术后 6个月创面瘢痕形成
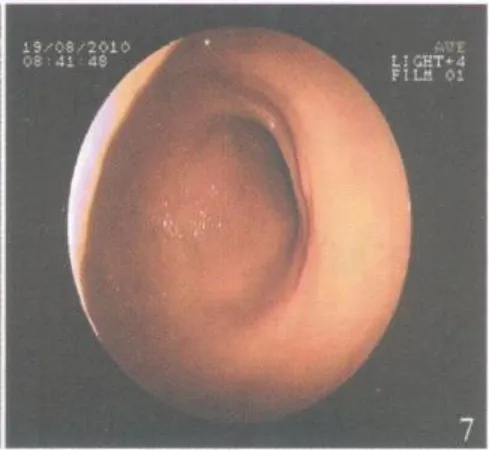
图7 术后 39个月瘢痕形成
手术过程中应注意:①术前要根据病灶的大小,调节镜端透明帽长度并用橡皮膏加以固定,以便有适当的容积容纳病灶,争取一次性切除病灶。②因透明帽口径较大,从肛门插入时,动作要轻柔,以免损伤肛管。③黏膜下层注射时,病灶抬举征要阳性。④病灶黏膜下层注射肾上腺素亚甲蓝生理盐水混合液要足量,使黏膜层和固有肌层充分分离,避免穿孔。⑤术者将收紧的圈套器连同息肉推回肠腔,检查病灶套入是否完整,若不完整,则重复上述操作直至完整套入。⑥助手与术者须密切配合,收紧圈套器时要适度,避免造成机械性切割,引起大出血。⑦息肉切除后,仔细检查被亚甲蓝染成蓝色的黏膜下层有无出血、穿孔,以及创面周围有无病灶残留。⑧用钛夹缝合创面,预防出血和穿孔,缩短创面愈合时间。
总之,通过改进透明帽的尺寸,增大透明帽容量,进一步扩大 Cap-EMR内镜下治疗的适应证。对于一些无条件开展内镜下黏膜下层剥离术(endoscopic submucosal dissection,ESD)的医院 ,以及年老体衰伴有较重内科疾患不适合外科手术的患者,使用该方法切除直肠巨大广基型息肉,具有手术时间短,无须麻醉,患者痛苦小,并发症少,安全性高等优势。
1 周平红,姚礼庆,徐美东,等.内镜黏膜下剥离术治疗消化道黏膜下肿瘤.中国微创外科杂志,2007,7(11):1064-1065.
2 陈村龙,朱建新,周 丹,等.镜端透明帽吸引法黏膜切除术的应用.临床消化病杂志,2001,13(5):203-210.
3 欧希龙,孙为豪,曹大中,等.肠镜下黏膜切除术治疗结直肠早期癌和癌前病变.现代医学,2007,35(6):472-475.
4 刘 清,罗永胜,张 燕,等.消化道息肉内镜治疗方法及疗效观察.中华消化内镜杂志,2009,26(11):603-604.
5 郭志义,李 平,胡 纲,等.大肠腺瘤恶变的相关因素探讨.中国普通外科杂志,2004,13(4):280-281.

