健康教育在预防髋关节置换术后假体脱位中的作用
范小艳
假体脱位是全髋关节置换术(T HA)常见的并发症,大多数发生在术后6个月,文献报道发生率为0.3%~7.0%[1]。脱位一旦发生,不仅引起髋关节功能障碍,甚至需再次手术,延长了病人的住院和康复时间,增加了住院费用,而且可能遗留髋关节功能损害。脱位是多因素作用的结果,重在预防[2]。为探讨系统健康教育在预防THA术后假体脱位中的作用,我们自2006年6月对THA病人实施系统的健康教育,取得满意效果。现报道如下。
1 资料与方法
1.1 临床资料 选取2006年6月—2010年7月在我院行THA并进行系统健康教育的122例病人为观察组,男68例,女54例;年龄48岁~78岁(61.7岁±12.3岁);既往有髋关节手术史10例;原发疾病:骨性关节炎52例,股骨头无菌性坏死32例,股骨颈骨折26例,先天性髋关节发育不良5例,类风湿性关节炎5例,强直性脊柱炎2例。选取2002年 6月—2006年5月未进行系统健康教育的92例THA病人为对照组,男51例,女41例;年龄51岁~80岁(62.1岁±11.9岁);既往有髋关节手术史8例;原发疾病:骨性关节炎40例,股骨头无菌性坏死24例,股骨颈骨折19例,先天性髋关节发育不良4例,类风湿性关节炎3例,强直性脊柱炎2例。两组病人手术入路方式均为后外侧入路。两组病人性别、年龄、文化程度、手术入路、假体固定方法、原发疾病等方面比较,差异均无统计学意义,具有可比性(P>0.05)。
1.2 方法
1.2.1 系统健康教育
1.2.1.1 人工THA相关知识教育 发放THA资料,内容包括人工THA的适应证、手术目的、手术方法、术后康复方案、术后脱位发生的原因及预防的重要性等。根据病人的年龄、文化水平及学习能力,遵循个体化原则,制订出具体的符合病人需要的教育计划,采用单独指导、具体操作演示、回答提问、推荐和鼓励学习相关书籍等方法。高龄、聋哑、老年痴呆病人重点宣教对象是病人家属和陪护。
1.2.1.2 术前心理指导 ①加强护患沟通,建立良好的护患关系。与病人多交流,耐心倾听病人的主诉,给予宣泄的机会,对其某些不正确认知和行为,以商量、讨论和提醒的方式纠正,尽量满足其心理需求;②主动与主管医生做好沟通,同步查房,使医护人员在病人的治疗、护理及康复3方面达成共识。③反复向病人介绍成功病例,从而解除病人的思想顾虑,使其愉快地接受手术治疗。
1.2.1.3 术前康复指导 术前康复指导主要是让病人预先掌握功能锻炼的方法,并明确注意事项,为术后康复做准备。①便盆使用方法:便盆表面要求光滑、无缺损,从健侧置入,充分抬起臀部,同时注意保护患侧髋关节,防止内外旋及内收动作。②正确的肌力训练方法,预防术后关节脱位。肌力训练包括等长、等张肌肉收缩训练,主要是臀中肌和股四头肌肌力训练。臀中肌肌力训练:通过侧方外展试验检查髋关节外展肌力,无外展受限病人取侧卧位,患侧在上,外展髋关节;外展受限病人,固定足部以保持髋关节不动,外展髋关节。股四头肌训练:坐位屈膝,足部捆绑砂袋,砂袋的重量根据病人情况而定,一般为1 kg,缓慢伸直膝关节或平卧位,做股四头肌等长、等张收缩锻炼。以上两组锻炼每天2遍或3遍,每遍做3组,每组做10次。
1.2.1.4 术后康复指导 ①术后搬运及体位:脱位好发于THA术后早期,与麻醉作用未完全消失、下肢肌肉松弛及搬运不当有关。病人返回病房时护士要正确指导搬运,一人托住患侧髋部和下肢,务必保持患肢外展中立位,一人托住健侧髋部和健肢,其余人协助,将病人平放于床上。动作一定要协调一致,严防动作不协调而致关节脱位。病人取平卧或半卧位,患足常规穿“丁字鞋”,保持患肢外展20°~30°中立位;膝下放一软枕,踝部放一软垫,使足跟悬空,防止发生压疮;双腿之间置梯形垫或软枕,防内收内旋,必要时患肢给予脚套牵引。②早期功能训练:术后早期训练的目的是保持关节稳定性和肌肉张力,防止关节僵硬和肌肉萎缩。但由于关节囊及周围软组织修复一般需要6周,因此髋关节活动不宜过早。术后第1天开始踝关节屈伸运动,先被动后主动;术后第2天开始髋关节屈曲运动,病人仰卧位,收缩股四头肌,缓慢将患肢足跟向臀部滑动,使髋屈曲,足尖保持向前,屈曲角度<70°,以防活动过度致假体脱出。此动作每日3次,每次2组或3组,每组10次。③下床练习:术后下床行走的时间与病人体质、康复情况、假体类型及手术操作等因素有关,骨水泥固定型假体,术后3 d即可下床适量活动;非骨水泥型假体一般于术后6周开始下床活动;如为髋关节翻修术或病人体质较差,下床练习步行的时间则相应推迟。指导病人及其家属如何练习下床,如何使用拐杖和助行器。
1.2.1.5 家庭康复指导 一般术后2周出院,但患肢功能的恢复却需要较长时间。因此,护士应使病人了解关节脱位的症状,如异常疼痛、肢体短缩畸形等,并教会病人在家锻炼的方法和注意事项。①家庭康复期间3个月内每2周电话随访1次。如患肢出现异常疼痛、肿胀或短缩畸形、患髋功能障碍立即回院复查。②继续股四头肌及臀中肌等长收缩和等张收缩锻炼,以及髋关节、踝关节屈伸运动。4周内禁止侧卧和90°坐位,患侧髋关节屈曲<70°。③术后4周取健侧卧位和坐位,但侧卧时患肢垫一厚度为30 cm~40 cm的枕头,以防止髋关节内收。术后6周内免负重,患髋维持于外展、伸直位。术后8周后开始负重并可采取各种姿势的卧位。④利用助行器纠正步行姿势,正确的转身和上下楼梯。⑤为防止关节脱位,日常生活中应避免髋关节过度屈曲,做到不盘腿及交叉双腿,不跷二郎腿,不坐矮凳子,不弯腰拾物,不在床上屈膝,不做仰卧起坐运动,不坐位穿鞋及下蹲运动,不坐过低的马桶或沙发等。
1.2.2 观察指标 ①预防假体脱位知识掌握情况。自制预防髋关节置换术后假体脱位知识问卷,内容包括疾病相关知识,术后正确的卧床、坐、站、行走、上下床、上下楼梯、功能锻炼、日常生活注意事项等,满分100分。②护理满意度。采用自行设计的护理满意度调查表,内容包括服务态度、言语举止、护士的技术操作、知识层次、卫生宣教等项目,分满意、基本满意、不满意3个级别。以上两项出院前发放,由专人指导填写并当场收回。③两组病人术后半年内假体脱位的发生率。
1.2.3 统计学方法 采用SPSS 13.0统计软件进行统计学分析。计量资料以均数±标准差(±s)表示,采用t检验;计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果(见表1)
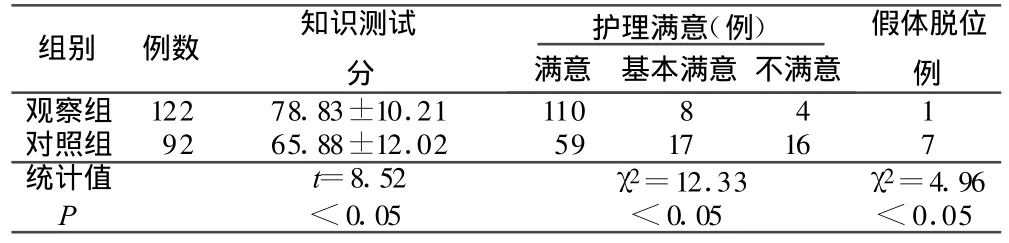
表1 两组病人知识掌握、护理满意、假体脱位发生情况比较
3 讨论
THA是治疗髋关节疾患、恢复和改善髋关节功能的有效方法。髋关节脱位是THA术后常见的并发症之一,特别是老年人,因疾患影响活动或有长期卧床史,髋关节周围肌肉萎缩,肌力减退,术后髋关节不能维持正常的张力,是导致关节脱位的重要原因。加之老年人本体感觉减退,神经敏感性下降,缺乏运动协调性和准确性,更易造成脱位[3]。另外,一些研究显示,既往髋关节手术史可引起关节周围软组织松弛,瘢痕组织增多,术中软组织剥离难度大,范围广,维持关节稳定的因素遭到严重破坏,导致关节周围肌力平衡失调,为发生术后脱位的重要的术前因素[4]。搬运不当、体位控制不严、相关知识缺乏亦是造成髋关节术后脱位的危险因素。因此,健康教育显得尤为重要。THA相关知识宣教及术前、术后康复指导,提高了病人对手术的认识,加强了病人的依从性,对预防髋关节脱位具有重要作用[5]。通过对122例THA病人进行系统的健康教育,有效提高了病人预防假体脱位知识掌握情况及护理满意度,降低了术后假体脱位的发生率。
[1]吕厚山.人工关节外科学[M].北京:科学出版社,1998:180-181.
[2]杨述华,邱贵兴.关节置换外科学[M].北京:清华大学出版社,2005:454-458.
[3]袁小娟.高危人群全髋关节置换术后预防脱位护理及分析[J].护士进修杂志,2009,24(14):1273-1274.
[4]王慧玲,张晓萍,付艳,等.髋关节置换术后脱位的原因分析及护理对策[J].中华护理杂志,2003,38(9):685-687.
[5]韩秀慧.人工全髋关节置换术关节脱位的预防护理[J].全科护理,2011,9(2C):497-498.

