医院门诊挂号和费用结算一体化实现的基础与对策
■ 徐红霞
随着我国医药卫生体制改革的日趋深化和医疗保障制度的不断完善,医学模式和居民医疗服务需求多元化呈现变化的趋势,这对如何提高门诊医疗服务质量提出了更高的要求[1]。其中,建设门诊挂号和费用结算一体化信息平台已经成为大型综合性医院提供优质、高效和安全医疗服务的迫切需求。
1 门诊挂号和费用结算一体化需求分析
1.1 医疗保险制度的完善对医院门诊的新要求
1.1.1 医疗费用结算方式多样化对门诊挂号与费用结算的要求。随着医疗保障制度的不断完善,医疗保障范围的逐步扩大和就医方式的不断扩大,医疗费用结算方式也呈现多样化趋势。目前北京的就医患者,按就诊类型可分为:一般门诊、预约门诊(电话预约、网上预约、诊疗预约)和非预约门诊;急诊患者和其他门诊(特需门诊和特病门诊);按门诊时间可划分为:日间门诊、夜间门诊和节假日门诊;按就诊费别可划分为:公费、自费、地方医疗保险和新农合医疗保险等。以上各种患者就医的不同类型,足以说明实现挂号和费用结算一体化的难度。
1.1.2 新医改对门诊挂号与费用结算的要求。为了方便患者就医和进一步落实新医改政策,现各级政府针对医院门诊的服务提出了新的要求,相应地,对医疗机构门诊挂号和费用结算方式也提出了具体要求。例如,2010年上半年北京市先行启动了城镇职工基本医疗保险、城镇居民大病医疗保险的参保人员门诊持卡即时结算,随后将在全市统一启动住院持卡结算。这些举措在大大方便患者就医的同时,也对医院门诊挂号和费用结算等工作提出了更高的要求。
1.2 医疗模式的转变对门诊挂号和费用结算一体化的影响
1.2.1 服务范围扩大。一是医院服务人群增加;二是大型医院与社区医院结成服务网络或联盟,服务半径扩大;三是辅助性服务增加,例如健康咨询、体检、社区服务、义诊等。以上服务范围的扩大需要信息平台的扩展和不断更新。
1.2.2 服务手段增加。随着医学技术进步,医疗服务手段也在增加。从挂号的方法来说,现有窗口、网络、电话、自助和预约等。这些挂号方式必须由信息平台来支持。
1.2.3 新技术的应用。新技术在医疗服务领域的应用一直处于最活跃状态。由于医院规模的不断扩展,各种新型医疗设备和新技术在门诊得到大量应用,这需要信息平台的更新必须与新技术的应用保持一致。
1.3 服务需求的变化对门诊挂号与费用结算的影响
1.3.1 多层次服务需求增加。目前,门诊患者的医疗服务需求是多层次的。各地区和各阶层人群到门诊的需求需要特别注意。一是就医首先考虑的是对质量的要求;二是对时间上的要求;三是对费用上的要求。
1.3.2 个性化需求增加。就医人群对人性化的要求也不可忽视,特别是老干部和白领阶层,他们对就医环境、医生资质和诊疗效果有较高的个性化要求。
1.3.3 辅助性服务增长。辅助性服务主要指就医咨询、健康指导、随访服务和商业性服务等。这些服务一般不形成诊疗行为,但却是必不可少的服务性工作,对医疗服务的延展和提高服务质量有重要作用。
总之,门诊医疗服务工作的各流程和环节的服务质量始终会反映在窗口,主要是通过挂号和费用结算这两个结点反映出来。推动挂号和费用结算一体化工作改革工作势在必行。
2 门诊挂号和费用结算一体化实现的基础
门诊挂号和费用结算一体化工作是门诊医疗服务工作的重要环节。然而,这一重要窗口工作流程的设计与实施必须以相关业务为基础,这是实现门诊挂号和费用结算一体化的必要条件。
2.1 门诊诊疗流程再造
由于医疗服务模式的变化,第三方付费方式的形成和临床路径的实施,门诊诊疗流程再造成为提高医疗服务质量的重要内容,这也是实现门诊挂号和费用结算一体化的基础。因此,门诊挂号后所有的费用发生和结算必须根据诊疗流程来设计,只有这样才能既方便患者,又利于临床工作。
2.2 门诊信息化平台建设
有资料表明,发达国家新建医院在信息化建设的预算费用已经高达25%以上,足见信息化在医院现代化建设中的重要地位。目前,我国公立医院门诊担负的医疗服务任务无论是在规模上,服务质量和服务人数等方面均处于上升趋势,信息化建设这一基础性建设就显得尤为重要。信息平台的基础建设,如HIS、PACS、Client/Server等均是门诊挂号与费用结算一体化实施所必须的硬件基础[3]。
2.3 流线设计与服务设施
门诊流线指门诊所有人员流动的路线,是根据医务人员和患者的行为方式、特点和规律,通过流线设计合理地分割空间,并根据管理目的把空间有机地组织起来,从而达到科学划分不同区域功能,优化资源配置的目的。根据调查,目前门诊医疗服务管理的趋势,须将诊疗流程和患者流线的设计首先作为考虑的重点。挂号与收费由过去的集中处理变为现在的集中与分散结合;预约门诊手段多样化;各种挂号方式灵活使用;多媒体语音技术的应用和各种就医磁卡的广泛使用等均值得高度重视。在此基础上,对相关服务设施,如声讯、路标和各类诊疗区的标识也相应配置。这也是门诊挂号和费用结算流程设计的重要基础。
3 门诊挂号和费用结算一体化设计原则
3.1 服务效果优先原则
挂号和费用结算是整个就诊流程的开端和终端。对医院方来讲,整个就医流程各个节点的服务价值最终要体现在挂号和费用结算两个端点上。所以,服务效果是整个系统最先考虑的问题。
3.2 便利医疗工作原则
本系统服务于患者与服务医疗工作同等重要。也可以说,是在两个服务对象之间进行平衡。因为,只有方便了医疗工作,患者才能得到更多的便利。
3.3 经济性原则
经济性原则主要有两个方面:一是管理上的经济性;二是系统使用的友好性和便利性等。
3.4 可扩展性原则
现在医院信息化技术与现代通讯技术相结合,产生越来越多的实用技术和功能。因此,本系统在设计上要充分考虑其可扩展性,以便在需要时进行系统升级和增容。
4 门诊挂号和费用结算一体化实现方法
4.1 实现信息系统模块的整体设计实现门诊挂号和费用结算一体化,除了以上所述的基础工作外,实现信息系统模块的整体设计是实现这一目标的根本性任务。
4.1.1 现行门诊挂号和费用结算流程的主要问题。根据对我院现行门诊挂号和费用结算流程分析,存在以下主要问题:①门诊的信息化程度不能支持门诊挂号和费用结算一体化实现;②挂号、医保和费用结算隶属不同部门;门诊与住院收费也相对独立;收费处与财务处在物理上不能共享信息;③门诊信息系统不具备全时、全过程的监管功能;④对患者和医生还不能提供应有的查寻、提示和导向功能。
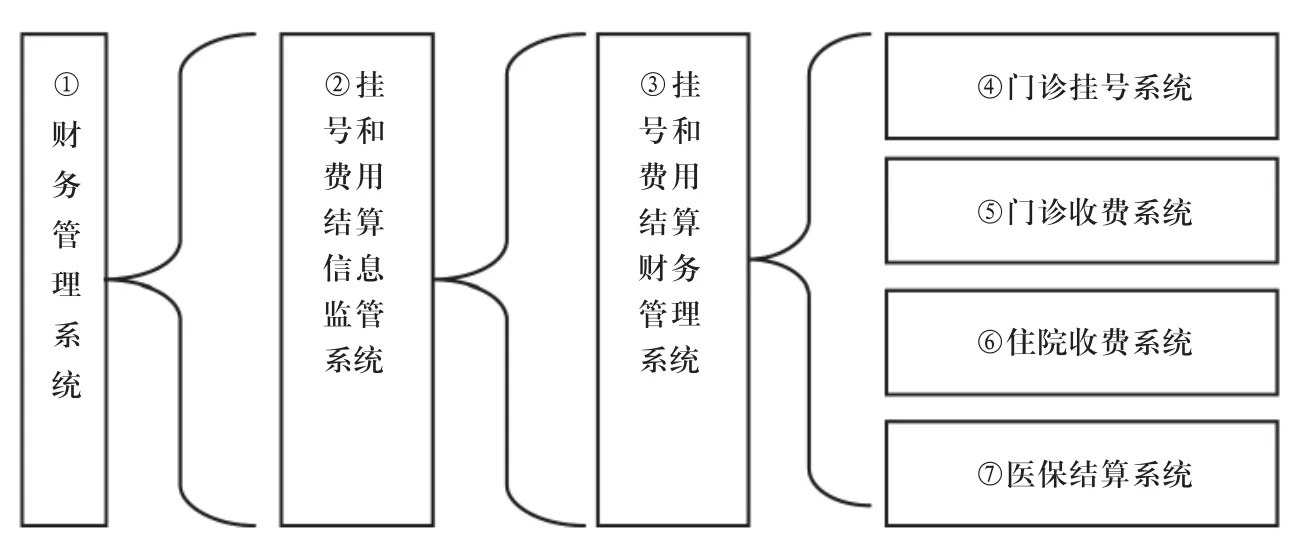
图1 门诊挂号和费用结算一体化流程图

图2 医疗费用结算与挂号一体化管理流程基础
4.1.2 实现信息系统各模块功能的描述。与实现门诊挂号和费用结算一体化有关的信息系统功能模块有7个部分[4]:①门诊挂号系统;②门诊收费系统;③住院收费系统;④医保结算系统;⑤费用结算账务系统;⑥财务管理系统;⑦门诊挂号和费用结算信息化监管系统。只有将这7个系统功能模块进行整体设计,才可能在管理上对门诊挂号和费用结算一体化的实现有保障。
4.1.3 门诊挂号和费用结算一体化流程设计框架。图1中7个方框图表示:门诊挂号和费用结算一体化从管理层面共分三级:①医院财务管理系统:是门诊挂号和费用结算一体化的最高级,管理这一系统的全局,作为财务管理的一部分,有权对这一系统的运营情况进行监管。②挂号和费用结算信息监管系统:是第二级,是门诊部管理工作的一部分,本级可以对门诊挂号和费用结算进行全时、全过程的监管,并有计划、执行、反馈、提示、报警和报表分析等功能。③挂号和费用结算账务管理系统:是第三级,对整个挂号和费用结算进行日常运营管理,是本系统的核心部分。
4.2 优化与完善
图2是从管理上优化的整个系统,外围的方框图是管理系统,中间是4个运行子系统。
首先,患者通过各种渠道进入医院就诊,根据病情和服务需求,输入患者信息,进入信息管理中心,经整理后,由系统将患者分配到各子系统,其中的过程管理需要独立设计,但主要功能能够具体根据诊疗流程与流线进行自动化实施、导航、提示和结算。
其次,在医院所有发生的费用结算,由挂号和费用结算账务管理系统进行整合、处理和结算,并产生各种电子报表,与财务管理系统进行数据交换。
再次,挂号和费用结算信息化监管系统对整个系统实现全时、全程式监管,包括每一单业务,每一工作环节和每一个结算报表。
最后,由医院财务管理系统最终进行业务汇总、稽查和调整。
[1]程晓明.卫生经济学[M].北京:人民卫生出版社,2008,28-29.
[2]卫生部关于在省级和设区市级新型村合作医疗定点医疗机构开展即时结报工作的指导意见.农工卫发[2009]62号.
[3]曹荣桂,李包罗.医院管理学信息管理分册[M],北京:人民卫生出版社,2006.
[4]Michael E.Drummond.Methods for the Economic Evaluation of Health Care Programmes.UK,2008,7-13.
徐红霞:解放军总医院门诊部挂号收费科主任,会计师。
E-mail:Xuhongxia_11@163.com

