高频探头探查儿童肠系膜淋巴结炎的血流形态动力学改变
李咏梅,嵇雪芹,吴锦凌,贾 兵
(江苏省盐城市响水县人民医院超声科,江苏 盐城 224600)
儿童肠系膜淋巴结炎是儿童腹痛常见原因之一,近年来由于超声检查高频探头的普及应用和人们对本病认识的提高,发病呈增多趋势。本病临床缺乏特异性,常导致误诊为肠炎、阑尾炎而手术治疗。本研究旨在提高本病的正确诊断率,减少误诊。
1 资料与方法
1.1 一般资料
腹痛儿童临床要求探查肠系膜淋巴结的患儿中96例被检出淋巴结最大纵径在6mm及其以上、数目大于2个。其中男63例(65.6%),女33例(34.4%),男女之比1.91∶1。测体重,根据儿童体重计算法体重正常或超重12例(12.5%),体重偏瘦的84例 (87.5%),复发病例11例。年龄6个月~13岁,其中6个月~3岁15例(占15.6%),>3岁~<8岁60例(占62.5%),8~13岁18例(占21.9%)。
1.2 方法
对腹痛来院就诊的患儿采用 Neusoft-Flying,Philips sunny-300型彩色多普勒超声诊断仪,探头频率7~10MHz。患儿取平卧位,在腹部用二维超声先沿脐周纵切扫查一遍,再横切扫查一遍,尤其以右下腹部为主,探头稍加压以清晰显示淋巴结,测量肿大淋巴结的大小、数目、纵横比例(L/S),对6mm及其以上的淋巴结用CDFI重点观察淋巴结内血流形态分布情况,根据血流形态分布情况分4级:0级:淋巴结内无血流信号;Ⅰ级:淋巴结内可见点状或短棒状血流(图1);Ⅱ级:1~2个短棒状或条状血流(图2);Ⅲ级:多条或环状血流(图3)。测淋巴结最大血流速度(Vmax)和阻力指数(RI)。分别于临床治疗7~10天、1个月和3个月后复查。
2 结果
肿大淋巴结分二组;Ⅰ组最大纵径在0.6~1.6cm之间61例 (占63.5%),Ⅱ组最大纵径在1.7~4.2cm之间35例 (占36.5%),二组淋巴结平均纵径在14.18~19.77mm之间,平均横径6.2~8.0mm。L/S<2者15例 (占15.7%)、L/S>2者81例(占84.3%)。治疗7~10天后复查淋巴结:Ⅰ组0.6~1.6cm之间缩小至0.5~1.0cm 29例(47.5%)、消失32例(52.5%);Ⅱ组1.7~4.2cm之间缩小至0.7~1.5cm 22例(62.8%),消失11例(31.4%),无变化2例(5.8%)。1个月后复查所有患儿淋巴结消失85例(88.5%),缩小11例(11.4%);3个月后复查消失94例(97.9%),明显缩小2例(2.1%)。
肿大淋巴结多位于右下腹,串珠状圆形(图4)、类圆形低回声区,边界清,内部回声均匀,很少融合,肿大数目均大于2枚以上。CDFI以淋巴门分布为主,血流形态分布为0级血流2例,Ⅰ级血流41例,Ⅱ级血流39例,Ⅲ级血流14例,以静脉频谱为主,动脉频谱的连续性差,Vmax 15.1~22.9cm/s,RI 0.51~0.67。
二组淋巴结的血流形态及L/S比值见表1。

表1 淋巴结的血流形态及L/S比值(例)
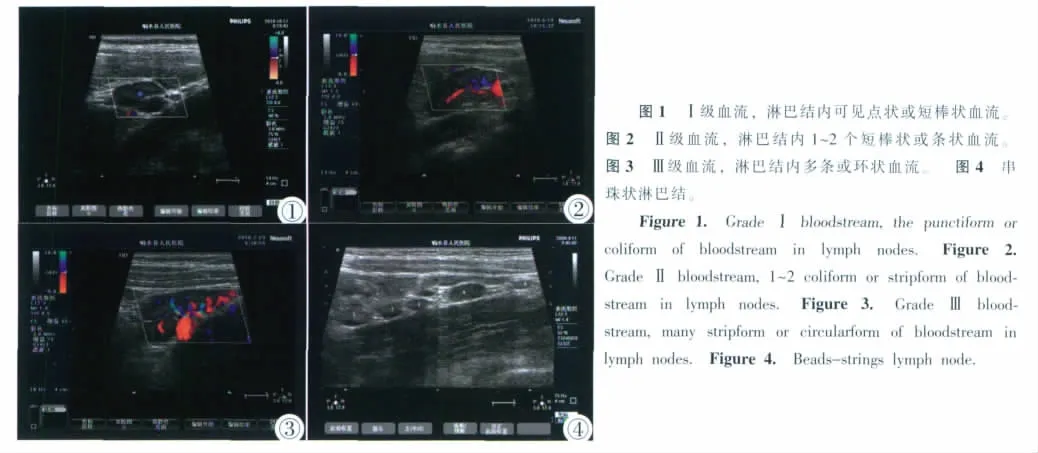
3 讨论
儿童肠系膜淋巴结炎好发于7岁以下,多发生于冬春季,可能与冬春季节易患上呼吸道感染有关,易复发,临床主要以腹痛为主,部位不一,以右下腹部多见,疼痛性质不定,可为隐痛或痉挛性疼痛,一般无压痛与反跳痛[1]。儿童易患肠系膜淋巴结炎与下列因素有关:①小儿时期肠管相对比成人长,肠系膜也相对较长,肠系膜淋巴结十分丰富,尤其是回肠末端及回盲部。小儿肠壁血管丰富,肌层薄弱,神经调节功能不稳定,容易引起胃肠功能失调,导致肠道的分泌、吸收、蠕动功能紊乱。因此在上呼吸道或消化道感染后,病毒或细菌可经血流播散到富含淋巴管网的回肠末端,回流到该部位系膜淋巴结,由于病毒感染导致病毒血症,引起肠系膜淋巴结肿大和肠系膜淋巴结炎症,有学者研究肠系膜淋巴结炎与腺病毒及轮状病毒感染有关;②儿童肠系膜淋巴结沿肠系膜动脉及其动脉弓分布,非常丰富,回肠末段和回盲部尤为明显,小肠内容物常因回盲瓣的作用在回盲部停留,因此肠内细菌及病毒产物容易在此吸收进入回盲部淋巴结,而引起肠系膜淋巴结炎。其病理变化为淋巴结的变质和渗出,伴淋巴结血管扩张充血,这就形成了CDFI血流形态的病理基础。
高频探头,因频率高,分辨率增加,能清晰显示肠系膜淋巴结、肠壁及内容物。儿童肠系膜淋巴结炎以往诊断主要靠淋巴结造影,此项检查痛苦,难以被家长和患儿接受。随着超声仪器的不断改进和高频探头的普及应用,探查儿童肠系膜淋巴结的显示率越来越高。正常肠系膜淋巴结在2~5mm之间,淋巴门无血流信号,正常肠系膜淋巴结的平均纵径为4.3~5.1mm,横径为2.1~2.5mm[2]。本研究观察显示急性肠系膜淋巴结炎时,肠系膜淋巴结的平均纵径为14.18~19.77mm,横径为6.2~8.0mm,统计学上差异显著。由于腹部胃腔及肠管充盈条件不同,半数以上的正常淋巴结不显示。当纵径>5mm,纵横比>2,并有二个以上淋巴结呈弥漫性、均匀性改变者称淋巴结肿大[3]。本组病例观察显示急性肠系膜淋巴结炎多见于7岁以下的小儿,本组7岁以下占78.1%。男女之比1.91∶1,男性多于女性,与文献报道类似[4],体型偏瘦易患(占87.5%)。本病应与阑尾炎及肠套叠鉴别,由于病变主要侵及回肠末端一组淋巴结,故以右下腹痛多见,除右下腹压痛外,可因其他部位的淋巴结炎症而出现相应部位压痛,常同时伴有脐周压痛、上腹及左下腹压痛。因回肠系膜活动性大,压痛点可随体位改变而变化,无固定压痛点及腹肌紧张[5]。因肠系膜淋巴结炎常并发于上呼吸道感染后,常先发热后腹痛,而且腹痛部位不固定,而急性阑尾炎常先腹痛后发热,压痛固定在右下腹,发热与腹痛的特点可以作为两种疾病临床的鉴别要点。超声检查对于小儿急性肠系膜淋巴结炎的诊断非常重要,超声能够发现肠系膜淋巴结肿大,以右下腹淋巴结肿大最多见,肿大淋巴结多呈长椭圆形的低回声包块,内部回声均匀,皮髓质分界较清,淋巴结增大以纵径明显,L/S>2占84.3%,边界光滑完整。CDFI血流特点;Ⅰ组的淋巴结以Ⅰ~Ⅱ级血流,以Ⅰ级为主;Ⅱ组的淋巴结以Ⅱ~Ⅲ级血流,以Ⅱ级为主,提示体积大的淋巴结血流丰富,血流丰富的淋巴结血管扩张充血明显,故临床出现患儿腹痛明显。本组病例观察显示淋巴结数目的多少与腹痛严重程度无关。
综上所述,高频探头探查儿童肠系膜淋巴结炎,不仅可以提供淋巴结的大小、数目、形态,还可以观察血流形态分布情况及动力学指标为临床诊断提供可靠的依据,同时能准确地判断治疗的效果,有较高的临床实用价值。
[1]周永昌,郭万学.超声医学[M].第5版.北京:科学技术文献出版社,2006.1092.
[2]张韬,陈悦,詹维伟,等.高频超声诊断小儿肠系膜淋巴结炎及合并症的价值[J].上海医学影像,2005,14(1):61.
[3]代涛,王子干,李英华.高频超声诊断小儿肠系膜淋巴结炎的价值[J].中华超声影像学杂志,2000,10:621.
[4]任跃,李光乾,陈克.急性肠系膜淋巴结炎的诊疗分析[J].中国当代儿科杂志,2002,4(3):252.
[5]孟文,党莉.急性肠系膜淋巴结炎误诊9例分析[J].中国误诊学杂志,2008,8(7):1534.

