全膝关节置换治疗内翻型膝关节骨性关节炎
刘 军 曹建刚 张 宇 田孟强 王 磊 孙云波 孙振辉
在需全膝关节置换(total knee arthroplasty,TKA)的患者中,约有80%为内翻畸形,严重者出现胫骨内侧平台骨缺损,膝关节内侧、后侧韧带复合体挛缩,外侧副韧带松弛等[1]。内翻膝TKA术中截骨、软组织平衡、骨缺损填充均为临床常见问题,处理不当会引起术后失稳,影响功能恢复和假体使用寿命[2]。笔者采用TKA治疗内翻型膝关节骨性关节炎(osteo⁃arthritis,OA)患者800例(939膝),获得良好效果,现报告如下。
1 资料与方法
1.1 一般资料 为天津市人民医院2006年1月—2009年5月OA患者800例(939膝),其中男246例(296膝),女554例(643)膝,年龄45~85岁,平均(62.3±0.4)岁。单膝置换661例,双膝置换139例,双膝置换中一期42例,二期97例(同时双膝置换为一期,分次手术为二期)。左侧407膝,右侧532膝。所有患者均伴有膝关节疼痛、步行距离小于500 m,术前进行KSS评分[3]。
1.2 分型标准 常规拍摄膝关节负重正、侧位及髌骨轴位X线片,内翻畸形>15°者参照Ishii等[4]提出的方法进行应力位X线检查,常规薄层CT扫描明确膝关节周围骨赘增生情况及股骨后髁角。以胫股关节角(tibiofemoral angle,TFA)小于0°定为内翻畸形。参照Krackow内翻膝分型并予以改良,Ⅰ型:内翻角(varus angle,VA)<10°,外侧韧带复合体轻微松弛,关节周围轻度骨赘形成;Ⅱ型:VA 10°~20°,外侧韧带复合体中度松弛,内侧胫骨平台无明显骨缺损,中度骨赘形成,其中ⅡA为内翻应力位VA<15°,ⅡB为内翻应力位VA≥15°;Ⅲ型:VA>20°,外侧韧带复合体明显松弛,内侧胫骨平台明显骨缺损,重度骨赘形成,膝关节屈曲挛缩,其中ⅢA为膝关节屈曲挛缩畸形<30°,ⅢB为屈曲挛缩畸形≥30°;Ⅳ型:既往膝关节周围骨折、矫形截骨导致膝关节内翻畸形(关节外畸形),其中ⅣA为股骨远端,ⅣB为胫骨近端。Ⅰ型480例(512膝);Ⅱ型225例(278膝),其中ⅡA型125例(138膝),ⅡB型100例(140膝);Ⅲ型93例(147膝),其中ⅢA型62例(92膝),ⅢB型31例(55膝);Ⅳ型2例(2膝)。胫骨平台骨缺损术前参照Rand分型[5]大体评估,对Rand c型94膝术前准备螺钉、胫骨垫块等以备术中植骨或骨缺损填充。
1.3 手术方法 全麻或腰麻联合连续硬膜外麻醉,平卧位,麻醉满意后再次检查膝关节屈伸活动度。患肢应用充气止血带,压力300~350 mm Hg(1 mm Hg=0.133 kPa)。膝前正中切口髌旁内侧入路,外翻髌骨,清理残存半月板、交叉韧带及胫骨平台内缘周围骨赘。胫骨髓外定位,根据术前X线绘图决定平台截骨量,一般Ⅰ型和ⅡA型截骨10 mm,ⅡB和Ⅲ型截骨8 mm。股骨髓内定位,常规6°外翻截骨,截骨量10 mm。Ⅲ型伸直受限患者一般增加股骨远端2~3 mm截骨量。屈膝90°,Whiteside线联合股骨外上髁外科轴线确定股骨远端外旋,安置股骨远端截骨模块,行股骨髁前、后、后斜、前斜截骨。常规处理胫骨平台基座,内侧骨质硬化者行钻孔;内侧平台缺损者,Ⅱ型截骨后骨缺损<5 mm采用骨水泥填充,骨缺损5~10 mm行打压植骨、植骨联合螺钉固定,Ⅲ型截骨骨缺损>10 mm者采用植骨联合螺钉固定或垫块填充[6]。髌骨及髌骨轨迹:218膝进行髌骨置换(RPF假体120膝,NexGen LPS假体98膝),其余均未置换髌骨,仅修整并去神经支配。本组1例既往髌骨切除者行股骨髁修整移植术。无拇指试验、巾钳牵拉试验检查髌骨运动轨迹,ⅡB和Ⅲ型患者往往伴有外侧支持带紧张,本组64例行外侧支持带拉花式松解改善髌骨轨迹。
1.4 术后处理 静脉滴注抗生素48 h预防感染,2009年之前采用皮下注射低分子肝素钙注射液(速碧林)10 d,2009年之后(含2009年)参照《中国骨科大手术静脉血栓栓塞症预防指南》进行抗凝治疗[7]。术后24 h拔除引流管,48 h开始下肢连续被动运动(CPM),2 d后支具保护下部分负重行走,术后7~10 d膝关节负重正侧位及髌骨轴位X线检查。
1.5 统计学方法 采用SPSS 17.0软件包进行统计分析。数据以均数±标准差(±s)表示,不同组别KSS评分之间比较采用方差分析,手术前后TFA、KSS评分之间比较采用u检验。P<0.05为差异有统计学意义。
2 结果
2.1 手术情况 单膝手术时间45~95 min,平均(60±7)min。66膝骨缺损术中进行植骨或垫块填充处理:Ⅱ型21膝,采用自体股骨髁移植,其中14膝采用螺钉固定,见图1,随访1年时所有患者移植骨均与胫骨平台骨质愈合,无骨吸收、塌陷等改变;Ⅲ型45膝采用自体股骨髁移植联合螺钉固定,其中28膝采用胫骨垫块填充,见图2。随访1~4年除5例深部感染外无假体松动发生。

图1 胫骨内侧平台骨缺损处理

图2 内翻型膝关节TKA手术前后正位X线
2.2 影像学及KSS评分 术前VA为6°~30°,平均18.6°±1.2°;应力位X线检查示外翻增加3°,内翻增加7°。术后负重位X线检查提示膝关节TFA为外翻5°~7°,平均5.8°±0.6°,手术前后比较差异有统计学意义(u=557.30,P<0.05)。除2例患者死亡之外,其余患者均获随访,时间1~4年,平均2.8年。本组术后4年患者(2006年手术患者)临床评分和功能评分与术前患者比较,差异均有统计学意义(P<0.01),见表1。根据内翻角度分型的3组患者术后4年KSS评分,各项评分指标比较差异无统计学意义(P>0.05),见表2。
表1 患者TKA手术前后膝关节KSS评分(±s)
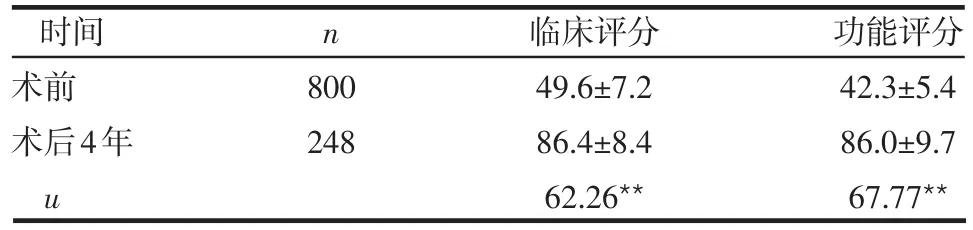
表1 患者TKA手术前后膝关节KSS评分(±s)
**P<0.01
时间术前术后4年u n 800 248临床评分49.6±7.2 86.4±8.4 62.26**功能评分42.3±5.4 86.0±9.7 67.77**
表2 改良Krackow分型各组TKA术后4年膝关节KSS评分 (±s)

表2 改良Krackow分型各组TKA术后4年膝关节KSS评分 (±s)
均P>0.05
组别nⅠⅡⅢF 124 98 26临床评分88.6±7.9 87.5±7.4 87.8±7.6 1.17功能评分85.6±7.7 85.4±8.0 85.4±7.6 0.02
2.3 并发症 800例患者中52例(6.5%)出现并发症,以下各病例均为单个患膝。(1)术中并发症7例。①内侧副韧带(medial collateral ligament,MCL)损伤3例,其中横断损伤1例,术中给予修复,但术后仍出现内侧失稳;脱套损伤2例,采用锚钉缝合固定,术后支具保护4周,功能恢复满意。②强力外翻髌骨导致髌腱部分撕脱4例,采用锚钉缝合固定。(2)术后并发症45例。①伤口并发症16例,其中边缘坏死6例,清创缝合后痊愈;皮下血肿4例,抽吸加压后治愈;脂肪液化6例,局部清创重新缝合后治愈。②深部感染5例,抗生素骨水泥隔体植入二期翻修后治愈。③急性血栓性肺梗死2例,其中死亡1例,治疗后缓解1例。④急性心肌梗死致死2例。⑤腘动脉瘤1例。⑥外伤致股骨髁上骨折1例,髌骨下极撕脱骨折1例,均经切开复位内固定治愈。⑦髌股关节并发症17例:髌骨置换组6例,1例髌骨外侧撞击采用切开外侧支持带松解治愈;未置换组11例,其中2例RPF假体髌骨未置换膝前痛二次置换髌骨后缓解,髌骨弹响5例,采用关节镜下清理松解后缓解;其余均采用保守治疗。
3 讨论
我国TKA患者往往伴有严重膝关节内翻畸形,其截骨、软组织松解比较困难,内翻膝骨性结构和周围韧带复合体张力情况对TKA的设计、假体选择具有重要意义。Ishii等[4]对膝关节OA患者应力位X线分析后指出与负重位相比外翻增加0°,内翻增加8°,本组研究结果与之不同,应力位X线检查示外翻增加3°,内翻增加7°。因此对于ⅡB和Ⅲ型外侧韧带复合体松弛患者不能单纯依赖增加截骨量来矫正内翻,以免造成关节线抬高及关节不稳等并发症,一般胫骨平台截骨为8 mm[8],而正确的韧带松解及软组织平衡是手术矫形的关键。
3.1 软组织松解平衡 本研究参照Krackow内翻膝关节分型,并根据VA、外侧副韧带松弛程度、骨缺损程度进行改良后把内翻膝分为4型,对VA<15°的Ⅰ和ⅡA型患者,去除骨赘后仅小范围松解MCL即可达到软组织平衡,一般不超过关节线远端3 cm。ⅡB和Ⅲ型不能单纯依赖于负重位膝关节X线片测量截骨,术中要适当减少截骨量以避免由于外侧副韧带松弛导致的外侧胫股间室截骨间隙过大,同时外侧平台截骨减少与之适应的胫骨内侧平台缺损相对增大,术前需要对填充方法进行充分准备。对ⅡB和Ⅲ型患者大范围MCL浅层松解时需要注意避免脱套样损伤,松解尽量小于关节线下5 cm。如屈曲间隙紧张可进行鹅足腱部分松解;伸膝紧张可依次松解半膜肌肌腱、后关节囊及腓肠肌内侧头附着点直至平衡。内翻畸形>20°的Ⅲ型患者术前常规准备锚钉和胫骨垫块,以备MCL脱套损伤修复和胫骨骨缺损填充。本组2例MCL脱套样损伤患者均为MCL大范围松解所致,尽管文献报道保守治疗可获得良好效果[9],但MCL脱套损伤后屈曲间隙过大,易导致术后屈曲失稳。本组2例屈曲旋转脱位均为PS假体,术中采用锚钉重新紧缩固定MCL前束以获得早期关节稳定,随访3年无屈曲失稳。
3.2 髌骨轨迹 髌股关节并发症是导致TKA术后疼痛的常见原因,随着假体设计和手术操作改进,髌股关节并发症从原来10%~35%降至1%~20%[10]。正确的股骨假体外旋、胫骨基座旋转对线和关节线位置是预防髌股关节轨迹不良的关键,尤其是股骨假体外旋不良会导致髌骨轨迹不良,屈曲间隙不对称,屈曲位失稳等并发症。ⅡB和Ⅲ型患者术前往往伴有髌骨外移,需要严格注意髌骨轨迹,TKA术中正确安置股骨假体后如发现髌股关节轨迹不良[11],需行髌骨外侧支持带的松解和内侧支持带的适当紧缩,多数可恢复较好的髌股关系,本组64例行外侧支持带拉花式松解改善髌骨轨迹。对于Depuy RPF型假体其滑车沟深陷,尽管能很好地捕获髌骨,但如修整后的髌骨不能完全匹配滑车沟易出现撞击导致膝前痛,2例RPF假体髌骨未置换者出现膝前痛,二次手术置换髌骨后缓解。
3.3 胫骨骨缺损填充技术 根据初次膝关节置换时胫骨骨缺损的深度进行分类可以指导TKA手术方案制定。胫骨平台骨缺损尤其是平台边缘缺损超过假体支撑面50%,或缺损较深截骨后骨水泥厚度大于5 mm时通常需要修复骨缺损。Ahmed等[12]采用健侧胫骨平台截骨自体移植联合克氏针固定修复缺损,远期随访植骨融合、关节力线恢复满意。植骨时胫骨平台骨缺损面及其下硬化骨必须去除以露出松质骨面,移植骨块修整后厚度和形状应与缺损处相匹配,并将其皮质骨边缘放置在骨缺损外缘。植骨块面积占同侧平台面积1/3以上时,可用2枚螺钉固定,注意钉帽尽量包埋于植骨块内。Ⅲ型截骨后骨缺损>10 mm可采用组合式金属垫块填充。
[1]Mihalko WM,Saleh KJ,Krackow KA,et al.Soft-tissue balancing during total knee arthroplasty in the varus knee[J].J Am Acad Or⁃thop Surg,2009,17(12):766-774.
[2]Pietsch M,Hofmann S.From tibiofemoral instability to dislocation in total knee arthroplasty[J].Orthopade,2007,36(10):917-922.
[3]Insall JN,Dorr LD,Scott RD,et al.Rationale of the Knee Society clinical rating system[J].Clin Orthop Relat Res,1989(248):13-14.
[4]Ishii Y,Noguchi H,Matsuda Y,et al.Preoperative laxity in osteoar⁃thritis patients undergoing total knee arthroplasty[J].Int Orthop,2009, 33(1):105-109.
[5]Rand JA.Bone deficiency in total knee arthroplasty.Use of metal wedge augmentation[J].Clin Orthop Relat Res,1991(271):63-71.
[6]Toms AD,Barker RL,McClelland D,et al.Repair of defects and containment in revision total knee replacement:a comparative bio⁃mechanical analysis[J].J Bone Joint Surg Br,2009,91(2):271-277.
[7]中华医学会骨科学分会.中国骨科大手术静脉血栓栓塞症预防指南[J].中华关节外科杂志(电子版),2009,3(3):380-383.
[8]Schnurr C,Csécsei G,Nessler J,et al.How much tibial resection is required in total knee arthroplasty[J]?Int Orthop,2010[Epub ahead of print].
[9]Koo MH,Choi CH.Conservative treatment for the intraoperative de⁃tachment of medial collateral ligament from the tibial attachment site during primary total knee arthroplasty[J].J Arthroplasty,2009, 24(8):1249-1253.
[10]Fukunaga K,Kobayashi A,Minoda Y,et al.The incidence of the pa⁃tellar clunk syndrome in a recently designed mobile-bearing poste⁃riorly stabilised total knee replacement[J].J Bone Joint Surg Br, 2009,91(4):463-468.
[11]刘军,曹建刚,张宇,等.骨性关节炎人工全膝关节置换术伸膝装置的处理[J].中国修复重建外科杂志,2011,25(1):33-37.
[12]Ahmed I,Logan M,Alipour F,et al.Autogenous bone grafting of un⁃contained bony defects of tibia during total knee arthroplasty a 10-year follow up[J].J Arthroplasty,2008,23(5):744-750.

