我院临床分离的26株铜绿假单胞菌耐药性及其所产β-内酰胺酶的基因型分析Δ
王 杨,高 辉,黄云昆,付晓野,徐 敏(昆明市延安医院检验科,昆明市 650051)
铜绿假单胞菌(Pseudomonas aeruginosa,PA)广泛分布于自然界,属于条件致病菌,在正常人体内很少致病,却是医院感染的重要病原菌之一。随着新型广谱抗菌药物的广泛应用,PA对β-内酰胺类抗菌药物的耐药性日益严重,限制了抗菌药物的选择,给临床抗感染治疗带来了极大的困扰。本研究收集我院临床标本中分离的26株PA,通过研究其所产β-内酰胺酶的基因型及耐药性特点,为进一步研究昆明地区PA耐药基因的分布情况奠定基础,为减少耐药PA的产生、提高临床抗感染治疗效果提供科学依据。
1 仪器与材料
1.1 仪器
VITEK32型全自动细菌鉴定仪(法国生物梅里埃公司);聚合酶链反应(PCR)仪(德国Biometra公司);PowerPac Basic电泳仪和Laboratovies 6000凝胶成像系统(美国Bio-Rad公司)。
1.2 菌株
2009年6月-2009年12月我院检验科临床标本中分离的非重复性PA26株;质控菌:大肠埃希菌(ATCC25922)和铜绿假单胞菌(ATCC27853)均由云南省临检中心提供。
1.3 试药
药敏试验用M-H培养基和亚胺培南、环丙沙星药敏纸片均为英国Oxoid公司产品;哌拉西林、氨曲南、头孢他啶、头孢哌酮、头孢吡肟、替卡西林/克拉维酸、哌拉西林/他唑巴坦、头孢哌酮/舒巴坦、庆大霉素、阿米卡星、奈替米星、妥布霉素、复方磺胺甲唑(复方新诺明)、左旋氧氟沙星药敏纸片均为北京天坛药物生物技术开发公司产品;细菌基因组提取试剂盒(天根生化科技(北京)有限公司);基因扩增试剂盒(Taq PCR MasterMix)(北京博迈德科技发展有限公司);PCR扩增引物(北京百泰克生物技术有限公司合成)。
2 方法
2.1 细菌鉴定与药敏试验
细菌鉴定采用全自动细菌鉴定仪进行鉴定。药敏试验采用琼脂纸片扩散(Kirby-Bauer)法检测细菌对我院16种常用的抗菌药物(亚胺培南、环丙沙星、哌拉西林、氨曲南、头孢他啶、头孢哌酮、头孢吡肟、替卡西林/克拉维酸、哌拉西林/他唑巴坦、头孢哌酮/舒巴坦、庆大霉素、阿米卡星、奈替米星、妥布霉素、复方磺胺甲唑(复方新诺明)、左旋氧氟沙星药敏纸片)的耐药性。具体方法:用接种环挑取菌落制备成0.5 cfu·mL-1的菌液均匀涂布于药敏试验用M-H平板上,再贴上对应抗菌药物的药敏纸片(每张纸片间距不少于24 mm,纸片中心距平板边缘不少于15 mm),置于35℃温箱内孵育18~24 h,按2008年版美国临床实验室标准化委员会(NCCLS)的标准根据抑菌圈的直径大小来判定菌株对该抗菌药物的耐药率、中介率和敏感率。
2.2 提取细菌基因组DNA
用细菌基因组提取试剂盒提取细菌DNA作为模板,按试剂盒说明书操作。
2.3 基因检测
用PCR仪扩增7种β-内酰胺酶基因,7种靶基因引物序列见表1[1]。

表1 PCR引物序列表Tab 1 PCR primer
PCR扩增体系均为:Taq PCR Master Mix溶液25 μL,模板0.5 μL,P1 引物2 μL,P2引物 2 μL,无菌去离子水补足至50 μL。热循环参数均为:94℃、2 min,然后94℃、60 s→55℃、60 s→72℃、60 s,循环35个周期,最后72℃、10 min。产物经1.5%琼脂糖凝胶电泳,溴化乙锭(EB)染色,与DNA分子量标准进行比较,凝胶成像系统观察是否有表1中相同产物长度的产物。
2.4 基因序列测定与分析
β-内酰胺酶基因扩增的阳性产物经纯化后,送北京博迈德科技发展有限公司用ABI 377型全自动DNA序列分析仪进行序列测定,所测序列参照美国国立生物技术信息中心(NCBI)(http://www.ncbi.nlm.nih.gov)的GenBank DNA序列数据库进行序列比对和同源性分析。
3 结果
3.1 细菌鉴定结果
结果表明,我院检验科临床标本中分离的26株细菌均为PA。
3.2 药敏试验结果
26株PA对16种抗菌药物的耐药性,见表2。
由表2可知,除庆大霉素、阿米卡星、奈替米星、妥布霉素以外,26株PA对12种常用抗菌药物有不同程度的耐药性。
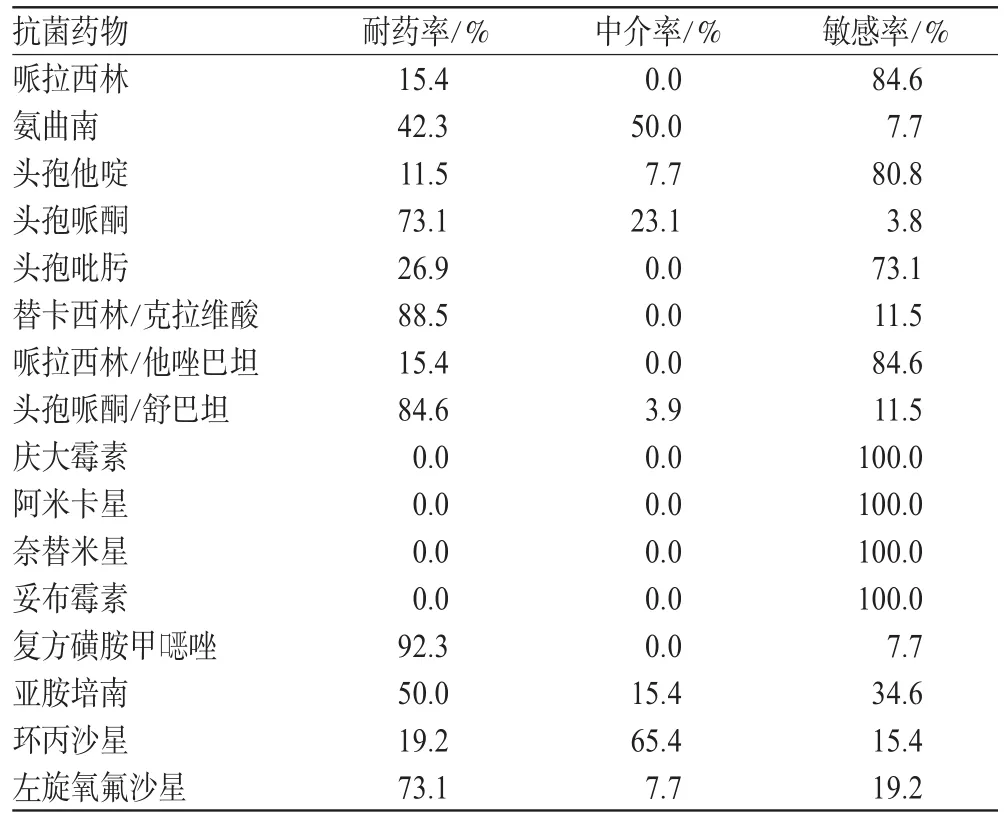
表2 26株PA对16种抗菌药物的耐药性分析结果Tab 2 Drug-resistant rate of 26 strains of PA to 16 kinds of antimicrobial drugs
3.3 β-内酰胺酶基因PCR检测结果
26株PA均检测出TEM基因,其中5株PA的基因扩增产物的电泳图见图1。而SHV、OXA、PER、VEB、GES、CTX-M-1基因扩增结果均为阴性。

图1 TEM基因扩增产物的电泳图Fig 1 Electrophorogram of TEM gene amplified products
3.4 序列分析及比对
由于诸多原因,本研究仅对6个菌株的TEM基因PCR阳性产物进行了双向测序,共测得523个核苷酸。该序列与Gen-Bank DNA序列数据库里的β-内酰胺酶TEM-1的编码基因同源性为99%,由于6个菌株的结果基本一致,故只选取了1个菌株的测序结果见图2。
4 讨论
PA是医院感染的重要病原菌之一,其对β-内酰胺类抗菌药物的耐药性呈逐年上升趋势,且在各个国家和地区流行的β-内酰胺酶基因型各有不同[2,3]。

图2 某一PA菌株中TEM基因PCR产物测序图Fig 2 DNA sequencing for PCR product of TEM gene of some PAstrain
本研究中的26株PA均检测出TEM-1型β-内酰胺酶基因,与国内其他地区的检测结果有一定差别[4,5]。导致菌株β-内酰胺酶基因携带率不同的原因可能与菌株来源(地理位置)和各地区医院抗菌药物的使用习惯不同有关。TEM-1是革兰阴性菌中最常见的一种广谱β-内酰胺酶,能水解青霉素和低代头孢菌素(如头孢噻吩和头孢噻啶等)。在新一代抗菌药物滥用等因素的影响下,细菌的β-内酰胺酶基因突变,可由广谱酶TEM-1、TEM-2结构序列发生1~5个氨基酸改变而衍生出超广谱β-内酰胺酶,能水解广谱青霉素、第3代头孢类及单环β-内酰胺类抗菌药物。目前已发现了160种TEM型衍生酶,均呈酸性,等电点为5.2~6.5,其中大部分是超广谱β-内酰胺酶[6,7]。药敏结果显示,本组PA对β-内酰胺类抗菌药物都有不同程度的耐药,尤其对头孢哌酮和氨曲南的耐药率更分别高达73.1%和42.3%。本组26株PA所产β-内酰胺酶可能主要为TEM-1型β-内酰胺酶。而昆明地区PA的β-内酰胺酶基因型除TEM-1型外,是否存在其他基因型,其流行率如何,本课题组正在进行深入研究。
此外,药敏试验显示,该组PA不仅对β-内酰胺类药物耐药,对β-内酰胺酶抑制剂、碳青霉烯类、磺胺类和喹诺酮类等其他抗菌药物也存在很高的耐药率。PA表现为多重耐药,其机制非常复杂,研究[8]发现细菌可通过基因变异或基因水平转移获得耐药基因,除产生各种β-内酰胺酶外,还可产生抗菌药物修饰酶、外排泵高表达、药物作用靶位改变和外膜通透性改变等。
PA对同一种类抗菌药物的耐药通常不是由单一因素造成的,而是几种机制协同作用的结果,其对不同种类抗菌药物的耐药机制也各有不同,还不断有新的耐药机制出现,而且同一菌种在不同地区、不同时期其耐药性和耐药基因的携带状况也不尽相同[8,9]。因此,检测当地PA的耐药率及耐药基因流行情况,对于及时发现突变株、指导临床合理使用抗菌药物、预防和控制感染具有重要意义。
[1] 常 东,蒋 伟,魏 华,等.多重耐药铜绿假单胞菌产超广谱β-内酰胺酶基因研究[J].中华医院感染学杂志,2006,16(9):961.
[2] Radice M,Power P,Conza JD,et al.Early dissemination of CTX-M-derived enzymes in south America[J].Antimicrob Agents Chemother,2002,46(2):602.
[3] Munday CJ,Xiong J,Li C,et al.Dissemination of CTXM type beta-lactamases in Enterobacteriaceae isolates in the People’s Republic of China[J].Int J Antimicrob Agents,2004,23(2):175.
[4] 王春新,糜祖煌,黄支密,等.中国部分地区铜绿假单胞菌β-内酰胺酶基因型研究[J].中国抗生素杂志,2008,33(3):164.
[5] 赵廷坤,周岐新.多重耐药铜绿假单胞菌的耐药性及耐药基因检测[J].中国药房,2008,19(10):745.
[6] 钟运华,何 林,周克元,等.超广谱β-内酰胺酶研究进展[J].国际检验医学杂志,2008,29(3):252.
[7] Gupta V.An update on newer beta-lactamases[J].Indian J Med Res,2007,126(5):417.
[8] Zavasck AP,Carvalhaes CG,Picao RC,et al.Multidrugresistant Pseudomonas aeruginosa and Acinetobacter baumannii:resistance mechanisms and implications for therapy[J].Expert Rev Anti Infect Ther,2010,8(1):71.
[9] Castanheira M,Toleman MA,Jones RP,et al.Molecular characterization of a β-lactamases gene,blagim-1,encoding a new subclass of metallo-β-lactamases[J].Antimicrob Agents Chemother,2004,48(12):4 564.

