10年112例复杂性双胎妊娠的母儿结局
赵蕾 肖梅
(湖北省妇幼保健院产科,湖北武汉 430070)
随着促排卵药物和辅助生殖技术的广泛开展,双胎妊娠的发生率明显提高,双胎的胚胎分化、胎儿发育相互间的影响,使一部分双胎出现双胎之一死胎、双胎之一胎儿畸形、双胎发育不一致等复杂情况,异常的胎儿对存活的胎儿及母亲将产生什么样的影响,不仅是产科医务人员关注的问题,且相关文献较少。现将本院近10年间分娩的双胎的临床资料进行回顾性分析,探讨母儿预后,报告如下。
1 对象和方法
1.1 一般资料 选取本院2000年1月至2009年12月分娩的孕妇总数为44 329例,其中单胎43 702例,双胎617例,3胎10例,双胎妊娠占1.39%。双胎孕周为18+1~40+6周,小于 28周者10例,小于37周者394例,占63.86%;37周以上213例,占34.52%;617例双胎分娩的1 226例围产儿中,男婴643例,女婴583例,男-不详4例,女-不详2例,性别不详1例,男女之比为11∶10。双胎妊娠中复杂性双胎112例,其中双胎之一死胎28例,双胎输血综合征5例,双胎之一胎儿畸形25例,双胎发育不一致54例。以双胎胎儿体重差>25%为诊断标准诊断发育不一致双胎,胎儿体重差=(大胎体重-小胎体重)/大胎体重×100。
将病例分为复杂性双胎组(研究组)112例和非复杂性双胎组(对照组)505例。
1.2 方法 复习病历中有关母亲和新生儿记录,主要分析指标包括孕产妇的一般情况(包括年龄、孕产次、受孕方法等)、分娩孕周、分娩方式、孕期并发症、新生儿出生体重、Apgar评分及新生儿结局。分娩孕周通过末次月经和孕早期B超共同确定。孕期并发症诊断标准参考《妇产科学》教材第7版。
1.3 统计学方法 应用SSPS 11.0统计软件,组间均数比较采用t检验,计数资料采用χ2检验,P<0.05组间差异有统计学意义。
2 结果
2.1 复杂性双胎一般情况 研究组分娩孕周为33.4±2.3周,对照组分娩孕周为35.4±3.6周,两组相比,差异有统计学意义(P<0.05)。孕妇平均年龄、受孕方式、胎儿性别比较无统计学意义(见表1)。
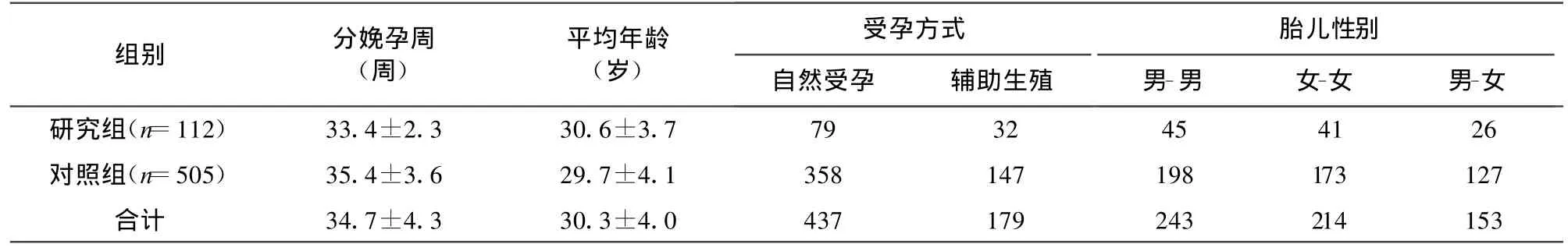
表1 两组孕妇一般情况比较
2.2 复杂性双胎母儿并发症的发生情况 研究组羊水过多、新生儿窒息的发生率明显高于对照组,两者相比有统计学意义(P<0.05)。妊娠期高血压疾病、妊娠期糖尿病、前置胎盘、产后出血、妊娠期肝内胆汁淤积症在两组间差异无统计学意义。(见表2)。
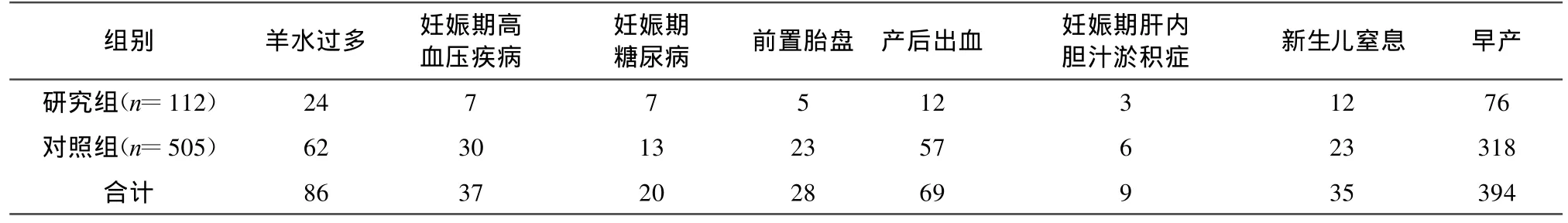
表2 两组母儿并发症比较(例数)
2.3 双胎之一胎儿畸形的种类、终止妊娠的孕周及母儿结局 双胎之一胎儿畸形的病例25例,发生率为4.05%,其中孕期漏诊5例,分别为房缺、足内翻、并指畸形、唇裂、脑脊膜膨出各1例;足月分娩 4例,均存活,16例早产病例中新生儿死亡2例、死胎2例,中孕引产5例,详见表3。
2.4 双胎之一胎儿畸形的随访情况 重点随访了胎儿畸形病例,双胎之一胎儿畸形的病例中足月分娩4例,存活5男3女,共8个新生儿。短肢畸形病例女婴出生时脐血染色体检查为46XX,3月后失访,余新生儿均存活;尿道下裂1例活男婴于6个月时行尿道下裂修复术,预后好;1例并指病例于4岁时行分指术,分指后重建1个舒展、斜坡状、无瘢痕挛缩的指蹼,以及外观满意的指尖、指甲及甲廓,但女童对手术仍存在畏惧,1例于3岁时行分指术,手指末节偏斜,并伴有瘢痕挛缩。
中孕引产5例中再次妊娠4例,足月分娩3例,1例孕5月,1例正在避孕,暂时未考虑怀孕。
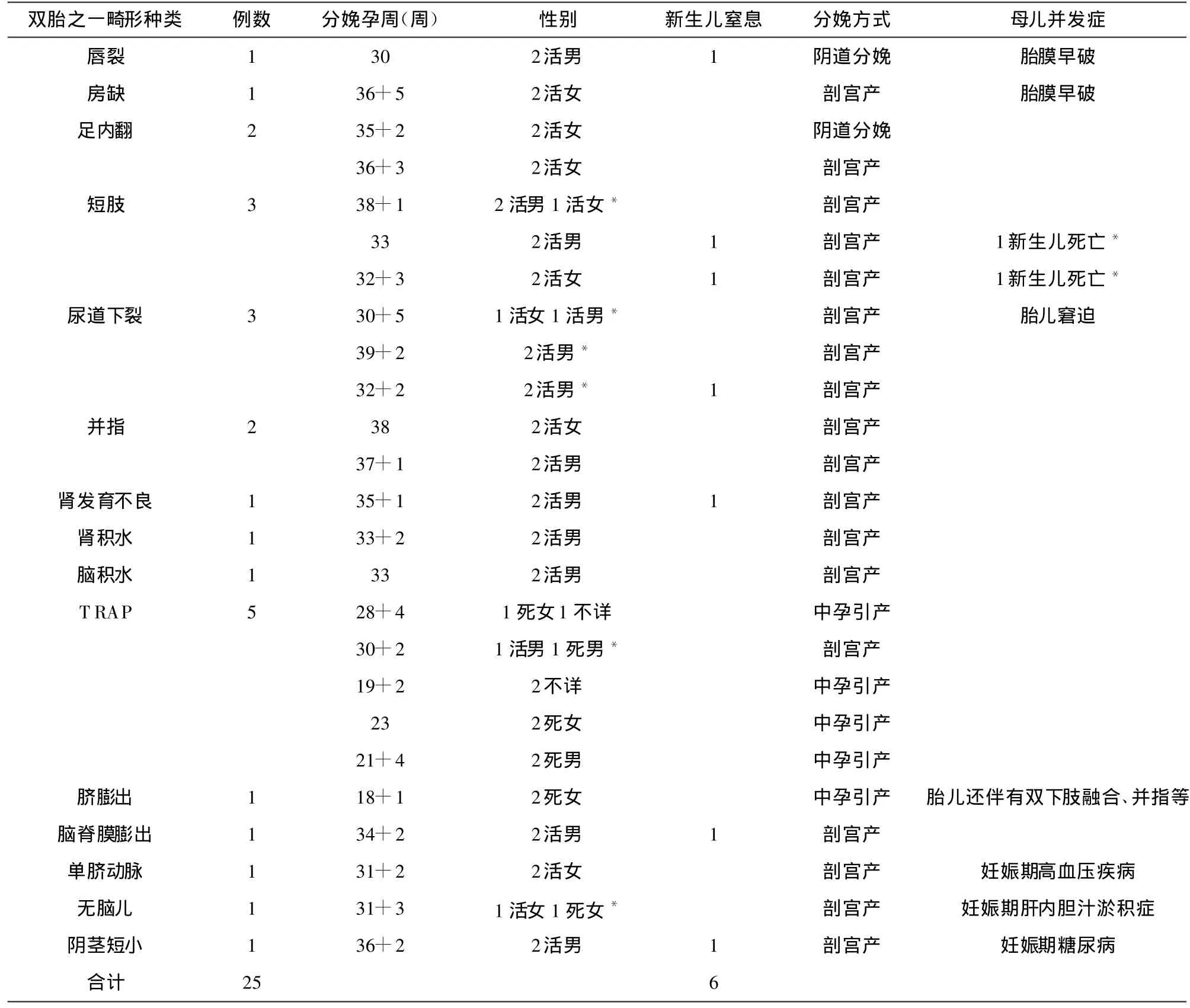
表3 双胎之一胎儿畸形种类及母儿并发症
漏诊5例病例中,唇裂新生儿失访;房缺、足内翻患儿存活,房缺患儿已足月,暂时未行修补术;足内翻患儿家属拒绝随访;脑脊膜膨出患儿家属拟行修补术。
早产病例中,2例短肢畸形中畸形新生儿均死亡,存活新生儿预后好;肾发育不良患儿存活,产后1年失访;肾积水患儿产后1月复查肾积水缩小,集合系分离由2.0 cm减少至1.5 cm,生长发育无明显异常;脑积水患儿失访;单脐动脉、阴茎短小病例均存活,预后好。
3 讨论
3.1 复杂性双胎的发生率及可能原因 复杂性双胎这一概念,近年来受到国内外学者的关注,本院双胎妊娠的发生率为1.39%,复杂性双胎的发生率为18.15%,双胎之一死胎的发生率为4.5%。双胎之一死胎的发生率国外为0.5%~6.8%[1],国内为3.65%~8.9%[2]。监测复杂性双胎的发生率,追踪其妊娠结局,有利于积累资料,指导临床工作。
双胎分为单卵双胎和双卵双胎,双胎妊娠时先天畸形的发生率较单胎高,尤其是单卵双胎更高,双胎可发生各种先天畸形,如无脑儿、神经管缺陷、脑积水、无足畸形、小头畸形、肠管或肢体断裂等;可能2胎儿均有畸形,所发生的畸形可以相同,也可能完全不同;也可能1胎儿完全正常,而另一胎儿却有严重畸形,即使单卵双胎也可能出现这种情况。罗艳敏等[3]报道,双胎畸形中只有15%为双胎同时畸形,大多数只有 1胎畸形,另1胎正常。Koh l于1975年报道双胎中较大婴儿畸形发生率约为2%,较小婴儿约为4%。
造成畸形的主要原因是遗传因素,尤其在单卵双胎。双胎间的遗传异质性、嵌合染色体的形成、X染色体失活偏离、基因组印记改变、合子后基因突变等均可引起双胎发育不一致性,1胎畸形而另1胎正常。除了遗传因素外,造成胎儿畸形的还有机械因素。双胎妊娠由于宫内环境影响,位置较低的胎儿容易受挤压而出现局部畸形,如畸形手足等。
自19世纪50年代超声技术应用于产科以来,一直认为是胎儿畸形产前诊断的首选方法。双胎妊娠时,2胎体的叠加、阻挡均会妨碍先天畸形的发现,母体肥胖、羊水过少、骨骼等均会导致超声视野模糊,从而导致漏诊。对于3个月以上的孕妇必要时可行MRI检查。MRI具有较高的软组织对比度,图像质量不受气体、骨骼、羊水少、母体肥胖等因素影响,可以清晰显示中枢神经系统微细结构、甲状腺、胸部及胃肠道畸形,提供超声以外的额外信息,MRI还具有大视野,可显示较大病变和周围组织的关系,尤其是在双胎及双胎畸形中可以同时显示2胎儿、2胎儿更多的结构以及2胎儿之间的关系,能更全面、准确的诊断胎儿双胎及双胎畸形[4]。对于胎儿的一般畸形及单胎妊娠中发生的畸形很多研究表明了MRI在中枢神经系统畸形、复杂的胎儿异常(如肺先天性囊性腺瘤样畸形、先天性膈疝、肺隔离症等)、胃肠道梗阻等方面能提供超声以外的额外信息[4]。但对于死胎无胎心搏动的显示不如彩超直观、准确。
3.2 复杂性双胎的预后 双胎之一严重畸形预后相对较差,因此密切监护双胎发育,早期发现发育不一致性尤为重要。对怀疑或诊断为严重畸形的双胎孕妇,在加强监护的同时,要特别注意并发症的发生,并给予相应的处理。超声在多胎诊治中有重要作用,妊娠早期可通过超声检查胎心搏动的数目、妊娠囊的数目和关系、胎膜间隔的形状、胎盘的位置和数目、胎儿的性别等来判断双胎类型,这对之后的监测及出现并发症后的诊断和治疗有帮助,妊娠,中、晚期通过监测双胎发育、羊水量和血流情况,能及时诊断先天畸形,发现畸形胎儿对正常胎儿的影响,判断胎儿安危,并在超声介导下进行相应治疗。
复杂性双胎围生儿预后较差的原因可能为:①复杂性双胎早产率明显升高(67.86%);②复杂性双胎中各种并发症的发生比例较高,研究组新生儿窒息的发生率明显高于对照组;③不仅畸形胎儿本身的预后不良,而且由于1胎畸形并发羊水过多、胎盘早剥、晚期流产、早产、胎死宫内等也影响另1胎预后。
[1]Enbom JA.Twin pregnancy with intrau terine death of one tw in[J].Am JObstet Gynecol,1985,152:424-429.
[2]苏琦枫.双胎之一胎死宫内原因监测与处理[J].中国实用妇科与产科杂志,2002,18:75-77.
[3]罗艳敏,方群,庄广伦,等.发育不同一性双胎妊娠的并发症临床分析[J].中华妇产科杂志,2005,40:449-452.
[4]Khanna PC,Pungavkar SA,Patkar DP,et al.U ltrafast MagneticResonance Imaging of Cephalothoracopagus Janiceps Disym-metros[J].JPostgard Med,2005,51:228-229.
[5]FratesM C,Kum ar AJ,Benson CB,et al.Fetal Anomalies:Com-parison of M R Im aging and US for Diagnosis[J].Radiology,2004,232:398-404.

