肺表面活性物质治疗新生儿重症肺炎合并急性呼吸窘迫综合征的效果观察
马莉亚 郑海滨 (浙江台州医院 317000)
肺表面活性物质(PS)在早产儿急性呼吸窘迫综合征(ARDS)的治疗中应用广泛,临床效果显著,目前国内应用PS治疗新生儿重症肺炎合并ARDS的相关报道较少。现将我院收住的新生儿重症肺炎合并ARDS应用PS治疗的情况介绍如下:
l 资料与方法
1.1 病例选择 2006年3月至2009年1月我院新生儿重症肺炎合并ARDS病例共20例,均为足月儿,其中男12例,女8例。所有病例均符合新生儿重症肺炎和1994年美国和欧洲ARDS评审会议制订的ARDS诊断标准。
1.2 分组资料 20例分为两组,应用PS(固尔苏)治疗者9例为治疗组,未应用固尔苏治疗者11例为对照组。两组患儿入院时一般资料见表1,两组基本情况大体相似。
1.3 方法 两组入院后均机械通气支持,采用模式为常频参数机械通气(IPPV+PEEP);同时积极控制原发病,并采取综合治疗,包括强心、利尿、抗感染,改善循环,维持水、电解质及酸碱平衡等。治疗组加用气管内给药(PS制剂),采用意大利凯西制药公司生产的从猪肺提取的天然肺表面活性物质固尔苏。给药方法:吸痰后气管插管,将固尔苏注入气管内,分别于患儿的平卧位、左侧卧位、右侧卧位及再次平卧位各注入1/4剂量的药物,每次给药后皮囊加压1~2min;给药剂量第1次为200mg/kg,第1次给药后6~l2h若仍有明显低氧血症,重复用药,剂量为100mg/kg。
1.4 观察指标 评估两组患儿治疗前后24h的动脉血氧分压/吸入气体氧含量(PaO2/FiO2)和动脉/肺泡氧分压比值(a/APO2)。PaO2/FiO2和a/APO2越大,肺氧合功能就越好。观察两组患儿的机械通气时间、平均气道峰压(MAP)、吸入高氧浓度持续时间(FiO2≥50%)及住院时间。
2 结果
2.1 两组患儿治疗前后肺氧合功能变化及治疗效果的比较见表2、表3。
表1 两组患儿入院时一般资料 (s)
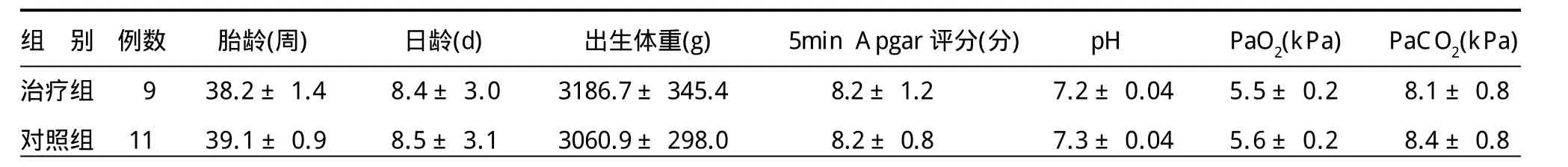
表1 两组患儿入院时一般资料 (s)
注:PaO2为动脉血氧分压,PaCO2为动脉血二氧化碳分压
组 别 例数 胎龄(周)日龄(d)出生体重(g)5min Apgar评分(分)pH PaO2(kPa)PaCO2(kPa)治疗组 9 38.2±1.4 8.4±3.0 3186.7±345.4 8.2±1.2 7.2±0.04 5.5±0.2 8.1±0.8对照组 11 39.1±0.9 8.5±3.1 3060.9±298.0 8.2±0.8 7.3±0.04 5.6±0.2 8.4±0.8
表2 两组治疗前后肺氧合功能变化 (s)

表2 两组治疗前后肺氧合功能变化 (s)
?
表3 两组治疗效果比较 (s)
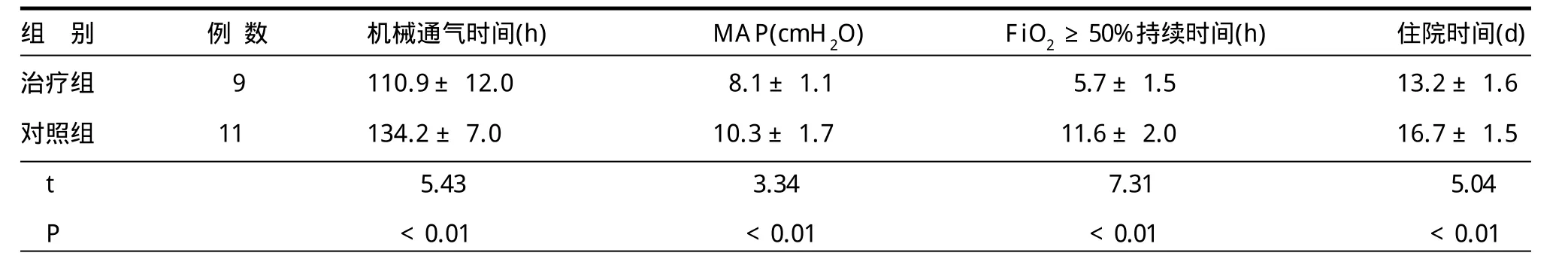
表3 两组治疗效果比较 (s)
?
由表2可见,两组治疗前PaO2/FiO2与a/APO2相似,差异均无统计学意义;治疗后治疗组PaO2/FiO2与a/APO2均高于对照组,差异均有高度统计学意义。
由表3可见,治疗组的机械通气时间、MAP、FiO2≥50%持续时间及总住院时间与治疗组比较均得到降低,两组差异有统计学意义。
2.2 两组患儿死亡情况 治疗组死亡2例,死于肺出血、多脏器功能衰竭各1例。对照组死亡3例,死于感染性休克、肺出血、多脏器功能衰竭各1例。
3 讨论
重症肺炎合并ARDS时由于受炎性细胞浸润、炎性递质细胞因子作用、渗透性肺水肿等的影响,导致Ⅰ型肺泡上皮细胞坏死、脱落和基底膜裸露,富含蛋白质的炎性渗出物沉积在基底膜上形成透明膜;肺泡Ⅱ型上皮细胞随后迁移、增殖分化为Ⅰ型肺泡上皮细胞,修复受损的上皮,导致继发性PS缺乏,肺泡及小呼吸道陷闭、微小肺不张[1],从而加重肺水肿,导致肺萎陷-缺氧-酸中毒,最后形成恶性循环。
PS主要成分是二棕榈酰卵磷脂,由肺泡Ⅱ型上皮细胞合成,主要作用是降低肺泡液-气界面的表面张力,维持肺泡的稳定性,减少肺间质和肺泡内的组织液生成,有助于控制肺水肿的发生,降低吸气阻力,减少吸气做功。
目前的PS制剂分为天然制剂和人工合成两种。天然PS含有疏水性表面相关蛋白SPB、SPC,能防止毛细血管通透性增高时蛋白泄漏对外源性PS的抑制,促使磷脂快速吸收和分布。固尔苏即是猪肺提取的天然表面活性物质,故在降低肺泡表面张力、提高氧合及肺功能方面较人工合成PS更能早期有效的发挥作用[2-3]。
本次研究表明,PS在提高重症肺炎合并ARDS新生儿的氧合及减少二氧化碳潴留方面有较明显的效果,应用PS后患儿氧合指标有明显改善:治疗组应用PS治疗24h后PaO2/FiO2和a/APO2均较对照组升高,提示补充PS能有效阻断和控制由于炎症反应导致自身PS缺乏而引发的一系列病理生理过程,纠正缺氧和酸中毒等。
应用PS后肺氧合功能得到改善,患儿吸入高浓度氧的需求得以降低,总的机械通气时间、MAP均降低,因而高氧、高压力通气、过长时间的机械通气支持引发的诸如气胸等并发症的风险降低,病程缩短,最后总住院时间也得到减少。本次研究中,治疗组2例死亡,对照组3例死亡,两组的死亡患儿入院时均存在严重的低氧血症、酸中毒,部分病例存在有严重的全身性感染。由于本次的样本量较小,其结果还有待加大样本后进一步研究证实。
[1]陈小燕,陈敬国,方慧云,等.对足月新生儿呼吸窘迫综合征临床特点的研究[J].2006,26(2):189.
[2]Soll RF.Appropriate surfactant usage in 1996[J]. Eur Pediatr,1996,155(Suppl 2):S8-13.
[3]Evans DA,Wilmott RW,Whitestt JA.Surfactant replacement therapy for adult respiratory distress syndrome in children[J].Pediatr Pulmonol,1996,21(5):328-336.

