川崎病并发巨大冠状动脉瘤的远期预后研究
张 丽 于明华 施婷婷 虢 艳 刘特长 王红英 汪周平
川崎病(KD)是一种主要发生在婴幼儿的急性血管炎综合征。KD可并发冠状动脉损害(GAL),其中以巨大冠状动脉瘤(GCAA)预后最差[1~4],GCAA可长期存在,后期可发展为冠状动脉狭窄与闭塞,导致缺血性心脏病。KD并发GCAA的远期随访已引起广泛关注。1994年,美国心脏协会(AHA)提出KD患儿长期追踪和处理的指导方案[5],并于2004年进行了修订[6]。加拿大[7]、英国[8]和中国[9]也分别制定了KD的长期随访方案。Kato等[4]的长期随访研究发现,KD并发GAL患儿发展为缺血性心脏病及心肌梗死分别为4.7%(28/594例)和1.9%(11/594例),8/11例KD并发GCAA及3/11例中等冠状动脉瘤(CAA)患儿于急性期后3个月至7年死于复发性心肌梗死。Tsuda等[10]随访研究报道25年内12例KD患儿死于GAL。KD并发GCAA猝死的患者以婴幼儿及青壮年居多,且在青壮年的尸体解剖中均可见冠状动脉严重的钙化与狭窄[11~14]。据日本2006年全国人口登记资料显示,已有9万余例KD患儿步入成年期[15]。
目前,国内有关KD并发GCAA患儿的随访研究很少,本课题组虢艳等[16]对11例KD并发GCAA患儿进行2年随访,发现虽然GCAA大部分较前缩小,但管径均未能回缩至正常,处于长期扩张状态。本课题组张丽等[17]使用冠状动脉造影对9例KD并发GAL的患儿进行随访,其中1例右GCAA患儿在急性期后的7年显示右冠状动脉主干闭塞,侧支血管形成,但临床上无任何心脏缺血表现。上述研究表明,对KD并发GCAA患儿进行远期随访可及时发现KD引起的严重心血管系统损害,对预防缺血性心脏病、成人冠心病甚至心血管病猝死的发生有重要临床意义。
本研究在课题组前期对KD并发CAL随访研究[16,17]基础上继续以广州市妇女儿童医疗中心儿童医院KD的诊断、治疗常规及远期随访体系为基础,继续收集病例,采用超声心动图、ATP负荷超声心动图和冠状动脉造影手段对KD并发GCAA患儿进行定期随访,探讨KD并发GCAA患儿急性期后的远期预后,为进一步探索KD引起心血管损害后期的诊断治疗提供依据。
1 方法
1.1 纳入标准 同时符合以下条件的病例被纳入:①2001年5月至2006年5月在广州市妇女儿童医疗中心儿童医院诊断为KD的连续病例;②均符合第7次世界儿童KD研讨会(日本Hakon,2002)修订的KD诊断标准[18];③确诊KD后常规使用IVIG 2 g·kg-1及口服阿司匹林治疗;④急性期超声心动图检查显示并发CAL,并符合日本厚生省1984年颁布的CAL诊断标准[19];⑤知情同意并愿意接受3年以上随访的患儿。
1.2 排除标准 符合以下任一项者被排除:①其他可能存在冠状动脉病变的疾病,如多发性血管炎;②失访和随访资料不完整患儿。
1.3 分组标准 依据急性期超声心动图显示的冠状动脉内径大小将患儿分为CAD组(<5岁,冠状动脉内径>3 mm;≥5岁,冠状动脉内径>4 mm)、中小CAA组(CAA内径<5 mm为小型CAA)及GCAA组(CAA内径≥8 mm)。
1.4 随访
1.4.1 随访方案 采用前瞻性设计,参照2004年AHA制定的KD患儿随访管理标准[6],对其进行3年以上随访,于急性期出院后6个月、1年、2年和3年各随访超声心动图1次。随访起止时间为KD急性期出院后至2009年5月。
1.4.2 随访内容 ①参照2004年AHA关于KD患儿的随访治疗方案,随访期各组分别予阿司匹林、双嘧达莫和华法林等药物治疗;②纳入患儿均采用GE VINGMED和GE ViVid7多普勒超声检查仪,探头频率为3~5 MHz和10 MHz,观察左右冠状动脉的内径、病变的数目和部位;③对急性期后3个月或以上常规超声心动图检查提示冠状动脉形态仍未恢复;或自觉胸闷和胸痛的患儿,EEG提示可疑心肌缺血或家长要求进一步评估者,于超声心动图发现异常后3~5 d内行ATP负荷超声心动图及冠状动脉造影检查,冠状动脉造影采用GE Advantx LCV Plus型数字减影血管造影机(DAS),具体检查方法依据文献[20]。观察心脏室壁运动和冠状动脉分支病变情况。
1.4.3 随访结局 ①恢复正常:超声心动图或冠状动脉造影显示冠状动脉形态正常;②异常:出现心肌缺血等临床症状,超声心动图检查提示冠状动脉异常,ATP负荷超声心动图或冠状动脉造影提示异常;③死亡。
1.5 质量控制 由经正规培训的高年资超声心动图医生2名行超声心动图检查和ATP负荷超声心动图检查。由经正规培训的高年资临床医生1名行冠状动脉造影检查。随访追踪管理由2名高年资儿科医生负责,资料提取与统计由另1名住院医生完成。
2 结果
2.1 一般情况 CAD组37/203例(18.2%)、中小CAA组3/62例(4.8%)、GCAA组1/16例(6.3%)失访。GCAA组15例、中小CAA组59例、CAD组166例有效随访数据进入本文分析,纳入和排除流程见图1。一般情况见表1,3组间基线资料差异均无统计学意义(P均>0.05)。
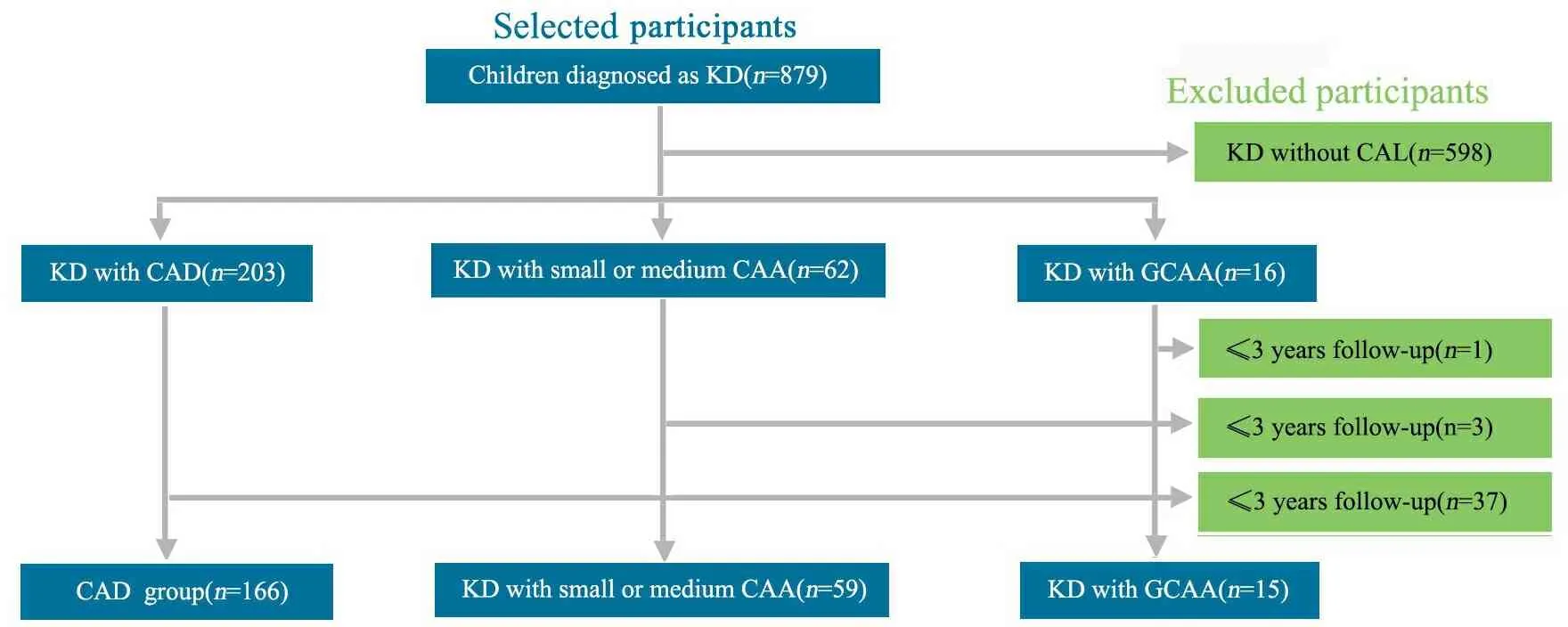
图1 研究对象纳入及排除流程图
Fig 1 Study participants according to the inclusion and exclusion criteria
Notes KD:Kawasaki disease;CAL: coronary artery lesion ;CAD:coronary artery dilation ;CAA: coronary artery aneurysm; GCAA: giant coronary artery aneurysm
表1 3组分析对象的一般情况
Notes CAD:coronary artery dilation;CAA: coronary artery aneurysm; GCAA: giant coronary artery aneurysm.There was no difference in basal data of these 3 groups(P>0.05)
2.2 超声心动图随访结果 在各随访时点,CAD组、中小CAA组及GCAA组冠状动脉恢复正常的比例差异均有统计学意义(P均<0.001)。随访3年时,超声心动图显示冠状动脉形态恢复正常CAD组为160/166例(96.4%),中小CAA组为46/59例(78.0%),GCAA组为2/15例(13.3%)(表2)。
表2 各组超声心动图在不同时点随访结果比较[n(%)]
Tab 2 Comparison of the follow-up results by echocardiogram among different groups[n(%)]
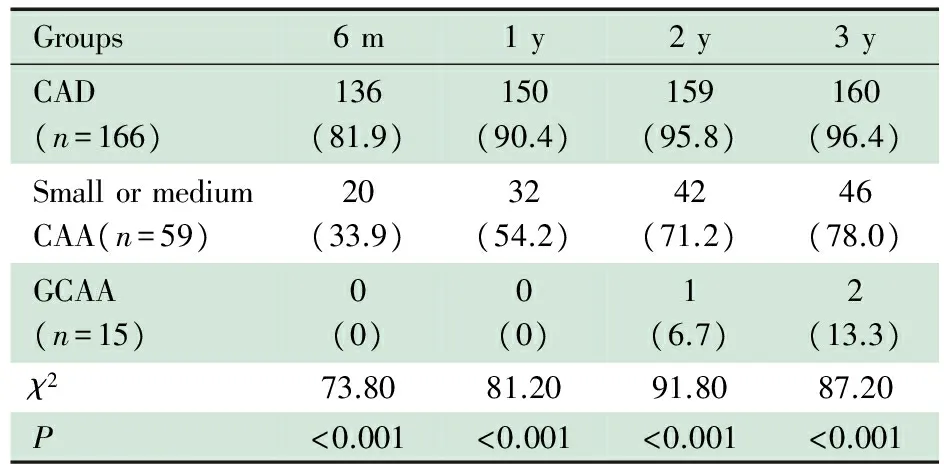
Groups6m1y2y3yCAD(n=166)136(81.9)150(90.4)159(95.8)160(96.4)SmallormediumCAA(n=59)20(33.9)32(54.2)42(71.2)46(78.0)GCAA(n=15)0(0)0(0)1(6.7)2(13.3)χ273.8081.2091.8087.20P<0.001<0.001<0.001<0.001
Notes m:months; y:years;n(%): normal in case(%); CA: coronary artery CAD:coronary artery dilation; CAA: coronary artery aneurysm; GCAA: giant coronary artery aneurysm.P<0.05 indicated significantly difference
GCAA组随访3年时超声心动图结果显示,1例(6.7%)显示冠状动脉扩张;10例(66.7%)表现为CAA,其中3例为GCAA,3例合并冠状动脉狭窄或闭塞(表3)。2例(13.3%)死亡。
表3 GCAA组15例超声心动图在不同时点随访结果[n(%)]
Tab 3 The follow-up results of echocardiogram in GCAA group[n(%)]
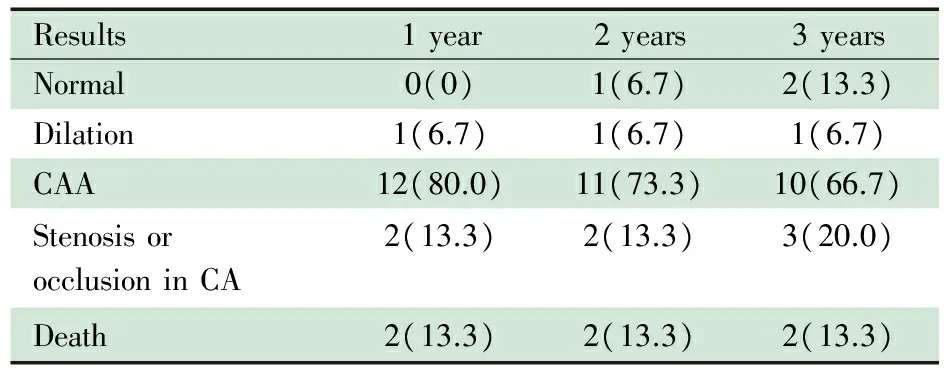
Results1year2years3yearsNormal0(0)1(6.7)2(13.3)Dilation1(6.7)1(6.7)1(6.7)CAA12(80.0)11(73.3)10(66.7)StenosisorocclusioninCA2(13.3)2(13.3)3(20.0)Death2(13.3)2(13.3)2(13.3)
2.3 ATP负荷超声心动图随访结果 GCAA组9/15例、CAD组55/166例、中小CAA组31/59例行ATP负荷超声心动图检查。GCAA组男8例,女1例,检查时平均年龄(4.3±2.1)岁,平均病程(22.2±17.6)个月;CAD组男35例,女20例,检查时平均年龄(4.2±2.2)岁,平均病程(14.6±9.6)个月;中小CAA组男25例,女6例,检查时平均年龄(4.9±2.2)岁,平均病程(15.9±8.5)个月。
GCAA组6/9例(66.7%)患儿存在室壁运动异常,CAD组和中小CAA组分别有8/55例(14.5%)和17/31例(54.8%)存在室壁运动异常,GCAA组、中小CAA组和CAD组同期超声心动图分别有2/9例(22.2%)、18/31例(58.1%)和49/55例(89.1%)显示冠状动脉形态正常。
GCAA组室壁运动异常的发生率显著高于CAD组,6/9例vs8/55例,χ2=12.3,P<0.001;与中小CAA组差异无统计学意义,6/9例vs17/31例,χ2=0.4,P>0.05;非参数检验提示,3组间室壁运动异常发生率有统计学差异,以GCAA组发生率较高,Z=-4.2,P<0.001(表4)。
表4 3组ATP负荷超声心动图随访结果[n(%)]
Tab 4 The follow-up results of ATP stress echocardiogram in three groups[n(%)]
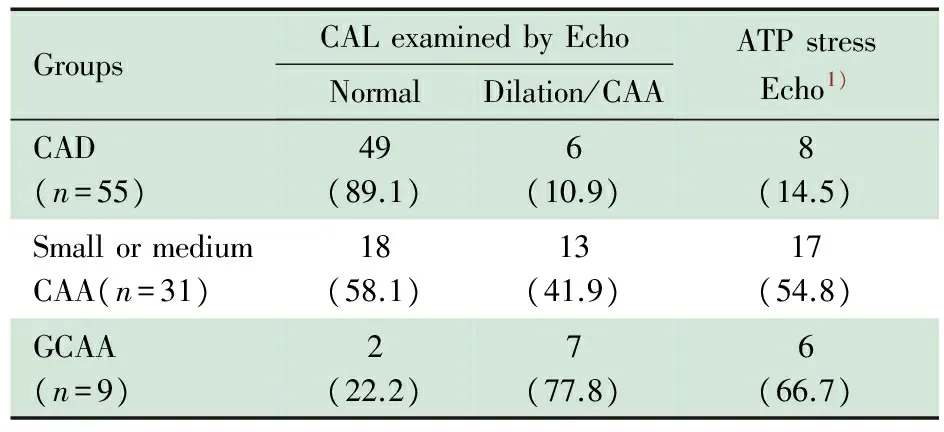
GroupsCALexaminedbyEchoNormalDilation/CAAATPstressEcho1)CAD(n=55)49(89.1)6(10.9)8(14.5)SmallormediumCAA(n=31)18(58.1)13(41.9)17(54.8)GCAA(n=9)2(22.2)7(77.8)6(66.7)
Notes 1)Abnormalities of wall motion by ATP stress Echo.CAL: coronary artery lesion ;CAD:coronary artery dilation ;CAA: coronary artery aneurysm; GCAA: giant coronary artery aneurysm.P<0.05 indicated significantly difference.GCAA groupvsCAD group,χ2=12.3,P<0.001;GCAA groupvsSmall or medium CAA group,χ2=0.4,P>0.05;parametric test showed that the rate of abnormalities of wall motion in GCAA group was higher(Z=-4.2,P<0.001)
2.4 冠状动脉造影随访结果 GCAA组6/15例行冠状动脉造影,其中男5例,女1例。接受造影时平均年龄为(9.0±2.0)岁,平均病程(4.0±2.0)年。结果显示,4/6例 (66.7%)患儿仍存在CAA(表5例1~3和6),1/6例(16.7%)GCAA退缩为轻度CAD(表5例4)。5/6例(83.3%)出现冠状动脉狭窄或(和)闭塞(表5例1~3,5和6),其中1例闭塞后再通(表5例5),1例合并侧支血管形成(表5例2)。与同期超声心动图比较,冠状动脉造影新发现冠状动脉狭窄4例;ATP负荷超声心动图提示室壁运动异常的5例患儿,冠状动脉造影均提示有相应的冠状动脉狭窄表现(表5)。
2.5 GACC组死亡患儿尸解和病理学检查 GCAA组2/15例(13.3%)患儿死亡,均为婴幼儿,分别在起病后2和6个月内死亡,其中1例行尸解和病理学检查。
表5 GCAA组同期冠状动脉造影、超声心动图和ATP负荷超声心动图随访结果
Tab 5 The follow-up results of echocardiogram, ATP stress echocardiogram and coronary angiography in GCAA group at the same time
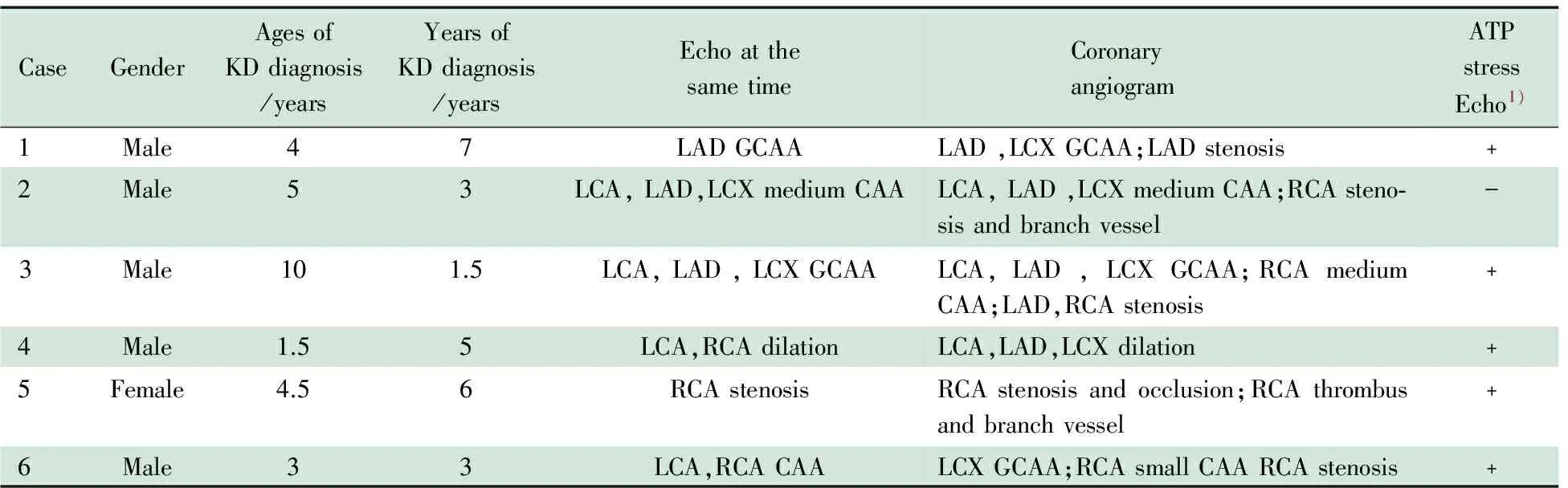
CaseGenderAgesofKDdiagnosis/yearsYearsofKDdiagnosis/yearsEchoatthesametime Coronary angiogramATPstressEcho1)1Male47LADGCAALAD,LCXGCAA;LADstenosis﹢2Male53LCA,LAD,LCXmediumCAALCA,LAD,LCXmediumCAA;RCAsteno⁃sisandbranchvessel-3Male101.5LCA,LAD,LCXGCAALCA,LAD,LCXGCAA;RCAmediumCAA;LAD,RCAstenosis﹢4Male1.55LCA,RCAdilationLCA,LAD,LCXdilation﹢5Female4.56RCAstenosisRCAstenosisandocclusion;RCAthrombusandbranchvessel﹢6Male33LCA,RCACAALCXGCAA;RCAsmallCAARCAstenosis﹢
Notes 1)Abnormalities of wall motion by ATP stress Echo.LCA: left coronary artery; LAD: left anterior descending; LCX: left circumflex coronary artery ;RCA: right coronary artery; CAA: coronary artery aneurysm; GCAA: giant coronary artery aneurysm. Echo:Echocardiography
死亡病例临床资料:患儿 ,男,2个月,以“发热5 d伴咳嗽”为主诉入当地医院。入院体查:体温39℃,R 45·min-1,P 120·min-1,唇充血皲裂,未见眼结膜充血,全身未见皮疹,未触及异常淋巴结肿大,未见手足肿胀及脱皮。发热第8天超声心动图示右冠状动脉瘤,左冠状动脉扩张遂确诊为KD。住院期间,先后予IVIG 2次(总量5.2 g·kg-1),甲泼尼龙冲击治疗1次(30 mg·kg-1),口服阿司匹林及泼尼松。出院后仍反复发热,冠状动脉瘤进行性发展,曾多次在当地住院治疗,反复使用IVIG和糖皮质激素体温均不能控制,双侧冠状动脉瘤进行性发展为GCAA。后以“反复发热50余天伴双侧GCAA”转入广州市妇女儿童医疗中心儿童医院,超声心动图检查发现左右冠状动脉多发巨大动脉瘤,瘤管径8~16 mm,部分动脉瘤内见团块状血栓样回声,局部室壁运动异常。经进一步抗炎、抗血小板、抗凝及对症退热等治疗,体温有所下降,动脉瘤内团块状回声开始缩小,但很快病情恶化,出现中至大量心包积液,二尖瓣、三尖瓣重度反流,心功能衰竭,抢救无效死亡。
尸解结果:大体可见,左右冠状动脉各分支呈串珠样膨大,膨大部位直径为9~19 mm(图2A),切开瘤样扩张的冠状动脉,管腔内可见充满暗红色血栓样物质,管壁显著增厚,部分节段内有附壁血栓形成(图2B)。冠状动脉分支病理学检查示:管腔裂隙状变小,边缘不整,内膜呈数十倍增厚,纤维素样坏死及大量单核和淋巴细胞为主的炎症细胞浸润,中膜和外膜亦增厚(图2C);冠状动脉前降支病理学检查示:内膜增厚,内膜弹力膜溶解消失,炎症细胞浸润(图2D)。
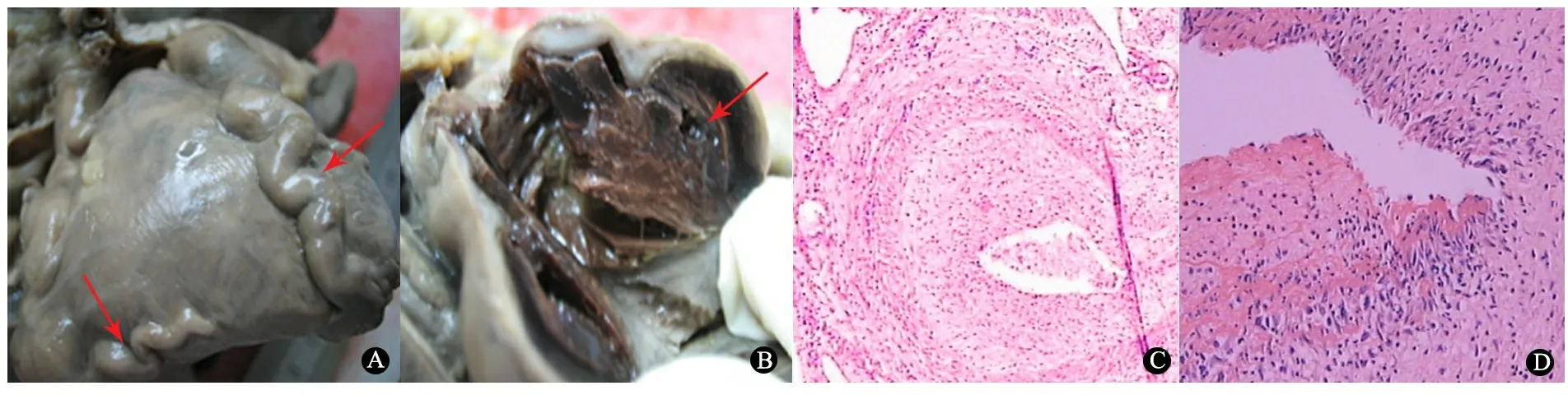
图2 KD并发GCAA死亡患儿冠状动脉大体所见和病理学检查结果
Fig 2 Autopsy and pathological findings in coronary artery of dead child with GCAA caused by KD
Notes A,B: Autopsy findings: LCA and RCA were markedly and continuously dilated and the branches formed beaded aneurysms, with a diameter from 9-19 mm; The aneurysms contained dark red thrombus, which almost occluded the entire lumen.Mural thickening was also noted, and the lumen was slit-shaped with focal thrombus; C: Branch of coronary artery showed marked intimal thickening with a lumen area reduction and destruction of intimal lamina. Inflammatory cell infiltration with focal fibrinoid necrosis was shown. External tunica media was also thickening(HE,×40); D: Intimal thickening of left anterior descending branch was found and elastic-fibrous network was minimal.The aggregation of neutrophils, lymphocytes ,and macrophages was shown(HE,×40)
3 讨论
Kato等[4]采用冠状动脉造影对594例KD患儿进行10~21年随访发现,50%的中小CAA可在2年内消退。Samada等[21]对48例KD并发GCAA患儿随访10~31年发现,34例(70.8%)出现冠状动脉狭窄或(和)闭塞。Tsuda等[22]报道KD并发GCAA的121例患儿,急性期后随访5、10和15年的冠状动脉狭窄发生率分别为44%、62%和74%。本研究结果显示,随访1、2和3年时超声心动图显示冠状动脉形态恢复正常,CAD组分别为150/166例、159/166例和160/166例,中小CAA组分别为32/59例、42/59例和46/59例,GCAA组分别为0/15例、1/15例和2/15例。6/15例GCAA患儿在恢复期接受冠状动脉造影检查,5/6例出现冠状动脉狭窄和(或)闭塞,4/6例仍存在大小不等的CAA。提示,CAD组和中小CAA组的冠状动脉形态大多可在短期内恢复正常,但KD并发GCAA患儿的远期预后较差,大部分GAL长期存在,并随着时间的推移可出现冠状动脉狭窄或闭塞,与上述国外研究报道结果一致。
20世纪70年代,KD的病死率为1%~3%[23],20世纪80年代后期降至0.3%。Nakamura等[24]对6 576例KD患儿随访12~22年,病死率0.55%,8例死于KD急性期,28例于恢复期死亡。引起KD患儿死亡的常见原因为恢复期内反复发生的心肌梗死,亦有少数患儿死于急性期GCAA破裂。KD并发GCAA死亡患儿多于起病急性期内猝死,以婴幼儿居多,部分曾被误诊,尸解可见GCAA血栓形成及其所致的心肌梗死、GCAA破裂等[11~12]。本研究有2例KD并发GCAA患儿死亡,均为婴幼儿,分别于急性期后1和6个月内死亡,1例尸解大体可见左右冠状动脉各支明显瘤样扩张,管壁显著增厚,内有附壁血栓形成;病理学检查可见心肌空泡变性,肌纤维萎缩、坏死,管壁及管周见大量单核和淋巴细胞为主的炎性细胞浸润,与文献报道结果较为一致。成人因KD猝死以中、青和壮年居多,其儿童期有明确或疑似KD病史,尸解可见血栓栓塞引起的新旧交替的心肌梗死,GCAA破裂及冠状动脉有严重程度不一的狭窄与钙化等[13~14]。本研究中虽无年长患儿死亡病例,但发现GCAA引起的冠状动脉狭窄或闭塞可随病程延长而加重,提示KD并发GCAA患儿是发生猝死的高危人群。应行长期随访,坚持抗凝治疗,必要时予外科手术或介入治疗。
KD患儿冠状动脉造影和双嘧达莫负荷超声心动图的随访研究发现,CAA可有退缩,但其功能并未改善,部分患儿还可发生急性心肌梗死[22,25]。本研究结果显示,CAD组49/55例、中小CAA组18/31例超声心动图显示冠状动脉形态正常,但分别仍有8/55例、17/21例患儿同期ATP负荷超声心动图显示室壁运动运动异常,而GCAA组室壁运动异常的发生率高达66.7%(6/9例),显著高于CAD组,提示存在心肌缺血的可能性较大。本研究ATP负荷超声心动图发现室壁运动异常的GCAA患儿,冠状动脉造影均提示相应的冠状动脉狭窄表现。此外,冠状动脉造影还发现部分远端的CAA、冠状动脉狭窄、闭塞及侧支血管,提示冠状动脉造影是观察冠状动脉各节段分支是否存在冠状动脉瘤、冠状动脉狭窄、闭塞及侧支循环形成重要手段。值得关注的是,本研究中1例GCAA患儿冠状动脉造影显示右冠状动脉狭窄并侧支血管形成,但同期ATP负荷超声心动图未见室壁运动异常,考虑可能与冠状动脉狭窄、闭塞后侧支循环建立或再通,从而缓解心肌缺血有关。
综上所述,KD并发GCAA患儿预后较差,CAL可持续存在,甚至可引起死亡;后期可发生冠状动脉狭窄或闭塞,导致缺血性心脏病。常规超声心动图与ATP负荷超声心动图、冠状动脉造影结合应用,对KD并发GCAA患儿的远期随访和预防心血管意外事件的发生有重要作用。
本研究不足之处和局限性:①本研究中GCAA组病例样本量较小,对远期随访结果有一定影响;②部分患儿因考虑存在诱发心肌缺血甚至心肌梗死可能,未行ATP负荷超声心动图检查,部分患儿因经济原因或拒绝有创性检查未行冠状动脉造影检查等,均对结果的分析可能存在一定影响;③近年来采用CT及MR造影的方法评估动脉瘤钙化和动脉内膜增厚取得了初步的经验[26,27],作为一种无创性检查方式,有望将来取代冠状动脉造影,但目前尚缺乏大样本的研究及经验积累;④尽管本研究对中国KD患儿进行3年的随访已经较为困难,但与国外更长时间的随访研究相比,还显得随访时间不长。
[1]Williams RV,Wendy Y,Tcheng L,et al. Anticoagulation in the acute and long-term management of Kawasaki disease.Prog Pediatr Cardiol,2004,19(2):179-188
[2]Zhao LJ(赵立健),Han B.Study advancement of Kawasaki disease with coronary artery lesions.J Appl Clin Pediatr(实用儿科临床杂志), 2007,22(1):62-64
[3]Suzuki A, Miyagawa-Tomita S, Komatsu K, et al. Active remodeling of the coronary arterial lesions in the late phase of Kawasaki disease. Circulation, 2000, 101 (25) : 2935-2941
[4]Kato H,Sugimura T,Akagi T,et al.Long-term consequences of Kawasaki disease:a 10 to 21-year follow-up study of 594 patients.Circulation,1996,94 (6):1379-1385
[5]Dajani AS,Taubert KA,Takahashi M,et al. Guidelines for long-term management of patients with Kawasaki Disease.Report from the Committee on Rheumatic Fever, Endocarditis, and Kawasaki Disease,Concil on Cardiovascular Disease in the Yong, American Heart Association. Circulation, 1994, 89(2):916-922
[6]Newburger JW,Takahashi M,Gerber MA,et al. Diagnosis, treatment,and long-term management of Kawasaki disease:a statement for health professionals from the Committee on Rheumatic Fever, Endocarditis, and Kawasaki Disease, Council on Cardiovascular Disease in the Young, American Heart Association. Circulation, 2004, 110(17): 2747-2771
[7]Han RK, Sinclair B, Newman A,et al. Recognition and management of Kawasaki disease. CMAJ, 2000, 162(6):807-812
[8]Brogan PA,Bose A,Burgner D,et al. Kawasaki disease :an evidence based approach to diagnosis ,treatment ,and proposals for future research. Arch Dis Child ,2002 ,86(4) :286-290
[9]中华医学会上海儿科分会心血管学组.川崎病随访方案(试行).J Clin Pediatr(临床儿科杂志),2006,24(5):427-428
[10]Tsuda E, Arakaki Y, Shimizu T, et al. Changes in causes of sudden deaths by decade in patients with coronary arterial lesions due to Kawasaki disease. Cardiol Young, 2005, 15 (5): 481-488
[11]Xu MY(徐明玉),Wang JY,Jiang YY. Ruptured coronary aneurysm and Kawasaki disease in 3-month infant:a case report. Academic Journal of Second Military Medical University( 第二军医大学学报),2004,25(2):128-132
[12]Ding SG(丁圣刚),Fan XC,Wu JF,et al. Clinicopathological observation on Kawasaki disease sudden death (one case of clinical autopsy analysis). Central China Medical Journal(华中医学杂志), 2004, 28(3):145-146
[13]Rozin L, Koehler SA,Shakir A, et al.Kawasaki disease:a review of pathologic features of stage IV disease and two cases of sudden death among asymptotic young adults.Am J Forensic Med Pathol,2003 ,24(1):45-50
[14]Fineschi V,Paqlicci Reattelli L,Baroldi G.Coronary artery aneurysms in a young adult: a case of sudden death.A late sequelae of Kawasaki disease?Int J Legal Med ,1999,112(2):120-123
[15]Uemura S, Tomita H. Action on care and management of adult patients with a history of Kawasaki disease. Nippon Rinsho, 2008,66(2):393-399
[16]Guo Y(虢艳),Yu MH,Liu TC,et al.The morbidity of coronary artery lesions caused by Kawasaki disease in Guangzhou Children′s Hospital and the four years follow-up. Chin J Evid Based Pediatr(中国循证儿科杂志),2007,2 (4): 265-270
[17]Zhang L(张丽),Yu MH,Zhang J,et al.The value of ATP stress echocardiography and selective cornary angiography for long-term follow-up in children with coronary lesions caused by Kawasaki disease.Chin J Evid Based Pediatr(中国循证儿科杂志),2008,3(3):196-202
[18]Yanagawa H, Nakamuru Y, Yashiro M, et al. Epidemiology of Kawasaki disease: a 30-year achievement. Tokyo: Shindan to Chiryosha, 2004. 24-32
[19]Research Committee on Kawasaki disease. Report of subcommittee on standardization of diagnostic criteria and reporting of coronary lesions in Kawasaki disease.Tokyo: Japan: Ministry of Health and Welfare, 1984
[20]Xia B (夏焙) , Qiu BM, Li CR. Evaluation of coronary circulation impairment by transthoracic Doppler echocardio-graphy in children with Kawasaki disease. Chin J Pediatr(中华儿科杂志) , 2002, 40 (2) : 68-70
[21]Samada K, Shiraishi H, Sato A et al. Grown-up Kawasaki disease patients who have giant coronary aneurysms. World J Pediatr,2010,6(1):38-42
[22]Tsuda E, Kamiya T, Ono Y, et al. Incidence of stenotic lesions predicted by acute phase changes in coronary arterial diameter during Kawasaki disease. Pediatr Cardiol, 2005, 26 (1) : 73-79
[23]Wang HW(王宏伟).川崎病流行病学回顾. J Appl Clin Pediatr(实用儿科临床杂志),2001,16(5):334-335
[24]Nakamura Y, Aso E,Yashiro M , et al. Mortality among persons with history of Kawasaki disease in Japan:mortality among males with cardiac sequelae is significantly higher than that of the general population.Circ J, 2008, 72(1): 134-138
[25]Shinohara M , Sone K, Tornomasa T. Morphologic and functional aassessment of coronary aneurysm after Kawasaki disease by repeated dipyridmole-loading coronary angiography. Am J Cardio, 1998, 82(3):387-389
[26]Kanamaru H, Karasawa K, Ichikawa R, et al. Advantages of multislice spiral computed tomography for evaluation of serious coronary complications after Kawasaki disease. J Cardiol, 2007, 50 ( 1) :21-27
[27]Mavrogeni S, Papadopoulos G, Karanasios E, et al. How to image Kawasaki disease: a validation of different imaging techniques.Int J Cardiol, 2008, 124 (1) : 27-31

