关节镜下自体骨软骨移植与微创骨折术治疗大面积软骨损伤的临床对照研究
于洋
关节软骨损伤是一种常见的骨科疾病,多因骨性关节炎、骨科手术切除以及外伤等所致,主要表现为关节活动障碍、疼痛以及关节功能障碍等[1]。软骨组织的自身修复、再生能力有限,在关节软骨发生急性损伤以后,自体修复能力明显降低,如不及时治疗早期即可发生软骨组织退变、钙化,甚至可诱发骨性关节炎[2]。大面积骨软骨损伤是指骨软骨损伤面积>4 cm2的缺损,临床治疗非常棘手。目前,临床对关节软骨损伤尚缺乏特效治疗方法,最常用的方法是自体骨软骨移植术(AOG)以及微创骨折术(MF),均具有改善膝关节功能的作用。但上述疗法多用于中、小面积软骨缺损(<4 cm2),而对于大面积软骨损伤的疗效,目前尚不确定。本研究对比分析了AOG与MF治疗大面积关节软骨损伤的临床疗效,现报告如下。
1 资料与方法
1.1 一般资料 入选142例患者为2012年1月至2015年1月期间住院的大面积软骨缺损患者,按照手术治疗方式进行分组:80例行AOG治疗者为AOG组,62例行MF治疗者为MF组。AOG组中,男42例,女38例;年龄32~50岁,平均年龄(36.29±7.89)岁;损伤侧别:26例右膝损伤,48例左膝损伤,6例双膝损伤;临床症状:80例膝部疼痛,42例关节弹响,42例绞锁,48例外伤史。MF组中,男33例,女29例;年龄31~50岁,平均年龄(36.02±8.01)岁;损伤侧别:22例右膝损伤,38例左膝损伤,4例双膝损伤;临床症状:62例膝部疼痛,29例关节弹响,33例绞锁,36例外伤史。两组在一般资料方面差异均无统计学意义(P>0.05)。
1.2 诊断标准 具有活动时关节疼痛症状,关节组织持续肿胀,偶可伴有少量关节腔内积液、关节弹响或绞锁,且经非甾体抗炎药物和物理疗法治疗无效;经术前MRI、X线及关节镜检查确诊为关节软骨损伤,且经术中关节镜下检查确诊。
1.3 病例选择
1.3.1 纳入标准 年龄30~50岁,性别不限;软骨损伤面积>4 cm2;关节软骨损伤时间<3周;损伤范围累及软骨全层,且伴有软骨下骨损伤;术后随访时间≥12个月。
1.3.2 排除标准 合并骨干骨折;合并病理性骨折或者严重骨质疏松症;临床诊断为风湿类疾病、反应性关节炎、感染性关节炎、代谢性关节病以及关节类肿瘤等其他特异性关节病;合并神经精神疾病、沟通交流障碍等不能配合临床治疗、评估、复查和随访者;合并心、脑、肝、肺、肾等其他重要脏器原发病或合并伤者;存在多发性损伤、胫骨或髌骨病变以及全身性关节炎者。
1.4 方法
1.4.1 关节镜清理 两组患者均取仰卧位,在连续硬膜外麻醉后,常规在大腿上绑止血带,压力为10.64 kPa。常规经患肢关节前内侧以及外侧入路,向髌上囊内置入套管,经套管注入适量生理盐水,以充盈关节,在关节镜下全面检查关节内病变情况。清除关节内游离体,应用刨削吸引器械切除增生滑膜组织以及游离半月板碎片,修整损伤半月板。对于即将脱落或者对屈伸活动有影响的骨赘予以切除,对于存在髁间窝狭窄者,予以髁间窝成形术处理。
1.4.2 分组术式 MF组:在常规关节镜下清理后,采用微骨折锥于软骨板上垂体钻孔,从软骨板边缘开始钻孔直至中心,形成均匀分布的多个微孔,两微孔间距离约3.5 mm,深度以观察到骨髓表面溢出脂肪滴为度。待脂肪滴及血液经骨髓内完全释放出后,抽干关节内液体,留置引流管,退出关节镜,术毕。
AOG组:在常规关节镜下清理后,仔细检查缺损区域以及关节情况,排除手术禁忌证。将关节内游离软骨碎屑充分清除,根据病灶大小以关节镜刀或者刮匙对软骨缺损边缘进行清理,尽量保持软骨缺损区底部与边缘壁垂直,将软骨下骨面上分布的残留病变软骨组织切除至正常软骨处,注意避免骨面发生广泛性出血。确定软骨损伤边界以后,应用探针探查并估算移植物数量,也可应用取材套管进行损伤区域深度及大小测定,以确定最理想、最匹配的栓柱。取材区域选择股骨髁间窝,应用导标钻孔选取取材区域,两孔之间距离1 mm左右,且保持两者相互平行且垂直于关节面。将股骨髁边缘的非负重区域取移植骨柱,然后应用圆锯按照受区进行修整使其与受区充分匹配,并以湿盐水包裹存放以备用。移植前确保移植物及植入孔内骨壁打磨光滑,应用圆棒锤击,以确保移植骨洞底部平坦。在关节镜监视下,将获得的骨软骨放入移植栓推进器中,将骨软骨柱缓慢推入直至完全嵌入受区骨孔内,然后以棒轻敲移植物,确保受区移植骨软骨面与关节面完全契合,残留的较大间隙应用松质骨片填塞。供区骨洞均以同种异体骨进行回填,并以生物蛋白凝胶对间隙进行密封止血处理,术毕。
走进国际彩印的作品展示厅,我惊喜地发现在展列台上,陈放着《怀绣雅物》《感通敦煌》等平日编辑学课上老师推荐的经典书籍。“感兴趣吗?”穆振英看我在展台边迟迟不肯挪动步伐,“我来给你们讲讲。”我有些好奇:“这些都是您设计的吗?”穆振英乐了:“当然不是,每本书都有自己的设计师,我要做的是帮助设计师选择适合他作品的物质形态。算是一种二次创作吧。”
1.4.3 术后处理 两组术后常规应用二代头孢抗生素预防感染,每隔6 h用药1次,连续用药3次。AOG术后应用石膏固定膝关节,并予以移植侧加压处理。术后第4周将石膏拆除,第8周开始无负重膝关节功能锻炼,待骨软骨早期愈合以后,逐渐开始负重锻炼,直至创面恢复平整后,恢复正常活动以及周围肌肉功能锻炼。MF组术后患膝予以冰袋冷敷24 h,术后12~24 h根据关节液渗出情况将引流管拔除,并佩戴下肢支具,术后6周开始进行连续被动活动(CPM),6~8周后在支具保护下进行非屈伸方向活动锻炼。
1.5 观察指标
1.5.1 蛋白多糖(PG)测定 于术前、术后6个月及12个月,抽取患膝关节液在2 000转/min转速下离心分离,置于-70℃环境下保存。应用PG酶联免疫检测试剂盒以酶标仪测定PG水平。
1.5.2 膝关节功能 于术前、术后6个月及12个月,参照美国纽约特种外科医院(HSS)膝关节功能评价系统评价膝关节功能,包括稳定性(10分)、肌力(10分)、畸形(10分)、活动度(18分)、功能(22分)、关节疼痛(30分),各项总分即为HSS总评分。
1.5.3 术后并发症 观察和记录两组术中及术后并发症发生情况,AOG组拍摄MRI观察移植物是否有脱落、移位等情况发生。
1.6 疗效标准 术后12个月,根据临床症状、关节镜活检以及MRI检查等评价临床疗效。显效:主要临床症状(关节间断性疼痛、肿胀、关节内积液、弹响、绞锁等)完全或基本消除,HSS评分≥85分,关节功能基本恢复至正常水平,恢复正常工作及活动;有效:主要症状大部分消除或显著改善,HSS评分≥60分,主要关节功能显著进步;无效:主要症状与功能无明显改善,HSS评分<60分。总有效率=(显效+有效)例数/总例数×100%。
1.7 统计学方法 数据运用SPSS 18.0版统计学软件分析,计量资料以(±s)表示,计数资料以率表示,计量资料比较经t检验,计数资料比较经χ2检验,P<0.05为差异具有统计学意义。
2 结果
2.1 两组患者综合疗效比较 AOG组与MF组的治疗总有效率对比差异具有统计学意义(P<0.05),AOG组的疗效显著优于MF组(表1)。
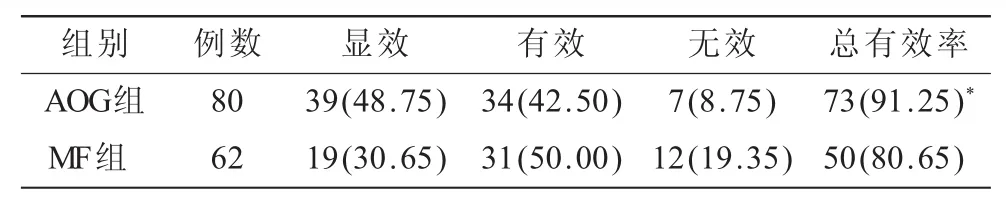
表1 两组患者综合疗效比较[n(%)]
2.2 两组患者手术前后关节液PG水平比较 与术前相比,两组术前关节液PG水平均显著性降低(P<0.05),且AOG组显著低于MF组(P<0.05,表2)。
表2 两组患者手术前后关节液PG水平比较(±s) 单位:μg/L

表2 两组患者手术前后关节液PG水平比较(±s) 单位:μg/L
注:与术前比较,#P<0.05;与MF组比较,*P<0.05
组别 例数 术前 术后6个月 术后12个月AOG组 80 512.32±198.45 277.12±144.13#* 264.46±138.72#*MF组 62 509.87±201.12 460.21±155.67# 411.12±142.19#
2.3 两组患者手术前后HSS评分比较 术后6个月及12个月,两组的HSS评分均得以显著提高,且以AOG组显著高于MF组,组间比较差异有统计学意义(P<0.05,表3)。
表3 两组患者手术前后HSS评分比较(±s) 单位:分
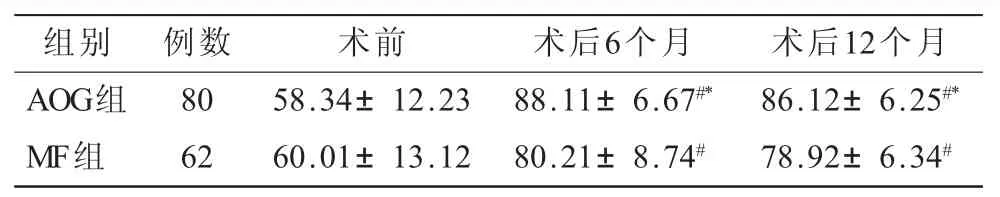
表3 两组患者手术前后HSS评分比较(±s) 单位:分
注:与术前比较,#P<0.05;与MF组比较,*P<0.05
组别 例数 术前 术后6个月 术后12个月AOG组 80 58.34±12.23 88.11±6.67#* 86.12±6.25#*MF组 62 60.01±13.12 80.21±8.74# 78.92±6.34#
2.4 两组患者术后并发症发生情况比较 两组均未见手术意外,均在术后24 h内将引流管拔除,无感染病例,手术切口均得以Ⅰ期愈合,AOG组未见排斥反应、移植物移位、松脱等。两组术后并发症发生率比较差异无统计学意义(P>0.05)。
3 讨论
关节软骨是一种透明、特异化的结缔组织,具有增加关节活动一致性、缓解关节面摩擦以及保护软骨下骨等作用,其形态与功能主要依靠自身分子结构,由细胞外基质分泌形成的多种生长因子、抑制因子、基质金属蛋白酶以及细胞因子等共同维持[3]。当关节软骨发生意外损伤后,可导致上述营养物质的代谢平衡被打乱,诱发创伤性关节炎等关节病症。由于关节软骨自身缺乏营养血管,故其自身修复能力较差,这就决定了其损伤后预后较差的特点[4]。因此,对于关节软骨损伤尤其是大面积(>4 cm2)软骨损伤的治疗仍是骨科临床亟待解决的难题。目前,临床治疗关节软骨损伤的方法主要有保守疗法(体疗、注射玻璃质酸钠、应用非甾体抗炎药物等)、外科手术疗法(关节镜下清理术、MF)与生物学疗法(AOG、自体骨膜移植术、异体软骨细胞移植术)等,但目前尚缺乏一种疗效满意的治疗方法[2]。在当前无确切报道证实有成熟、疗效显著的方法治疗大面积软骨损伤前,选择当前最有效的软骨损伤修复手段进行比较分析,对于临床治疗决策具有警示作用。
MF是一种微创性手术,可在关节镜下对关节内软骨病变进行准确观察和微创切开治疗,能够保留软骨下板的结构完整性,且穿孔深度的可控性较好,可预防手术损害关节的力学支撑,且无供区患病,术后并发症较少,近期疗效显著,在临床中应用广泛[5]。MF的典型适应证为小面积软骨损伤(<2 cm2)、软骨损伤程度为Ⅲ~Ⅳ级且不合并软骨下骨缺损者。但MF主要是对纤维软骨进行修复处理,术后其生物性能以及机械性能均远不及透明软骨,故远期疗效多不理想[6]。AOG主要是在损伤局部钻孔进行马赛克样图案或者圆形孔隙,并经自身非负重区域钻取透明软骨进行缺损区域填充,能够一期重建软骨下骨支撑,修复软骨面的平整性,无需内固定物即可获得关节稳定性,最终实现修复局部损伤、重建损伤区域软骨生物性能、机械性能以及化学性能等效果[7]。由于供体保留了松质骨、软骨下骨以及软骨在内,故能够维持软骨与软骨下骨质之间的紧密贴合以及软骨组织的完整性,且自体软骨移植无免疫排斥反应等缺点,移植后能够保留软骨细胞成活与生长,重建关节结构与功能[8]。该技术主要用于发育障碍以及严重创伤等诱发的软骨缺损,临床应用有20余年经验。国外研究表明,其对于剥脱性骨软骨炎等对软骨下骨有影响的疾病均具有良好的疗效[9]。因AOG允许更换整个受损的软骨单位,即实现软骨下骨与关节软骨之间的交换,从而最大限度地降低软骨下骨损伤对于关节功能所致影响。近年来,随着医疗技术的不断发展以及其他治疗方法应用限制等缺陷的日益突出,AOG的应用范围也日益拓展,在老年患者以及骨软骨巨大缺损中也得以应用且经临床实践证实了其有效性与优越性[10]。
既往观点认为,MF与AOG治疗中小软骨损伤(<4 cm2)的疗效优于大面积软骨损伤(>4 cm2),但也有研究表明,软骨损伤面积并非影响临床预后的唯一因素,在精确、娴熟操作的情况下,对于大面积软骨缺损应用上述方法治疗也可获得较好的疗效[11]。刘利兵等[12]系统研究表明,关节软骨缺损在关节清理术后应用AOG治疗的疗效优于MF,且AOG术后移植部位大体状况观察、免疫组化检查以及组织学观察均证实其中远期康复质量较好。本研究中,两组大面积软骨损伤患者均获得手术治疗成功,且术后随访6个月,AOG组的HSS评分显著高于MF组,随访12个月,两组的HSS评分均出现一定的回降,但AOG组仍显著高于MF组,且综合疗效评价显示,AOG组的总有效率高达91.25%,明显高于MF组的80.65%,这与杨健等[13]报道基本一致。由此可见,对于大面积软骨损伤的治疗,AOG相较于MF更具优势,近、中期疗效更为显著。术后两组均未见明显并发症,且AOG组均未见移植物脱落、移位以及免疫排斥反应等,安全性较好。Grande等[14]认为,软骨损伤区域再生软骨面组织成分是影响临床预后的关键性因素,MF术后再生组织主要为纤维软骨,在生物机械学性能方面远远差于关节软骨,而AOG则可弥补该缺陷。关节滑液中PG是临床评价关节软骨代谢状态的一种敏感性、特异性指标,对于关节软骨早期病变的临床诊断、预后评估及疗效评价均具有重要价值[15]。本研究中,两组术后PG水平均得以显著降低,而AOG组的降低幅度相较于MF组更为明显,表明AOG术后关节软骨修复及代谢状态恢复效果更好,进一步证实AOG的疗效优于MF。
综上所述,AOG治疗大面积软骨损伤相较于MF能够更好地缓解患者的临床症状、促进关节软骨修复、改善关节软骨代谢状态以及关节功能,有望获得更好的远期效果。但本研究的随访时间较短,且属于回顾性研究,缺乏前瞻性对照分析,远期疗效尚有待进一步大样本、随机、长程随访研究。由于两种术式均具有其自身局限性加之软骨损伤病情的复杂性,两种术式均难以实现根本治愈效果,但相信随着疾病病理生理研究以及软骨组织工程研究的不断深入,AOG将成为软骨损伤治疗的理想术式。

