乌帕替尼缓释片治疗中国自身免疫介导炎症性疾病
——特应性皮炎与类风湿关节炎及银屑病关节炎的药物经济学评价
杨 涵 王雅洁 魏 田 王俊锋 赵馨然 刘 君
近年来,我国上市的多适应证药物数量快速增长,多适应证药物由于特定适应证的临床未满足需求、疾病负担,以及联用药物各异,在不同适应证中的价值往往存在一定差异,对其综合价值的评估也是社会关注的热点问题。
本研究聚焦多适应证的代表药物,重点探讨治疗自身免疫介导炎症性疾病的新款小分子靶向药物乌帕替尼缓释片(以下简称“乌帕替尼”)在不同疾病领域的价值。乌帕替尼是中国首个获批治疗多种疾病的新一代高选择性JAK抑制剂,2022年2月乌帕替尼的第一个适应证在中国获批上市,同年共有3个适应证通过谈判纳入国家基本医保药品目录,包括用于治疗12岁及以上难治性、中重度特应性皮炎(atopic dermatitis, AD)、成人中重度活动性类风湿关节炎(rheumatoid arthritis, RA)和成人活动性银屑病关节炎(psoriatic arthritis, PsA),提高了多种免疫介导炎症性疾病患者的可负担性,尤其对于共病患者在减少用药种类的同时,可保障治疗效果和减轻经济负担。
结合AD、RA和PsA目前的临床治疗药物来看,截至2023年10月,国家基本医保药品目录内除了乌帕替尼外,针对AD适应证的靶向药物仅有度普利尤单抗与阿布昔替尼(医保仅限成人患者),其中阿布昔替尼与乌帕替尼同年准入医保,度普利尤单抗于2020年在中国上市并准入医保,属于医保目录准入时间最长、临床使用最广泛的药品;目录内治疗RA的药物较多,临床常以阿达木单抗作为金标准;而对于PsA,目录内获批该适应证的药物极少,临床目前主要采用改善病情的抗风湿药物(disease-modifying anti-rheumatic drugs, DMARDs)或治疗银屑病相关药物。
乌帕替尼作为多适应证药物,其不同适应证的经济学价值尚不明确。本研究旨在从卫生体系角度搭建经济学分析模型,采用中国本土费用信息,评估乌帕替尼在AD、RA和PsA上相对于医保目录内临床常用其他治疗药品的经济性,旨在为临床用药选择提供经济学参考依据。
1 资料与方法
1.1 目标人群和治疗方案
本研究的目标人群为乌帕替尼在中国获批且已于2022年纳入国家医保药品目录的适应证人群,包括:1)对其他系统治疗(如激素或生物制剂)应答不佳或不适宜上述治疗的成人和12岁及以上青少年的难治性、中重度AD患者;2)对一种或多种肿瘤坏死因子(tumor necrosis factor, TNF)抑制剂应答不佳或不耐受的中重度活动性成人RA患者;3)对一种或多种DMARDs疗效不佳或不耐受的活动性成人PsA患者。
对照组根据不同的疾病领域,分别选择临床最常用、适应证人群相同、疗效对比数据可获得的医保目录内治疗方案:1)AD中为临床使用最广泛、上市和医保准入时间最早、适应证人群相同且疗效对比证据更充分的度普利尤单抗(皮下注射给药,初始600 mg,继以每两周一次给予300 mg);2)RA中为临床使用最广泛的阿达木单抗(皮下注射给药,每两周一次给予40 mg)联用传统合成改善病情的抗风湿药(conventional synthetic DMARDs, csDMARDs);3)PsA中为临床应用较多的阿达木单抗(按银屑病治疗方案皮下注射给药,初始80 mg,继以每两周一次给予40 mg)。
乌帕替尼的使用也根据说明书和临床实际用药情况进行设定:1)AD与PsA中为乌帕替尼15 mg/次,1次/d;2)RA中为乌帕替尼15 mg/次,1次/d联用csDMARDs。
1.2 研究设计与模型结构
本研究根据临床治疗路径和疾病转归,并参考既往文献[1-6]中的经济学模型结构,通过分别搭建混合决策树-马尔可夫模型,模拟至我国人群预期寿命78岁[7],从卫生体系角度对3个适应证患者的长期成本-效用进行评估。
本研究搭建的模型结构均进行了本土化验证,根据临床专家深度调研,临床实际用药中会在短期(如12或16周)评估患者应答情况,此阶段对应本研究的决策树模型阶段;若患者用一段时间药后产生应答,则进行长期维持治疗;若应答不佳,则会停药更换其他治疗方案,如最佳支持治疗(best supportive care, BSC),即对应本研究的马尔可夫模型阶段。
对于AD患者,考虑到相关疗效数据比较充足,为更好地利用已有数据充分体现不同治疗方案的效果和差异,设立了两个决策树评估节点,分别在第16周与第52周(图1)。通过疗效指标湿疹面积和严重程度指数(eczema area and severity index, EASI)是否达到75%、90%,来说明患者对于治疗方案应答的效果,第16周为乌帕替尼与度普利尤单抗在多项国际多中心Ⅲ期临床试验中主要临床疗效终点的共同观察时间点,第52周是判断患者持续应答的观察时间点[8-9]。
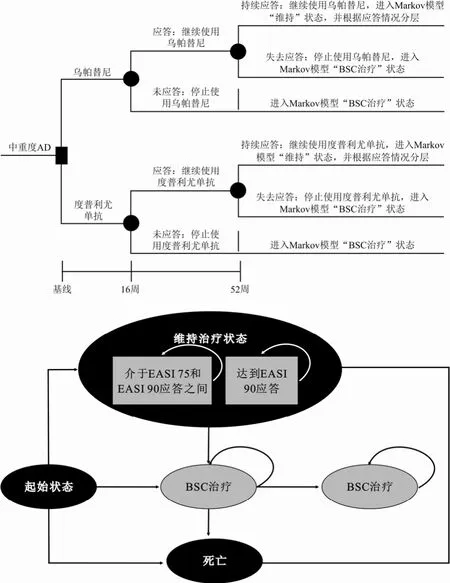
图1 乌帕替尼治疗难治性、中重度AD患者的模型结构
对于RA患者,根据乌帕替尼的临床试验结果,评估其第12周时的ACR20、ACR50、ACR70,来说明患者对于治疗方案应答的效果,第12周为乌帕替尼关键Ⅲ期临床试验主要疗效指标的观察终点[10](图2)。
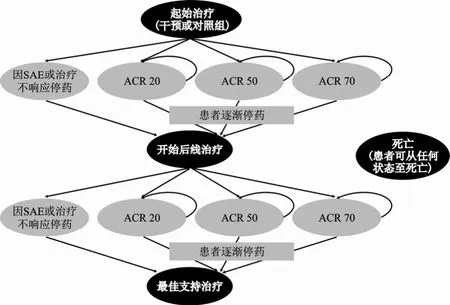
图2 乌帕替尼治疗中重度活动性RA患者的模型结构
对于PsA患者也根据乌帕替尼的关键临床试验中的主要研究终点,在第12周通过疗效指标ACR20来评估患者对于治疗方案是否应答(图3)[11]。
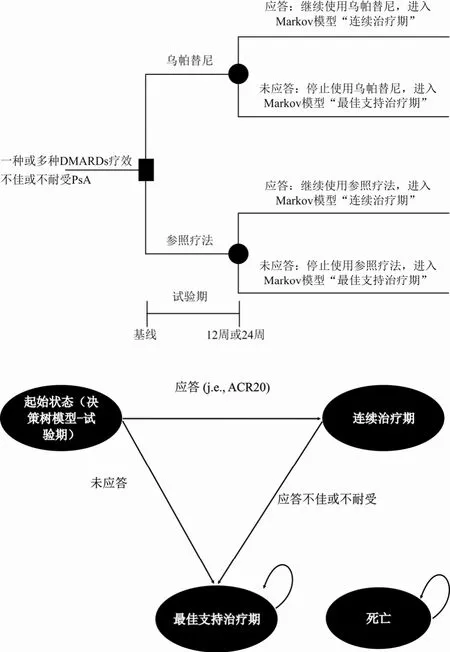
图3 乌帕替尼治疗活动性PsA患者的模型结构
1.3 疗效数据
经过文献检索,对于决策树部分涉及的疗效数据,采用最新且证据等级较高的参考来源中的数据,具体数据见表1。因AD疾病领域中缺乏乌帕替尼15 mg与度普利尤单抗300 mg头对头的研究,本研究使用的临床应答率来源于2022年公开发表的最新网状Meta分析结果[8];RA和PsA疾病领域则采用乌帕替尼对比阿达木单抗的两项大型国际多中心、随机、双盲、头对头的临床研究(RA:SELECTCOMPARE试验[10],PsA:SELECT-PsA 1试验[11])。
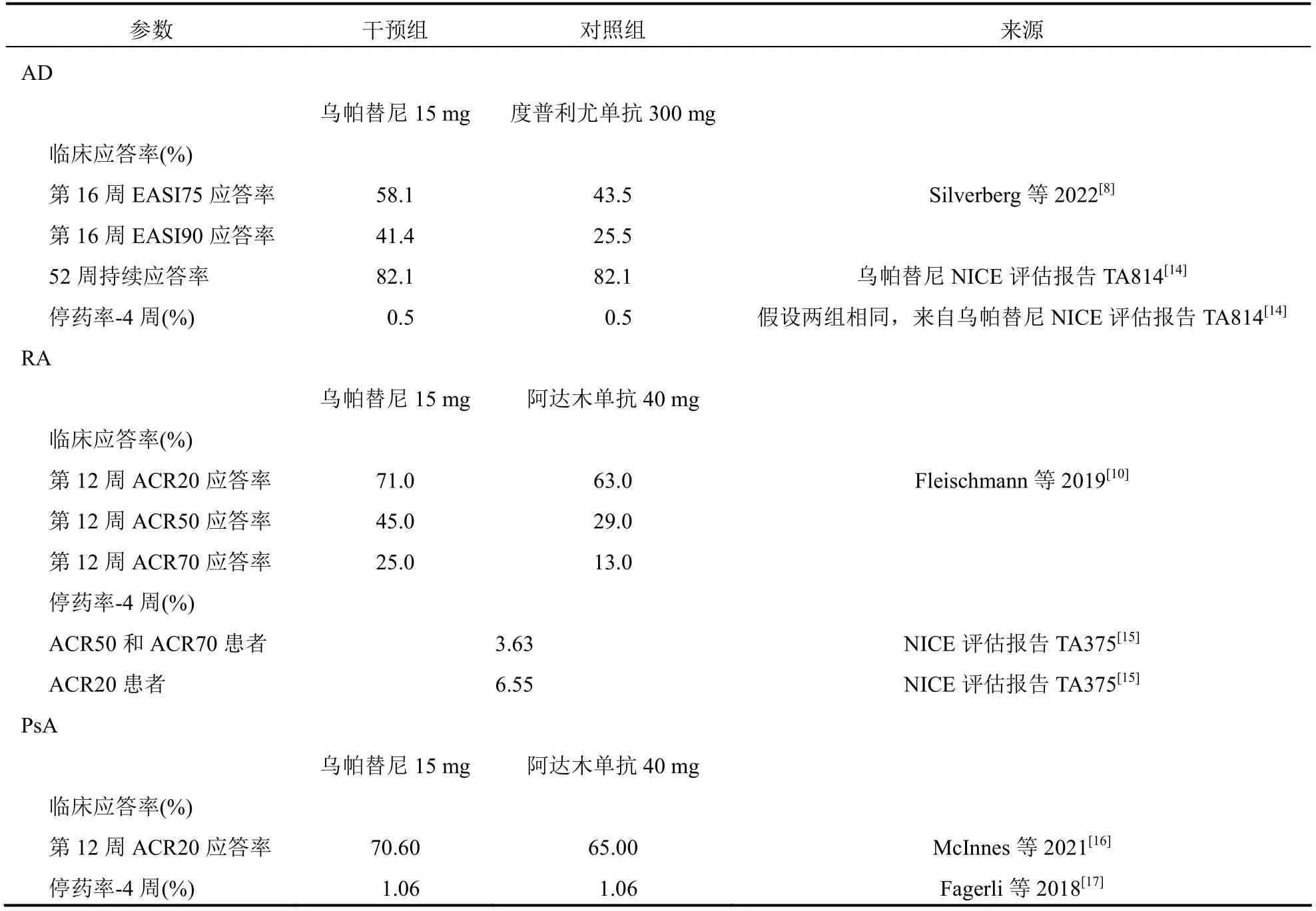
表1 疗效参数
马尔可夫部分以停药率进行转归,停药率为综合性指标,反映患者治疗无效、不耐受等多种原因下导致的中止治疗,停药率数据来源于干预组与对照组的相关研究,并按照马尔可夫模型的运行周期折算为4周,具体数据见表1。
本研究还纳入了不良反应,综合考虑了临床中发生率较高且重点关注的事件,选取标准为临床研究中任意一组发生率≥1%的事件[10,12]。
1.4 成本数据
本研究采用卫生服务体系视角,该视角下的成本仅包括直接医疗成本,具体的成本及其来源为:药品费用中乌帕替尼和度普利尤单抗的价格为截至2023年6月最新最低挂网价;阿达木单抗分原研药和仿制药价格,综合价格根据市场加权平均价格进行计算,数据来源于IQVIA药品销售数据库;给药费用,门诊、检查检验等医疗服务费用均来自公开信息,其中医疗资源(门诊、检查检验等)成本根据临床专家调研所得的医疗资源利用频次×单位费用进行计算;门诊、检查检验等医疗服务利用频率以及不良反应治疗费用来自文献和临床专家访谈。见表2。

表2 成本参数
1.5 健康效用值
本研究中的健康效用值来自乌帕替尼的临床试验数据和已公开发表的文献及报告。见表3。除不同疾病健康状态下的健康效用值考量外,同时因药物治疗产生的不良反应会使患者健康效用值降低,注射方式带来的疼痛以及输注时间的长短也会导致患者健康效用值降低,本研究也将相关健康效用值降低均纳入了分析。考虑到研究时限较长,结合《中国药物经济学指南(2020)》[13]推荐意见,本研究对未来成本和效果均进行5%的贴现。
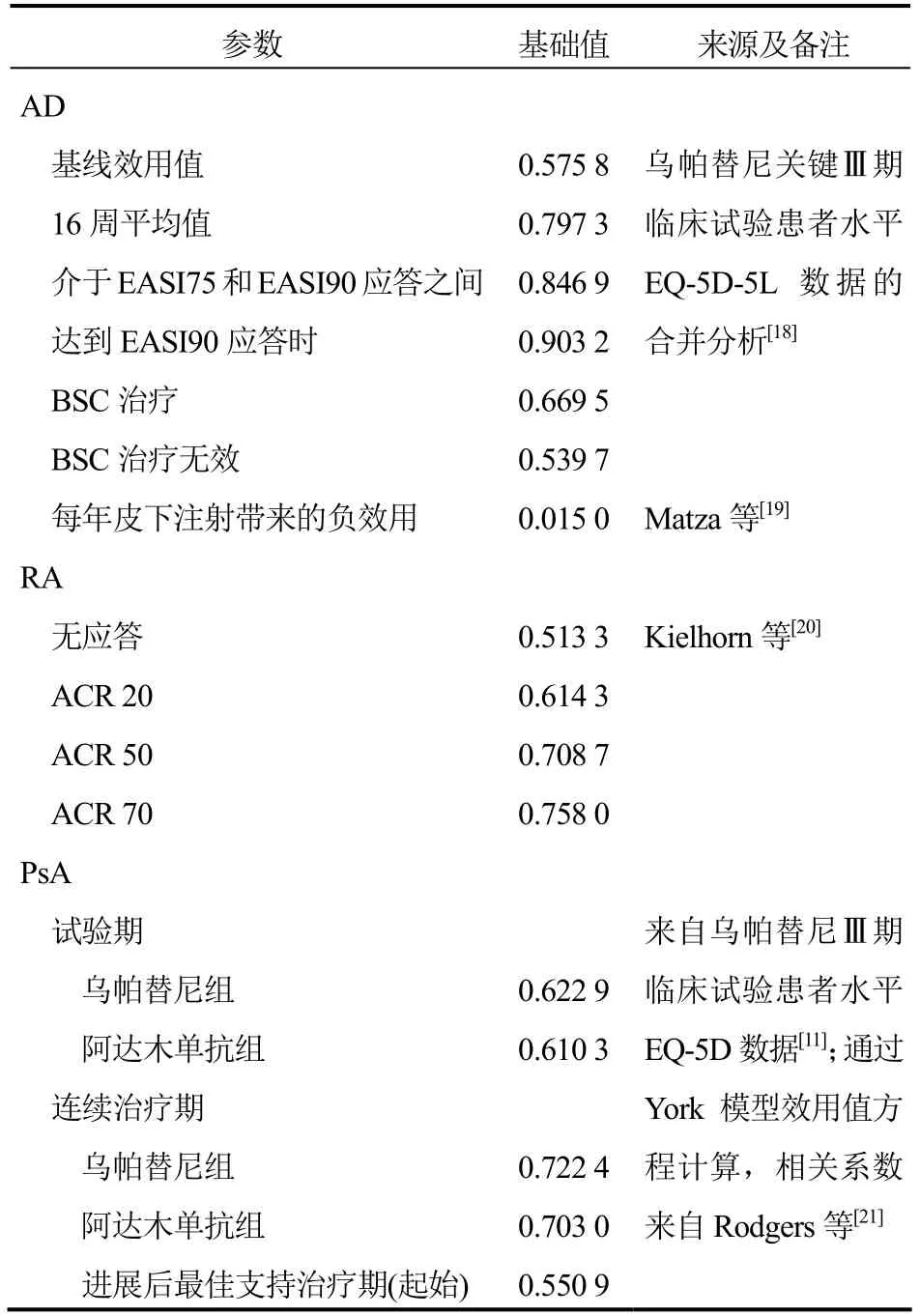
表3 健康效用值参数
1.6 分析方法
本研究运用Excel建立决策树-马尔可夫模型,使用成本-效用分析计算增量成本-效果比,除基础分析外,使用单因素敏感性分析和概率敏感性分析验证结果的稳健性。单因素敏感性分析纳入了疗效、效用和成本数据等多个参数,临床疗效、健康效用值、费用等参数的变化范围一般为基础分析中相关参数置信区间上下限值或基础值加减标准差,如无则采用基础值的±10/20%,且高值不能超过100%,贴现率设定为0%~8%。概率敏感性分析中,设定疗效和效用参数服从Beta分布,成本参数服从Gamma分布。蒙特卡洛模拟运行1 000次,结果以增量成本-效果比散点图表示。
2 结果
2.1 基础分析结果
模型结果显示,以乌帕替尼截至2023年6月最新最低挂网价格来看,在卫生体系视角下模拟中国人群预期寿命,乌帕替尼在AD、RA和PsA适应证上均为更节约成本且增加健康获益的绝对优势方案(表4),尤其在AD适应证上的费用节约更多,QALYs获益更大。
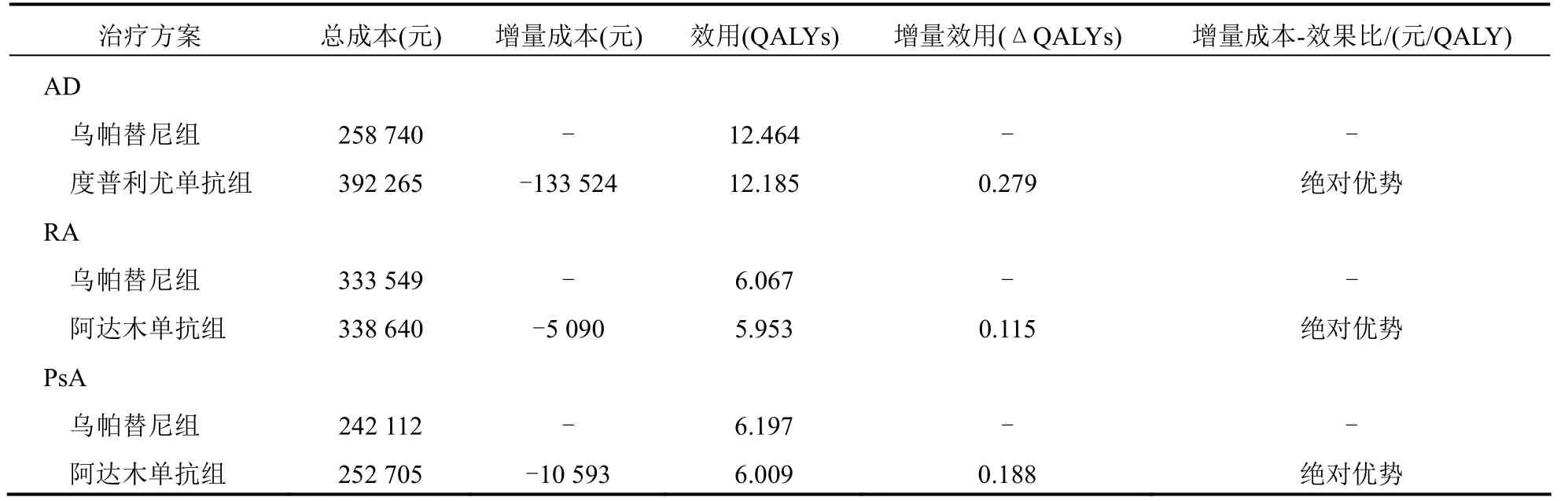
表4 基础分析结果
其中,成本节约得益于乌帕替尼年治疗费用低、口服剂型无给药费用、疗效具有优势能减少其他联用药物费用等(如背景治疗药物);在完整模拟周期中,AD适应证中,药品费用成本节约132 895元,占总体节约成本的99%,给药费用节约1 074元;RA适应证中,药品费用成本节约2 913元,占总体节约成本近60%,其他联用药物及给药费用共计节约1 065元;PsA适应证中,药品费用成本节约9 420元,占总体节约成本的近90%。
2.2 敏感性分析结果
单因素敏感性分析结果显示,在AD适应证中,无论任何参数变化,乌帕替尼组均为绝对优势方案(图4);在RA适应证中,关键参数变化后,ICER结果均小于中国0.8倍人均GDP(图5);在PsA适应证中,除疗效参数ACR20对结果的影响较大外,其他参数变化结果均小于0.8倍人均GDP(图6);因此,在2022年中国1倍人均GDP阈值下(85 698元),乌帕替尼仍然是更具有成本-效果优势的方案,结果具有稳健性。
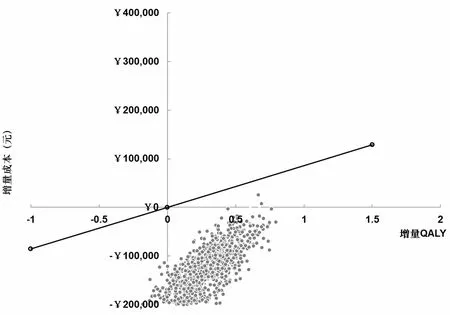
图4 AD的增量成本-效果散点图(乌帕替尼组vs.度普利尤单抗组)
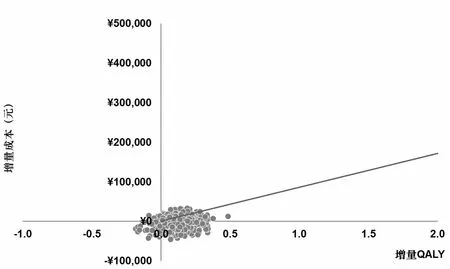
图5 RA的增量成本-效果散点图(乌帕替尼组vs.阿达木单抗组)
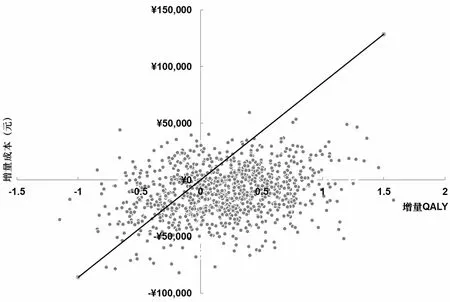
图6 PsA的增量成本-效果散点图(乌帕替尼组vs.阿达木单抗组)
概率敏感性分析结果显示,在1倍人均GDP阈值下,相较于度普利尤单抗组,乌帕替尼组治疗AD患者具有经济性的概率为100%;相较于阿达木单抗组,乌帕替尼组治疗RA患者具有经济性的概率为82.0%,治疗PsA患者具有经济性的概率为75.7%。
3 讨论
本研究通过构建决策树-马尔科夫模型,从卫生体系角度出发,对中国患者人群使用乌帕替尼在多适应证中的经济性进行了研究。结果表明,相比临床常用且在医保目录内的其他代表性治疗药物,乌帕替尼虽在不同适应证中经济性价值略有差异,但总体来看仍是目前国家医保目录内治疗难治性、中重度12岁及以上AD患者、中重度活动性成人RA患者、活动性成人PsA患者,经济性更佳的治疗选择,均为成本更低,效果较好的优势方案,能够节约药品费用、给药费用及联用药物的费用等,同时敏感性分析结果也进一步验证了基础分析结果的稳健性。本研究进行分析的参照药品基于中国药物经济学指南推荐的原则选择,均为较早准入国家医保药品目录,且各疾病领域临床使用最广泛的产品。此外,本研究也将乌帕替尼与2022版医保目录内其他类似作用机制的JAK抑制剂进行了对比分析,因篇幅有限在此不做赘述,以下仅简单阐述已有的疗效证据和药品费用。基于现有疗效的间接比较证据,乌帕替尼与其他JAK抑制剂相比也是疗效更优的方案。在AD领域的一项最新荟萃分析显示,乌帕替尼的说明书推荐剂量和加量使用在12周及16周的主要临床终点指标(如EASI75与EASI90等)均优于阿布昔替尼对应的说明书推荐剂量和加量使用[22],且药品年治疗费用比阿布昔替尼更少。在RA领域一项荟萃分析显示,相较托法替布与巴瑞替尼,乌帕替尼治疗12周ACR50反应率最高,临床缓解率最高,治疗24周也具有一致的优势[23]。在安全性方面,乌帕替尼在AD、RA和PsA领域共开展了十几项Ⅲ期临床试验,总暴露人数近一万人,长达6.5年的安全性研究中均未观察到临床试验以外的安全风险[24],作为获批未成年适应证的高选择性抑制剂,相较于JAK抑制剂托法替布带来的心血管疾病、死亡、恶性肿瘤等风险,多项Ⅲ期临床试验[8,18,25]并未观察到与托法替布类似的因用药导致的风险增加,2020年欧洲ETFAD/EADV湿疹特别工作组发布的指南中也指出高选择性JAK抑制剂的安全性更优。
作为多适应证准入医保的药物,乌帕替尼具备可以治疗“共病”的特点,同时也得益于药品年费用低、口服给药避免了注射部位不良反应、无给药费用等在3个疾病领域均可节约相关医保基金。另外,乌帕替尼在中国已获批的5项自身免疫介导炎症性疾病相关适应证,也分别被相关疾病领域的国际指南推荐用于临床[26-29],并已在数10个国家或地区纳入医保报销范围。通过我国国家医保谈判后极具经济性,截至2023年8月,乌帕替尼在中国已获批5个适应证,医保范围覆盖皮肤、风湿领域的3个适应证,胃肠道领域新获批的两个适应证(中重度活动性溃疡性结肠炎及中重度活动性克罗恩病)虽暂未进入医保,但在这两个新适应证上乌帕替尼的年费用也明显低于目前医保目录内已有的同适应证药物费用。未来若新适应证进一步获批并成功纳入医保报销范围将会惠及更多的患者。

