早期预警评分联合SBAR沟通模式在高危新生儿中的应用*
赵丽,印娟,贾贝贝,黄永梅,杭美芳,董丽敏
(江苏省无锡市妇幼保健院,江苏无锡,214002)
新生儿群体生理功能不成熟,病情变化快且不易发觉,不同年资护士对病情的观察和判断差异较大,如果发现和处理不及时,可能会导致新生儿错过最佳干预时机而致不良结局[1],因此需要客观准确的工具辅助护士及早发现病情变化并积极干预。改良早期预警评分(modified early warning score,MEWS)是国际上较为公认的早期预警评分方法,其评价指标简便易行,适合临床推广使用[2]。但预警并不是病情观察的终点,是将病情变化有效传递给医生,并触发相应的处理措施,才是有效的病情观察。临床工作中医生和护士关注点略有不同,因而表达侧重点也会不同,仅使用该评分难以把信息有效地传递给医生[3],使用时有必要同时对沟通方式进行改进,才能发挥MEWS 评分的作用。SBAR[现状(situation)、背景(background)、评估(assessment)、建议(recommendation)]模式是世界卫生组织推荐的沟通工具[4],这种交流的目的是为医务人员之间提供准确的信息并能够有效传递,在国内已逐渐应用于临床床旁交接、患者转运交接、医护间病情汇报等工作中[5]。而MEWS 联合SBAR 沟通模式的效果也在重症胰腺炎患者[6]、呼吸系统疾病患者[7]、重症监护室患者[8]、外科手术患者[9]、骨科手术[10]群体中得到验证,然而在高危新生儿中尚无对该联合模式应用的研究。由于疾病特征的不同,本研究旨在探索早期MEWS 联合SBAR 模式在高危新生儿预警中的应用效果,为优化新生儿病情观察和高危状况管理提供参考依据。
1 对象与方法
1.1 研究对象
采用前-后对照研究方法,选取2022 年8 月至9 月入住本院新生儿科病房的高危新生儿作为研究对象。以8 月入院的高危新生儿为对照组,9 月入院的高危新生儿作为试验组,每组分别纳入135 例患儿。纳入标准:①入住新生儿科病房的高危新生儿;②孕周>35w。排除标准:①因呼吸、心脏骤停入院者;②入院前接受过心脏复苏治疗者;③进行呼吸机辅助通气者。本研究经伦理委员会审查批准(批准号:2022SL019)。患儿家属均知情同意,签署知情同意书。
1.2 方法
1.2.1 对照组 对照组按照常规护理方法[11]进行病情观察:患儿收住入新生儿科后,护士常规进行生命体征评估之后按照高危患儿常规护理进行病情观察,遵医嘱进行治疗护理。
1.2.2 试验组 试验组在对照组基础上,护士采用MEWS进行病情评估,发现异常情况,按照SBAR 模式迅速将相关信息及时传达给值班医生,并根据医嘱进行治疗护理。
1.2.2.1 成立研究小组 研究小组成员8名,包括科护士长1名,病区护士长1名,新生儿科主治医生1名,护理组长1名,责任护士4名。其中科护士长负责方案设计、指导;病区护士长负责数据统计分析及研究过程质量控制;护理责任组长负责检索文献;责任护士及新生儿科医师负责项目实施。
1.2.2.2 引入新生儿早期预警评分表 新生儿早期预警评分表由英国ROLAN等[12]于2010年开发,用于识别新生儿疾病的恶化风险。2021年冯小芳等[2]对其进行了改良,改良后的量表包括体温、心率、呼吸、吸气性三凹征、血氧饱和度、意识、末梢血糖和毛细血管充盈时间,共8项观察指标,每个指标0~3分赋值,总分0~23分,分值越高代表病情越危重。该量表的Cronbachα系数为0.865,ROC曲线下面积为0.878,灵敏度和特异度分别为 89.2%、80.7%。
1.2.2.3 制定新生儿科SBAR沟通表 本研究小组组织医护人员共同讨论,结合新生儿科病房特点,构建适合本科室的SBAR沟通模板,见表1。SBAR 沟通模式是一种标准化的沟通模式[13],分别显示目前基本情况,主要诊断背景情况,评估患者的现状,应该如何去解决问题的沟通程序[14]。具体应用例如:S:X床患儿XXX,足月小样儿入院,呼吸频率65次/min,触发评分预警;B:过去16min内患儿呼吸频率在60~70次/min,无吸气性三凹征,血氧饱和度98%;A:当前患儿还存在听诊湿啰音,皮肤稍偏白等情况;R:建议行胸片检查,动脉血气分析,转入NICU。

表1 新生儿科SBAR沟通表
1.2.2.4 培训与监督 由研究小组设计培训课程。病区护士长通过集中授课、特殊案例情景展现、现场操作等方式对MEWS评分方法进行培训,讲解评分表的使用目的、方法、注意事项等,合格后方可执行该项工作。SBAR沟通方法则通过视频微课上传至科室护理业务学习微信群,让所有护士均能正确掌握SBAR沟通方法。护士长每日抽查早期预警系统与SBAR沟通模式临床使用情况及效果,及时进行记录和反馈,不断完善。
1.2.2.5 应用MEWS联合SBAR沟通模式 高危患儿入院后1h内,责任护士进行早期预警评分,计算合计得分0分时,每日评分1次;MEWS评分≥1分时,报告医生,每8h评分1次;MEWS评分≥2分,按照SBAR沟通要点告知医生患儿情况,建议转入NICU救治,护士在患儿床头做好预警标志,提醒各班护士关注患儿病情。患儿发生1次预警事件并进行了报告和处理即计为结局出现,完善相关记录并结束本研究观察。
1.3 评价指标
将患儿病情变化到医生处理的过程分为预警和报告及处理两个阶段,患儿预警与报告及处理阶段图见图1。MEWS 评分主要是在预警阶段应用,SBAR 沟通模式主要是在报告处理阶段应用。在预警阶段可能出现3 种情况:医生发现、护士通过经验观察发现(对照组)和护士通过MEWS 评分发现(试验组),其中后两者属于护士预警事件。报告及处理阶段可能出现3 种报告方式,即医生发现处理、护士经验发现报告处理(对照组)和护士根据MEWS 发现SBAR 模式报告处理(试验组)。
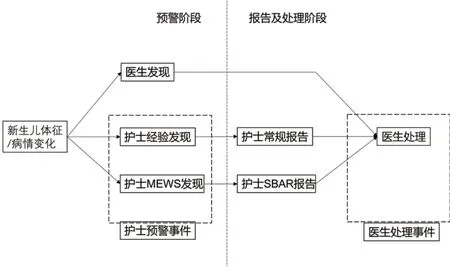
图1 患儿预警与报告及处理阶段图
1.3.1 预警事件发生情况 本研究在预警阶段设置的评价指标为预警事件的发生率,以及护士预警事件在所有预警事件中的占比。公式如下:预警事件发生率=预警事件数/本组患儿总数×100%;护士预警事件占比=护士预警事件数/本组全部预警事件数×100%;医生处理事件占比=医生开具医嘱处理的预警事件/本组全部预警事件数×100%。其中护士预警事件,在对照组包括护士经验观察发现的预警事件,试验组是指护士通过MEWS评分发现的预警事件。本组全部预警事件包括医生发现的预警事件和护士发现的预警事件。
1.3.2 预警事件与处理事件的一致率 在研究结束时,所有患儿会出现两个观察结局:即是否出现护士预警事件以及是否出现医生处理事件。本研究在报告和处理阶段设置的评价指标为护士预警事件与医生处理事件的一致率。
1.3.3 医生对护士工作的满意率 结合本科室特点自行设计《医生对护理工作满意度调查问卷》,包括专科知识、抢救应急能力、掌握病情情况、病情观察、医护配合、工作主动性、沟通能力、心理素质8个条目,每个条目评为满意、基本满意与不满意,以“满意”统计满意率,公式为:满意率=评价为满意的人数/评价总人数×100%。
1.4 资料收集与质量控制
每日由责任护士对新入院的符合纳入标准的患儿进行初始评估,通过查阅病历和体格检查获取患儿一般资料和疾病相关资料,并填写病例报告表。责任护士将观察及处理记入护理记录,如出现异常情况,报告和处理后及时记录患儿预警事件原因与预警事件发生情况。在每组患儿全部完成数据收集后分别向科室20 名医生发放问卷,了解医生对护士的满意度情况。
1.5 统计学方法
数据采用SPSS 20.0 软件进行统计学分析。计数资料采用例数、百分比表示,组间比较采用χ2检验;计量资料符合正态分布采用表示,组间比较采用两独立样本t检验。护士预警事件与医生处理事件发生一致率计算Kappa 值。医生对护士满意率检验采用皮尔森χ2检验。以P<0.05 为差异具有统计学意义。
2 结果
2.1 两组高危新生儿一般资料比较
两组高危新生儿均完成研究。两组高危新生儿一般资料比较见表2。由表2 可见,两组高危新生儿一般资料比较,差异无统计学意义(均P>0.05),具有可比性。
表2 两组高危新生儿一般资料比较(n/%;分,±S)

表2 两组高危新生儿一般资料比较(n/%;分,±S)
项目对照组(n=135) 试验组(n=135) χ2/tP性别男79(58.5)69(51.1)χ2=1.495 0.221女56(41.5)66(48.9)体重(g)3245.7±544.0(1450.0~4620.0)3198.8±573.1(1820.0~4710.0)t=0.689 0.491分娩方式顺产73(54.1)76(56.3)χ2=0.135 0.714剖腹产62(45.9)59(43.7)孕周38.6±1.3(35.0~41.0))38.6±1.3(36.0~41.0)t=0.328 0.744母亲怀孕次数(次)1 58(43.0)65(48.1)χ2=0.770 0.979≥277(57.0)70(51.9)母亲生产次数(次)1 93(68.9)94(69.6)χ2=1.526 0.676≥242(31.1)41(30.4)诊断黄疸61(45.2)55(40.7)肺炎35(26.0)39(28.9)足月小样儿 10(7.4) 9(6.7)感染 9(6.7) 8(6.0)低血糖 7(5.2) 6(4.4)窒息 3(2.2) 7(5.2)上消化道出血χ2=0.397 0.407 4(2.9) 2(1.5)呼吸窘迫 0 5(3.7)其他 6(4.4) 4(2.9)1 min Apgar评分(min)9.69±0.958(3~10)9.69±1.149(3~10)t<0.001 1.000
2.2 两组高危新生儿预警事件发生原因及发现方式比较
两组高危新生儿预警事件发生原因及发现方式比较见表3。由表3 可见,两组高危新生儿预警事件发生原因比较,差异无统计学意义(P>0.05)。对照组高危新生儿发生预警事件66 件(48.9%),试验组高危新生儿发生预警事件68 件(50.4%),两组高危新生儿发生预警事件率比较,差异无统计学意义(χ2=0.059,P=0.808)。对照组63.6%的预警事件由护士发现,干预组92.6%的预警事件由护士发现,两组比较,差异具有统计学意义(P<0.001)。
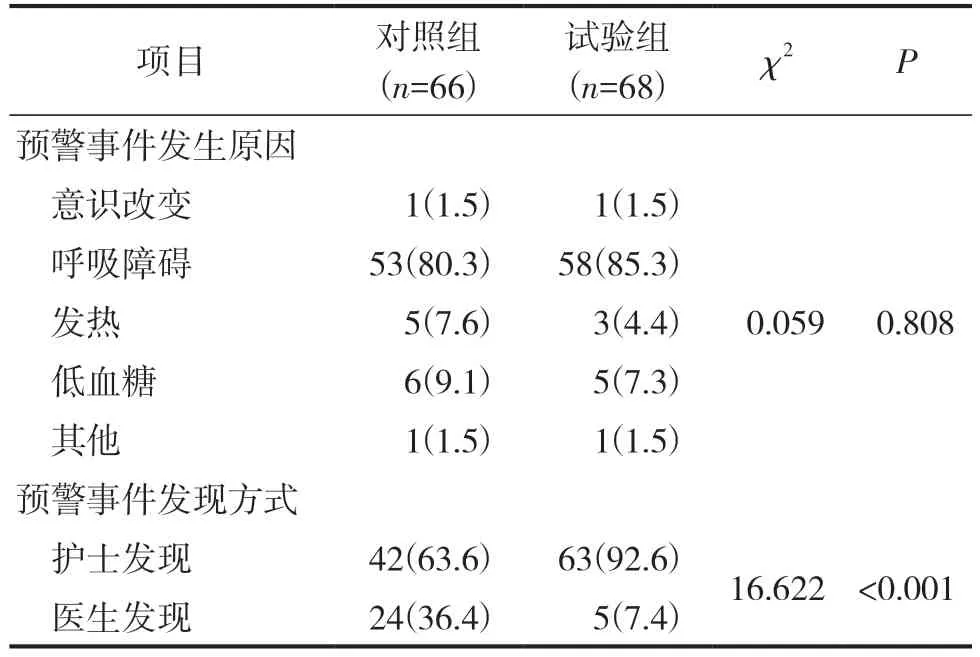
表3 两组预警事件发生原因及发现方式比较(n/%)
2.3 两组护士预警事件与医生处理事件的一致率比较
对照组护士预警事件与医生处理事件一致率为82.2%(111/135),试验组为96.3%(130/135),两组一致率比较,差异具有统计学意义(均P<0.001),两组护士预警事件与医生处理事件的一致率比较见表4。由表4 可见,试验组护士预警事件与处理事件发生的一致性(Kappa 系数=0.926)高于对照组(Kappa系数=0.641)。
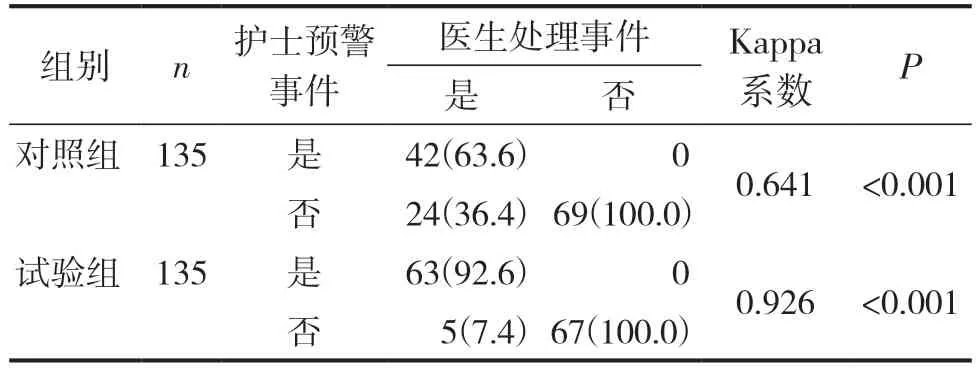
表4 两组护士预警事件与医生处理事件的一致率比较 (n/%)
2.4 两组医生对护士指标满意率比较
两组医生对护士指标满意率比较见表5。由表5可见,对照组各项指标满意率在30.0%~55.0%之间,试验组满意率在80.0%~95.0%之间,两组比较,差异具有统计学意义(均P<0.05),试验组高于对照组。
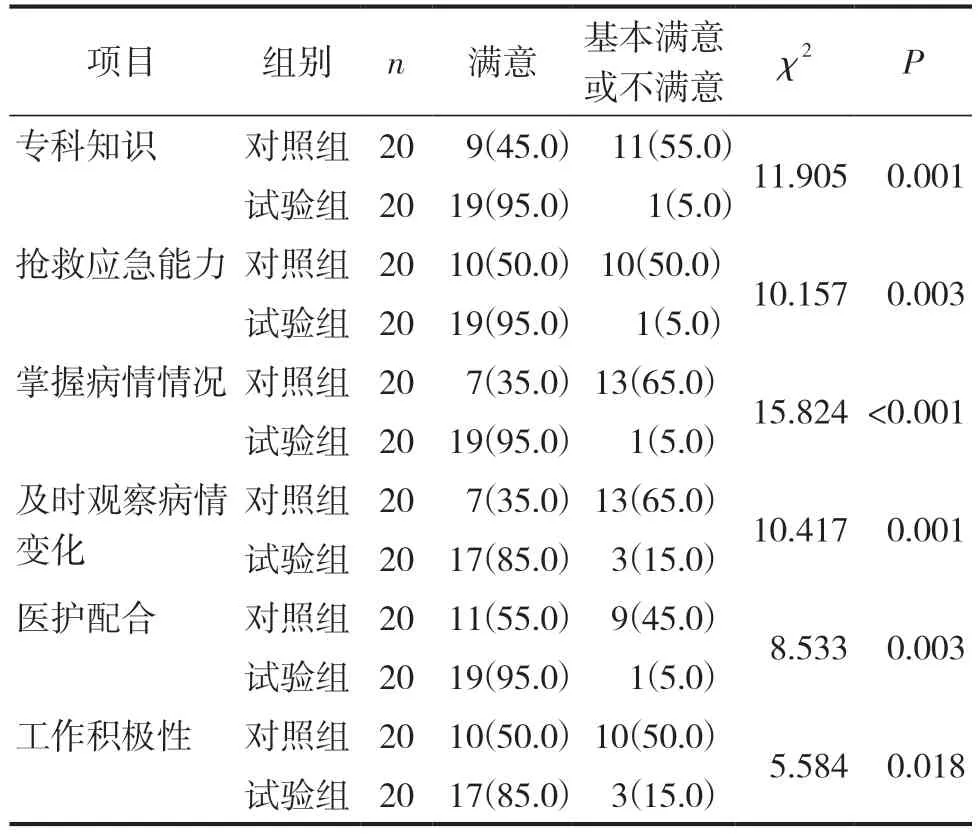
表5 医生对两组护士指标满意率比较(n/%)
3 讨论
3.1 在高危新生儿中应用MEWS联合SBAR沟通模式有助于护士早期发现预警事件
密切观察新生儿病情变化,及时采取积极干预措施对降低新生儿死亡率具有重要意义。本研究结果显示,试验组由护士发现预警事件率高于对照组(P<0.001)。提示相比护士主观观察,应用MEWS 能够更敏感地发现病情变化,与梁月嫦[15]在高危新生儿病情变化的的结果相似。新生儿由于其无法表达,更依赖于护士的观察和判断,特别是对于低年资和经验不足的护士来说,在面对患儿的异常生理参数值,常常对自己的观察和判断表现出“怀疑”“等待”“不自信”等行为,甚至在汇报上级护士或医生时出现犹豫的情况,继而可能延迟患儿病情的判断和处理,以致患儿病情误判或延误[16]。MEWS 内容简单,无须应用特殊设备且操作简便,其各项指标均为客观评分,是经过临床验证的预警工具,使护士在主观观察的基础上有了客观依据,确保了预警事件处理的准确性。特别有助于增强年轻护士自信心和独立性,以及能对新生儿病情的变化及早做出判断[17]。
3.2 在高危新生儿中应用MEWS联合SBAR沟通模式能有助于医生对预警事件及早处理
在以往的医护沟通模式中,护士作为单方面的信息获取者及传递者,存在个人经验、知识以及表达能力的局限性。而SBAR 沟通模式从现况、背景、评估和建议4 个方面,为护士沟通提供了科学的结构化沟通框架,让护士在发起沟通之前,将沟通的逻辑梳理清楚,高效向医生传递信息。本研究结果显示,试验组护士预警事件与医生处理事件的一致率高于对照组(96.3%vs82.2%),提示通过该模式联合使用,更多的预警事件被医生接受并予以处理。研究显示[18-19],MEWS 与SBAR 联合运用提升护士临床思维,其使护士更有把握且有效地与医生沟通病情,也使医生对护士汇报的预警事件及时处理。
3.3 在高危新生儿中应用MEWS联合SBAR沟通模式有助于提高医生对护士工作的满意度
本研究显示,试验组医生对护士在掌握病情情况、及时观察病情变化、沟通能力、心理素质、医护配合方面满意度均较对照组高(均P<0.01)。护士在处理突发病情变化时,做到有章可循、有条不紊,提高抢救成功率;由于病情评估准确、医护沟通到位,护士干预措施及时,有效确保了医疗护理安全,也充分体现了护士具有较高专业素养与心理素质,与相关研究报道一致[9]。同时,医生可通过与护士的沟通首先了解患儿的情况,对于不是自己所分管的患儿也可以全面快速救治,为能及早采取抢救行动提供了客观依据,护士与医生配合更加协调。另外,医生对护士在工作积极性、专业知识、抢救应急能力满意率方面均高于对照组(均P<0.05),与相关研究结果一致[20]。提示护士在应用早期MEWS 联合SBAR 沟通时,表达有逻辑,有了自己的独立思考,其工作积极性更高;同时护士在此过程也受到锻炼,提升专业技术与知识水平,从而也提高了医生对护士的满意度。
4 结论
新生儿病情变化快且隐匿,需要护士具有更高的观察、沟通和处理能力。一个有明确行动提示的预警及结构化的沟通流程,对早期发现病情变化和及早处理具有重要意义。本研究发现,在高危新生儿中应用早期MEWS 联合SBAR 沟通模式对高危新生儿进行病情观察和沟通,能帮助护士客观准确地发现患儿病情变化,并通过结构化的沟通高效地向医生传递信息,实践过程可综合提升护士专业能力,从而也提高医生对护士的工作满意度。本研究的不足之处仅在一个单位的新生儿科应用,今后在应用过程还需进一步完善,并向基层单位推广运用。

