弥散张量成像技术联合白质纤维束成像技术在脊髓型颈椎病中的诊断价值研究*
谢思民,樊 淋,胡亦劼,唐 可,权正学
(重庆医科大学附属第一医院骨科,重庆 400016)
脊髓型颈椎病(cervical spondylotic myelopathy,CSM)是导致颈脊髓功能障碍的主要原因[1]。脊髓内特定白质纤维束的损伤通常会导致特定的神经功能缺损和症状[2]。临床上,MRI是CSM诊断和治疗策略设计的金标准。常规MRI可以显示压迫因素,包括椎间盘、黄韧带、脊椎骨赘、小关节和后纵韧带骨化,以及脊髓受压程度及脊髓实质T2加权高信号[3]。但使用常规MRI很难评估患者的实际神经损伤,在临床上常见到脊髓受压严重而临床症状轻或脊髓受压轻而临床症状重的患者,这些影像症状与临床表现不符的患者在临床上逐渐增多,因此迫切需要一些新技术来评估这类CSM患者的疾病严重程度[4-5]。
弥散张量成像(diffusion tensor imaging,DTI)技术是近年来在扩散加权成像(diffusion weighted imaging,DWI)技术基础上发展起来的一种描述水分子扩散特性的成像技术[6],其基本原理为采集水分子在三维空间内各个方向上扩散运动所致的信号衰减强度,并精确、定量描述出其空间扩散的三维轨迹[7]。其在活体上通过分子水平评价水分子的扩散情况,探测人脑、脊髓白质纤维束的完整性及方向性,是一种从微观角度研究脑、脊髓等组织的结构和功能变化的无创性成像技术[8]。近年来DTI技术运用于脊髓损伤及功能测定的研究越来越多[9]。白质纤维束成像(diffusion tensor tractography,DTT)技术则是在DTI的基础上,通过图像后处理,重建出直观的脊髓白质纤维束图像,可用于体内可视化纤维束通路[10]。其最开始常用于大脑病变及急性脊髓损伤,近年来临床逐渐将其运用在CSM中,并测量出相应平面的白质纤维束密度(DTT-density)值[11]。DTI常见有许多参数值,如表观弥散系数(apparent diffusion coefficient,ADC)、分数各向异性(fractional anisotropy,FA)、平均弥散系数(average diffusion coefficient,DC-avg)、径向扩散系数(radial diffusivity,RD)和轴向扩散系数(axial diffusivity,AD)等,本研究主要选取DTI中的FA、DC-avg和DTT参数DTT-density值,研究其与临床症状的关系,指导临床诊断[12-15]。
1 资料与方法
1.1 一般资料
于2022年9月至2023年9月从本院健康志愿者中选取20名受试者(对照组),对他们进行MRI及DTI检查,纳入标准:18~59岁的健康成年人。排除标准:(1)有脊髓肿瘤、脊髓外伤、颈椎手术史等;(2)有幽闭恐惧症或其他无法配合检查的情况。其中男14例,女6例,平均年龄(49.7±5.2)岁。同期于本院就诊的CSM患者中,选取20例CSM患者纳入CSM组,所有患者均接受体格检查及X射线、CT、MRI及DTI扫描。纳入标准:(1)经临床、影像学诊断的CSM患者;(2)临床、影像学资料完善者;(3)无明确手术禁忌证。排除标准:(1)有颈椎外伤、脊髓肿瘤、颈椎手术病史;(2)颈椎严重畸形;(3)有幽闭恐惧症及其他无法配合检查的情况。其中男11例,女9例,脊髓受压节段C2/31例、C3/45例、C4/55例、C5/65例、C6/74例,平均年龄(58.33±4.6),病程1个月到6年,平均2.4年,日本骨科协会(Japanese Orthopaedic Association,JOA)评分(12.0±2.9)分。发病后,所有受试者均出现颈肩部疼痛或不适、四肢麻木、步态不稳、行走乏力和胸腹束带感中的一个或多个症状。对患者的体格检查显示,患者脊髓受压主要在下颈脊髓,四肢出现不同程度的不完全麻痹。此外,四肢有明显的传感器和活动障碍,并观察到反射亢进,病理性肌腱反射阳性。采用JOA评分对CSM患者的颈脊髓功能进行评分[16]。所有CSM患者根据脊髓受压的位置和节段,以及不同的病理因素,选择不同的入路(前入路16例、后入路4例)接受手术治疗。本研究得到了本院伦理委员会的批准(批准号2023111),并获得志愿者和患者的书面知情同意。
1.2 方法
1.2.1DTI扫描
常规MRI扫描所有研究对象C1~T1节段,T1、T2、T2压脂像及T2横断面,DTI选择30个方向扫描C1~T1横断面,总扫描时间约15 min[17]。所有MRI常规序列扫描和DTI扫描均在GE Discovery Silent MR 3.0T核磁共振机(美国通用电气公司)上进行。受试者取仰卧位,戴耳塞,平静呼吸以避免吞咽,颈椎处于中立位。
1.2.2图像后处理
将所有图像传送到Advantage工作站Volume Share 5 (GE Medical Systems),并使用GE Functool 9.4.05软件对DTI图像进行后处理[12]。使用正确的程序对扫描图像进行校正,然后获得相应颈脊髓横断面的DTI图像,包括FA色图、DC-avg色图、DTT色图,并根据周围的白质纤维束进行追踪重建获得DTT-density值。研究对象根据脊髓对应的感兴趣区域(region of interest,ROI),包括C1/2、C2/3、C3/4、C4/5、C5/6、C6/7、C7/T1,除C1/2选择枢椎椎体后缘中点对应脊髓层面,其余各ROI均在与颈脊髓对应的椎间盘水平,在尽量排除脑脊液的情况下将ROI放在脊髓上,从而获得相应参数值(图1A~D),以T2WI序列为参照,在FA、DC-avg、DTT色图相应横断面进行勾选,并记录所有ROI的DTI、DTT参数值[18]。同时在T2横断面测量脊髓受压程度,即椎体后缘至椎间盘压迫最远点距离与椎体后缘至椎管后缘距离之比(图1E)。CSM患者在手术前行MRI、DTT检查,完善相应病历数据;健康志愿者则于签署知情同意书后进行MRI和DTI检查。为了减少主观误差,所有参数的测量由两名脊柱外科医生完成,最终结果为两者的平均值[19]。

患者男,65岁,C5/6节段脊髓受压。A:FA色图,红色代表正常脊髓,红色箭头所指处为压迫部位脊髓; B:DC-avg色图,蓝色代表正常脊髓,红色箭头所指处为压迫部位脊髓;C:DTT色图,深蓝色代表正常脊髓,红色箭头所指处为压迫部位脊髓;D:重建后白质纤维束图像,红色箭头所指处为受压迫后断裂的白质纤维束;E:脊髓受压最明显处与椎管最宽处测量值。
1.3 收集指标
包括患者术前进行DTI扫描后的FA、DC-avg及DTT-density值,MRI评估脊髓受压程度,以及JOA评分。本研究将CSM患者根据JOA评分分为3个等级:14~<17分为Ⅰ级(轻度功能损伤);10~<14分为Ⅱ级(中度功能受损);<10分为Ⅲ级(重度功能受损)。将脊髓受压程度分为3级:受压比率<30%为Ⅰ级(轻度受压),30%~<60%为Ⅱ级(中度受压),≥60%为Ⅲ级(重度受压)。CSM患者常规MRI检查中颈脊髓受压程度与患者JOA评分不一致的纳入影像学非典型表现组,而脊髓受压程度与患者JOA评分一致则纳入影像学典型表现组。
1.4 统计学处理
2 结 果
除C1/2的FA、DTT-density值及C7/T1的DC-avg、DTT-density值,CSM组患者与对照组健康志愿者其他节段FA、DC-avg、DTT-density值比较差异有统计学意义(P<0.05),见表1。接下来作者将CSM患者存在脊髓压迫的节段与对照组健康志愿者进行比较,由于无患者在C1/2及C7/T1有脊髓受压,及C2/3也只有1例患者脊髓受压,因此本研究就CSM组及对照组的C3~C7节段进行比较,发现除C3/4、C6/7DTT-density值外,CSM组存在脊髓压迫的节段FA、DC-avg、DTT-density值与对照组健康志愿者比较差异有统计学意义(P<0.05),见表2。将影像学典型表现组与影像学非典型表现组患者的脊髓受压程度与患者JOA评分进行分类后的数据行Spearman相关性分析,发现影像学典型表现组脊髓受压程度与患者JOA评分相关(r=-5.27,P<0.05),而影像学非典型表现组JOA评分与脊髓受压程度不具有相关性(r=0.342,P>0.05)。进一步Pearson相关性分析发现影像学典型表现组患者及影像学非典型表现组患者的FA、DC-avg、DTT-density值与患者JOA评分均相关,其中影像学典型表现组中FA、DC-avg、DTT-density值与患者JOA评分相关系数r分别为0.827、-0.879、0.789,P值分别为<0.001、<0.001、0.001,影像学非典型表现组中FA、DC-avg、DTT-density值与患者JOA评分相关系数r分别为0.847、-0.829、0.775,P值分别为0.016、0.021、0.041。

表1 CSM组与对照组所有节段FA、DC-avg及DTT-density值比较
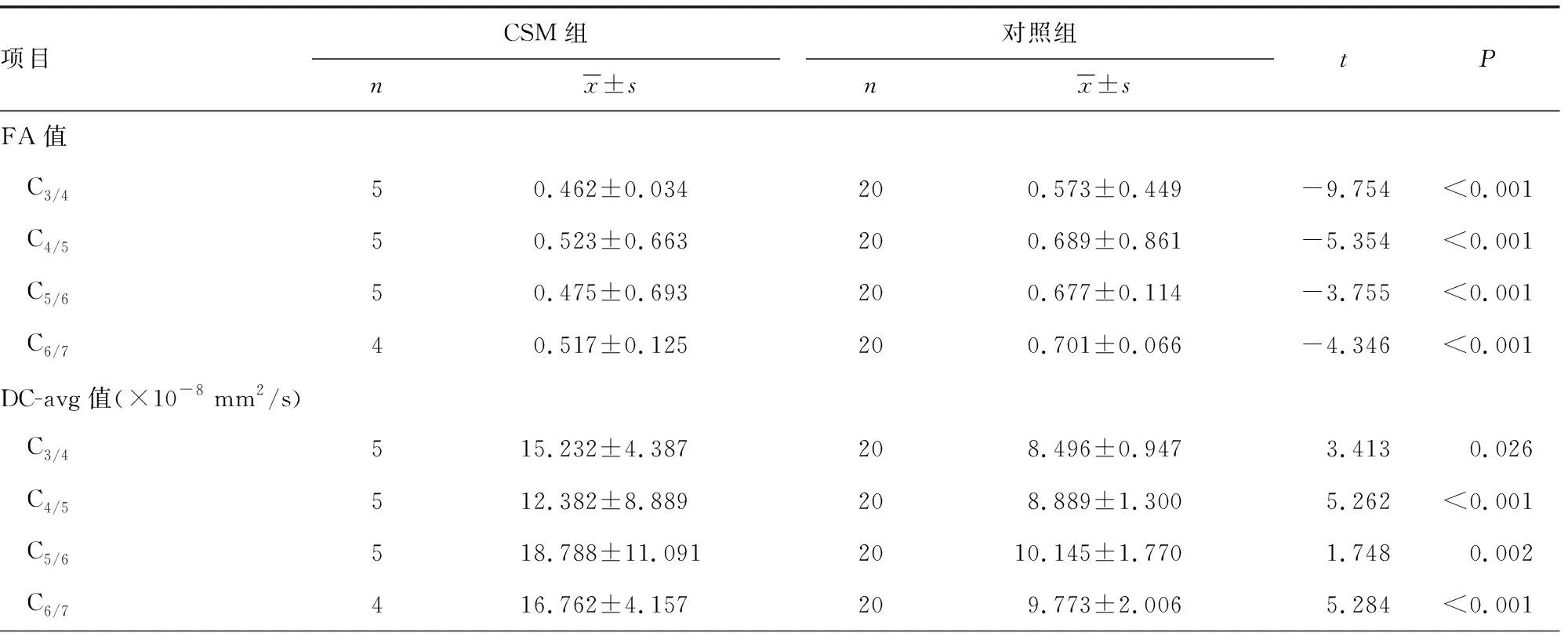
表2 CSM组受压迫节段与对照组相应节段FA、DC-avg及DTT-density值比较
3 讨 论
DTI在大脑病变及急性脊髓损伤中的研究较多,而近些年才逐渐运用于慢性脊髓损伤如CSM及椎管狭窄患者[20]。先前关于CSM的研究报道,大部分是通过将CSM患者术前的DTI参数值如FA、ADC、AD、RD等与健康对照组比较有哪些差异,其仅仅表明了DTI可以用于诊断CSM,而未与临床实际联系起来,部分研究则是通过白质纤维束的形态进行分类,然后与普通MRI 中T2W1高信号改变进行比较,表明白质纤维束形态受损与患者脊髓T2像高信号相关[21]。虽然其进一步研究了白质纤维束在DTI中的诊断价值,表明DTI较普通MRI具有一定的优势,但是仍不能解释为何临床上有部分患者脊髓受压严重而症状不典型,无法说明DTI参数是否与患者的真实神经损伤间的相关性。
本研究显示,在CSM患者的普通MRI中,其虽然可以显示出患者的脊髓压迫程度及相应压迫因素,但是该压迫是否造成明确的神经损伤是无法判断的,因此本研究对CSM患者进行了DTI扫描分析来补充诊断。DTI参数值中FA及DC-avg由于受其自身特性所致,压迫因素造成脊髓的神经纤维病变后,其数值将较无压迫的脊髓神经产生较大变化,这有利于对CSM进行诊断[22]。其缺点是较易受周围退行性改变组织及脑脊液影响,所以在进行图像处理时需尽量避开脑脊液,以免产生数据错误;而通过DTT技术重建测量的DTT-density值,可以提示患者在压迫状态下的神经纤维数量,不易受椎间盘等压迫因素影响,受到脑脊液的干扰也较少,在一定程度上反映患者的真实神经损伤。
本研究发现CSM患者与健康志愿者的FA、DC-avg及DTT-density值具有明显差异,这表明若患者存在脊髓压迫,则DTI参数值可存在明显的变化,它可以很好地帮助医生进行CSM的诊断。但若仅限于此,DTI相对于普通MRI的诊断优势并不明显,需要进一步研究DTI参数值与实际损伤之间的关系,故作者将患者的FA、DC-avg及DTT-density值与患者的JOA评分进行相关性分析,发现上述参数值与JOA评分不论在影像学典型表现组还是影像学非典型表现组都具有相关性,这展现了DTI技术在诊断CSM患者较普通MRI的优越性,DTI可以解释部分患者影像学表现与临床症状不一致的原因,值得临床上推广应用。
本研究中也显示出了一些不足之处,由于FA及DC-avg是通过水分子的弥散运动来进行定量分析,因此所有影响水分子弥散的行为都有可能影响FA及DC-avg的真实性,导致测出来的数值与实际有偏差,这在C5~C7节段表现最为严重[23]。因为C5~C7前方为咽喉部位,患者在十几分钟的扫描过程中无可避免会有吞咽等动作,因此该节段DTI参数值受影响较大,在数据中也可看出这两个节段的数据与JOA评分的相关性较其他节段偏弱[24]。另外由于脊髓被脑脊液包围,脑脊液在任何方向上的弥漫性都很高,如果脊髓表面有ROI突出,DTI值的准确性将会降低,尤其是DC-avg受脑脊液影响很大,这也导致了部分患者DC-avg测量时极高,这需要操作者手动缩小相应范围[25]。另外DTT-density值测量时需要在白质纤维束重建的界面中选取ROI时稍大一点,这样可以尽可能将周围白质纤维束包含进来,避免部分节段因为挤压等原因导致的分布不均而出现DTT-density值极度减低,使得研究结论出现较大的偏差。本研究的样本量较少,特别是非典型影像学表现组CSM患者数较少,因此研究结果可能存在一定偏倚,有待更多数据支持,使研究结果得到进一步证实。
DTI可以用来明确CSM的诊断,是评估CSM疾病严重程度的有用诊断工具,一定程度上其可以对普通MRI作补充诊断,尤其是对临床表现与MRI脊髓受压程度不一致的患者。另外,FA、DC-avg、DTT-density值与患者的JOA评分密切相关,可有效判断患者的实际神经损伤。

