儿童消化道异物35例手术治疗分析
张 晨,张晓雯,陈子民
深圳市儿童医院普外科,广东 深圳 518038
消化道异物可发生于儿童时期的所有年龄段,是儿科门诊常见的疾病之一[1]。自我保护意识和识别危险因素能力在儿童时期较为薄弱[2],且当今大多为老年人看护儿童,其缺乏防范意识,易发生消化道异物误吞事件。近年来,儿童消化道异物的种类更为复杂,如硬币、电池、磁性异物、泡发球、尖锐金属异物等,其中多个磁性异物的发生率呈上升趋势[3]。在误食消化道异物的所有患儿中,位于喉部的异物约占5%~10%,位于食管的异物约占20%,位于胃的异物约占60%,位于小肠或结肠的异物约占10%[4]。其中80%~90%的异物可通过消化道正常排出体外,10%~20%的异物需经内镜取出,少于1%的患儿需要手术治疗[5]。手术的目的主要是处理异物引起的严重消化道并发症,如修补消化道穿孔、解除肠粘连、肠梗阻和切除消化道坏死段等[6]。
患儿及家长大多不能提供准确的异物吞食病史,患儿无法准确地向家长及医务人员表达自身感受,且消化道异物所引起的症状和体征也缺乏特异性,这些因素很容易使临床医生误诊。异物在消化道内滞留时间过长或采取不合理的处理方式会导致各类消化道并发症的发生,更有甚者危机患儿生命[7]。本研究通过回顾近年来在深圳市儿童医院经手术治疗的儿童消化道异物患儿的资料,描述不同类型异物的临床特点、诊治方法和预后情况,旨在帮助临床医生提高临床诊断的准确性,选取合理的处理方式,避免严重并发症的发生,现将结果报告如下。
1 资料与方法
1.1 一般资料
选取2016 年1 月—2021 年12 月深圳市儿童医院行手术治疗的35 例消化道内异物患儿作研究对象。纳入标准:(1)行手术治疗,且术后诊断中明确有消化道异物;(2)误食的异物位于胃、小肠、结肠或直肠;(3)年龄<18 岁。排除标准:(1)异物经其他途径进入消化道(如外伤性刺入等);(2)仅接受内镜异物取出术等非手术治疗。对符合标准患儿的性别、年龄、发病时间、临床表现、辅助检查、手术方式、手术效果、随访情况等进行回顾性分析。
1.2 入院治疗方法
详细询问患儿病史及主要症状,进行体格检查,完善入院常规检查检验,行腹部X 线或B超检查,必要时做CT检查,根据相应检查检验结果,制定合理手术方式,全麻下行手术治疗,术后常规对症治疗。通过术前检查结果和术中探查情况,明确消化道异物诊断及异物类型。
1.3 统计学方法
采用SPSS 23.0 软件进行统计分析。计量资料以均数±标准差()表示,组间比较采用t检验。计数资料以例数和百分比(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 临床特征
研究发现,2020 年之前,患儿发病数呈现上升趋势,见图1。患儿以男性为主,年龄集中在7岁以下,其中有5例无消化道不适症状,仅以吞食异物或其他原因就诊。其余30例均有消化道症状,其中,腹痛哭闹和呕吐是主要的表现形式,见表1。
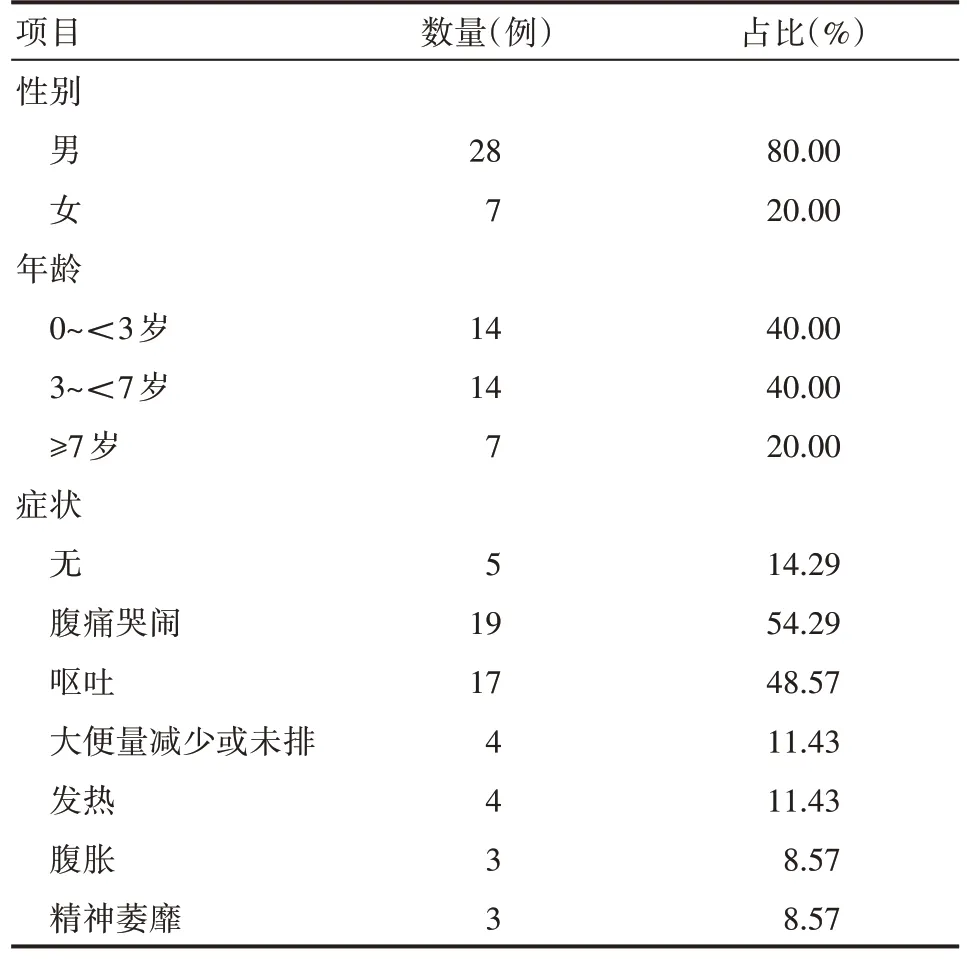
表1 消化道异物的临床特征
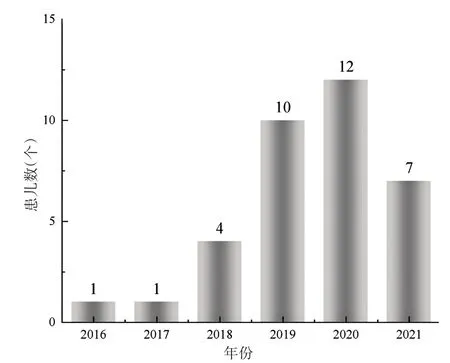
图1 2016—2021年历年发病患儿数
2.2 影像学检查
本研究中所有患儿均作X 线检查,提示消化道异物阳性者有33 例(94.29%),其中以误食多个磁珠的患儿人数最多,为30例。误食多个磁珠患儿的腹部X线表现大多呈条索状,见图2 和图3。做超声检查共13 例,提示消化道异物阳性10 例(76.92%),其中有2 例患儿在X 线检查中未发现异物存在。有7例行CT检查,均提示消化道异物阳性,有1 例误食枣核的患儿,在X 线检查中未被发现,复查CT 才发现异物存在,见图4。各项影像学检查详细结果见表2。
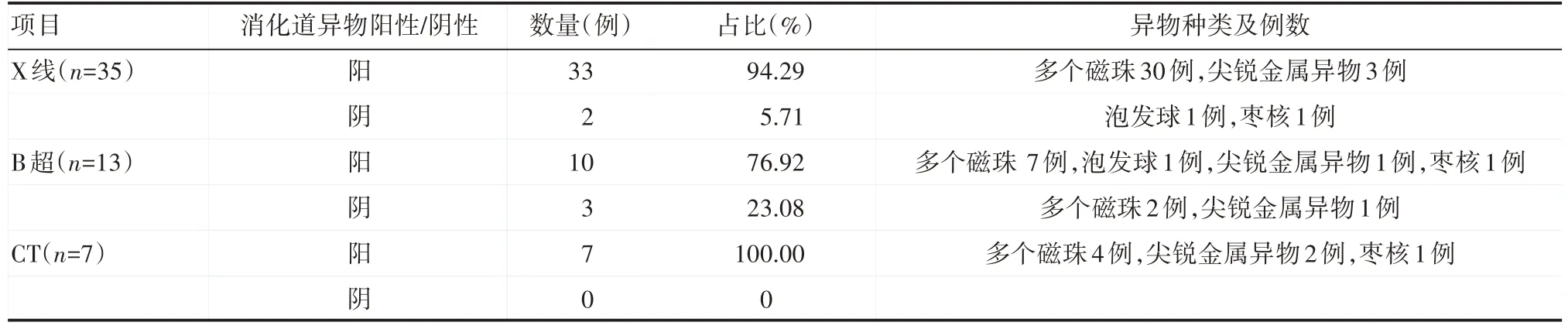
表2 消化道异物的性质、种类及占比情况

图2 多个磁珠在X线中的条索状影像
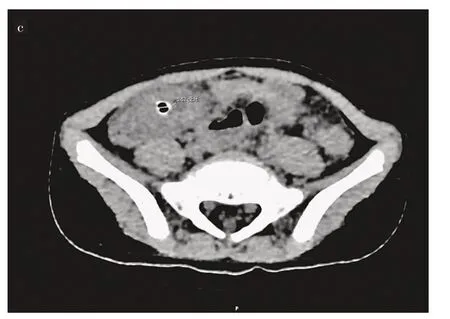
图4 枣核在CT中的影像
2.3 手术情况及随访结果
根据术中情况,将消化道异物分为尖锐异物,钝性异物两大类,见表3。
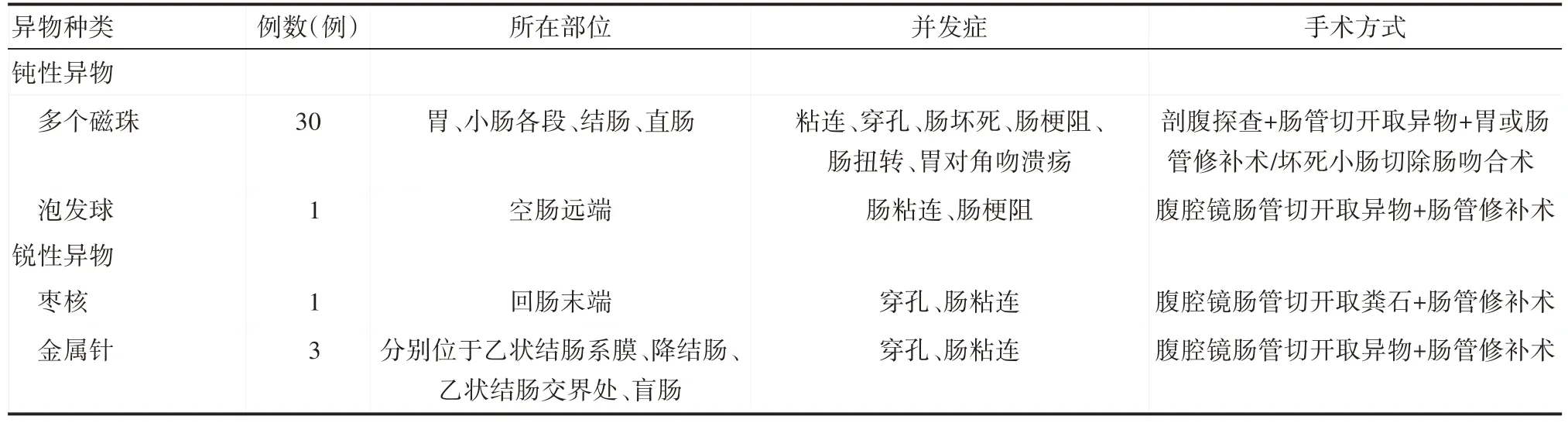
表3 不同类型消化道异物所在部位、并发症及手术方式
术后患儿住院期间未见明显异常,都顺利出院。所有患儿进行门诊或电话随访3~6 个月。期间有5 例患儿出现肠梗阻症状,再次入院后经禁食、补液、胃肠减压等保守治疗后均恢复正常,其余患儿无手术相关的远期并发症。
3 讨论
消化道异物是指各种不能被消化,又不能及时排出体外的物体,滞留在消化道腔内,对消化道有一定的伤害作用[8]。此类疾病为儿童多发病种,本研究中0~<3 岁儿童共14 例(40%);3~<7 岁学龄前儿童14 例(40%),7岁及以上学龄儿童7例(20%),与以往研究[4,9]认为的6 岁以下为高发年龄段高度相似。因为此年龄段儿童好奇心较强,自我保护意识尚未完善,喜欢将物体放入口中玩耍,容易误吞危险异物,加上当今社会生活成本较高,父母大多未亲自照顾子女,多由祖父母负责幼儿生活,其大多缺乏防范意识,对儿童可接触的危险物品藏匿不及时,导致此类疾病多发。以往也有相似研究[10]指出,该类疾病大多发生于3 岁以下儿童,但本研究中,3 岁以下患儿占比并无突出,可能是近年来此类疾病逐渐引起社会关注,医疗媒体加大宣传力度,提高3 岁以下儿童家长的警惕性,故该年龄段发病率有所下降。
本研究结果还显示,2020年之前,经手术治疗的消化道异物患儿数量呈逐年上升趋势,2021 年患儿则下降很多。近年来,消化道异物引起严重并发症增加的主要原因之一是儿童磁性玩具的盛行,本研究中误食磁性异物的患儿有30 例,占总数的85.71%,也证实了上述观点。同时,国内外已有多位学者呼吁社会机构和临床医生要提高对此类疾病的关注度,要做到早预防和早处理,这可能是2021年病人数下降的原因之一。
本研究中,男女比例4∶1,和以往报道[9-10]中不区分治疗方式的儿童消化道异物发病情况有较大差距[9-10]。男童发病率显著提高,可能是由于家长看管方式不同,并且男童天性活泼好动,更有可能接触到引起外科处理的异物(如磁珠或尖锐金属制品)[11]。也可能是本研究患儿数有限,存在实验误差。
大多数消化道异物患儿是因为出现明显的消化道症状或者有异物吞入史从而入院治疗,可是在异物没有引起梗阻或损伤黏膜的情况下,也可能不出现临床症状[12]。本研究收集的所有患儿中只有2 例为无症状者,1 例为体检时偶然发现,1 例是因发热入院拍胸片时发现。有异物吞咽史患儿23 例。患儿的主要临床症状为腹痛哭闹和呕吐、大便量减少或未排、发热等,均为消化道非特异性症状,所以很难通过临床症状及体征明确诊断。对于可以提供异物吞咽史,并且有此类消化道症状的患儿,可能会缩短诊断时长,以往有研究[13]对此得到了印证。
影像学检查在儿童消化道异物的诊断中有重要作用。腹部X线平片在临床上应用最广泛[14]。对于不透X线的物体,X 线平片检查可以明确诊断消化道异物,并且推测异物所在的解剖位置。本研究中做X线平片者共35例,提示消化道异物阳性32 例。在X 线平片阴性患儿中,X 线平片还可以发现一些消化道并发症,如穿孔、梗阻等,为明确诊断提供间接临床证据。有研究[15]指出,对于消化道异物的检查以及一些消化道并发症的发现,超声也可作为选择。本研究中,做超声检查共13例,提示消化道异物阳性者10 例,分别为多个磁珠7 例、泡发球1 例、尖锐金属异物1例、枣核1例;提示阴性2例分别为多个磁珠1例、尖锐金属异物1例。X 线平片提示消化道异物阴性的2 例 分别为泡发球1 例、枣核1 例,其均在B 超中显示为阳性结果,说明对于透X 线的异物,超声检查有更大价值,以往也有研究[16]证明此观点。同时,超声检查可以看到异物边缘与周围组织的解剖关系[17],为手术时间的选择提供帮助。但是以往有研究[4]表示,超声科医生的技术水平和患儿是否有明确的异物吞入史与异物被发现的几率有一定关系。因此,本研究也不推荐B 超作为首选的影像检查手段。以往研究[18]提示,CT 检查对可透过X 线的异物有较高的敏感性,如玻璃制品、骨头等;还可以收集到更多关于异物的信息,如大小、位置、形状和走向等,然后可以通过重建,更加直观地了解到异物对周围组织器官的影响。本研究中做CT 检查共6 例,全部提示消化道异物阳性,其中包含1 例在X 线平片中结果为阴性的患者,其异物为枣核。以往研究对CT 是否作为首选影像学检查手段意见不同,鉴于本实验样本数量有限,未能得出结论,待以后有进一步研究。
不同种类的异物,相应的临床处理原则也不尽相同,自此对本研究中涉及异物种类的处理方法作出总结。多个磁珠:误食多个磁珠,引起消化道梗阻,此类事件频率近年来逐渐增加。国外已对此类事件发出严重警告[19]。本研究中吞食多个磁性异物的患儿共29例,只有1例未发生严重消化道并发症,其余均有消化道穿孔、肠粘连或肠梗阻等。这是由于磁性异物相互吸引挤压消化道壁,容易引起缺血坏死[20]。因此,建议对于吞食多个磁珠病例,只要怀疑有严重并发症发生,应尽早进行手术干预,这与《中国儿童消化道异物管理指南(2021)》[15]所给建议相似。泡发球(超强吸水聚合物):泡发球作为儿童玩具,其吸水后体积最大可以膨胀200 倍,被误食后容易引起肠梗阻[21]。以往有研究[4]指出,此类患儿可首先在超声检查时通过按压探头使其破碎,进而解除消化道梗阻,若失败,再进行手术干预。本研究中仅有1 例此类患儿,经手术治愈。由于本研究中此类患儿数量较少,具体处理方法待以后有进一步研究。锐性异物:此类异物的治疗方法已经较为明确,异物位于上消化道时,推荐急诊胃镜取出。对于内镜治疗无效,异物位于下消化道,未出现严重并发症如穿孔、梗阻时,或异物有向远端移动趋势的,可暂行保守治疗,反之则行手术治疗。异物在消化道中移动,可能造成多处损伤,所以术中应仔细探查肠管等,避免遗漏[16,22]。此类异物的诊治重点在于明确诊断,锐性异物可分为金属异物(如钢针、钢钉等) 和非金属异物(如枣核、鱼刺等)。前者,术前通过X 线检查即可大致定位异物位置,术中寻找异物并不困难。本研究中此类患儿均手术顺利,取出异物,未见特殊病例。后者因在X 线检查中较难发现,需要临床医生借助不同检查手段,如超声、CT 等,同时关注患儿病史等其他因素,多方面考虑进行诊治。本研究中,有1例误食枣核的患儿,有异物吞咽史,X 线检查阴性,复查超声提示异物存在,后进行手术,顺利取出异物。
综上所述,外科手术是合并严重并发症患儿的最终治疗方法,故选择正确的手术方法显得尤为重要。目前,手术方法主要为开腹手术和腹腔镜手术。虽然腹腔镜手术具有创伤小、恢复快的优点,但金属操作器械很容易被磁性异物吸引导致并发症;对于一些复杂情况的处理,腹腔镜手术也显得力不从心。本研究中自2020 年10 月之后共有10 例患儿,其中有6 例采取先使用腹腔镜探查腹腔内情况,确定异物及穿孔等并发症的位置后再转为开腹手术,均顺利取出异物,术后全部未发生手术相关并发症,因此研究者也推荐使用这种腹腔镜联合开腹手术的手术方式。
综上所述,对于误食消化道异物患儿的处理还没有明确的标准化流程。结合本研究的临床数据及诊疗经验,总结出此类疾病的处理步骤,儿科医生可以参考这些步骤来快速诊断和处理消化道异物患儿。

