NLR、MLR、PLR变化水平对射血分数降低型心力衰竭患者心功能的预测价值及临床意义*
于 坚,罗 奇,王江涛,王小红,杜晴晴,王 丽
1.石河子大学医学院第一附属医院心内三科,新疆 石河子 832008;2.石河子大学医学院,新疆 石河子 832000
心力衰竭是由于心室收缩或舒张功能受限所导致的心脏射血功能减弱,进一步导致器官及组织灌注不足,合并肺循环和(或)体循环淤血的一类复杂临床综合征,同时,也是各种临床心血管疾病的终末阶段,发病率和死亡率较高[1]。射血分数降低型心力衰竭(HFrEF)的左心室射血分数(LVEF)<40%,又被称为收缩性心力衰竭。近年来,HFrEF 发病率和死亡率呈逐渐上升趋势,在心力衰竭患者中约占50%以上,且较一般心力衰竭治疗难度更大、临床症状更为突出、住院率居高不下[2-4]。炎症在心力衰竭的病理、生理中具有重要的参与作用,且与心力衰竭的发生及进展有着密切的联系[5]。在整个心力衰竭发生过程中,炎症标志物具有至关重要的作用,并与疾病的严重程度及预后密切相关。而中性粒细胞与淋巴细胞比值(NLR)、单核细胞与淋巴细胞比值(MLR)、血小板与淋巴细胞比值(PLR)作为混合炎症标志物,目前已经用于心血管及癌症的预后评估中[6]。因此,本研究旨在探讨NLR、MLR、PLR 在HFrEF 患者中的变化水平,并分析其在HFrEF中的预测价值,现报告如下。
1 对象与方法
1.1 研究对象
选取2019 年4 月—2022 年4 月石河子大学医学院第一附属医院心内科收治的225 例HFrEF 患者作为研究组,选取同时期住院且除心力衰竭以外的160例患者作为对照组。(1)纳入标准:①入院时,具有典型的心力衰竭症状或体征,美国纽约心脏协会(NYHA)心功能分级Ⅱ~Ⅳ级。②临床资料基本完整。(2)排除标准:①患有重症肺结核、恶性肿瘤等疾病。②严重肝、肾功能衰竭。③不完整的临床数据或拒绝参与本研究。④急性脑血管疾病。本研究经医院医学伦理委员会批准通过。
1.2 研究方法
1.2.1 资料采集 收集所有入院患者性别、年龄、身体质量指数(BMI)等一般临床资料。
1.2.2 测量指标 所有患者均于入院后的次日清晨采集空腹静脉血4 mL。采用生化分析仪测定白蛋白(ALB)、空腹血糖(FPG)、尿素(BUN)、血清肌酐(sCr)、总胆固醇(TC)、甘油三酯(TG)、低密度脂蛋白(LDL)、高密度脂蛋白(HDL)等指标。采用心脏超声测量所有患者的左心室舒张末期内径(LVEDD)、LVEF、舒张末期容积(EDV)、收缩末期容积(ESV)等心功能指标。
1.3 统计学方法
采用SPSS 25.0 软件进行统计分析。计量资料服从正态分布或近似正态分布的以均数±标准差()表示,组间比较采用独立样本t检验,相关性采用Pearson 相关性分析。非正态分布的采用中位数(下四分位数,上四分位数)[M(P25,P75)]表示,组间比较采用Mann-Whitney U 检验,相关性采用Spearman相关性分析。计数资料以例数和百分比(%)表示,组间比较采用χ2检验。采用ROC曲线分析并确定最佳诊断临界值。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者基本特征情况
HFrEF组患者年龄、血小板计数、中性粒细胞计数、单核细胞计数、FPG、N 末端B 型利钠肽原(NT-proBNP)、BUN、sCr 均显著高于对照组患者,差异有统计学意义(P<0.001);HFrEF 组患者淋巴细胞计数、ALB、TC、TG、LDL、HDL 均显著低于对照组患者,差异有统计学意义(P<0.001);两组患者血红蛋白、BMI、冠心病比较,差异无统计学意义(P>0.05)。见表1。
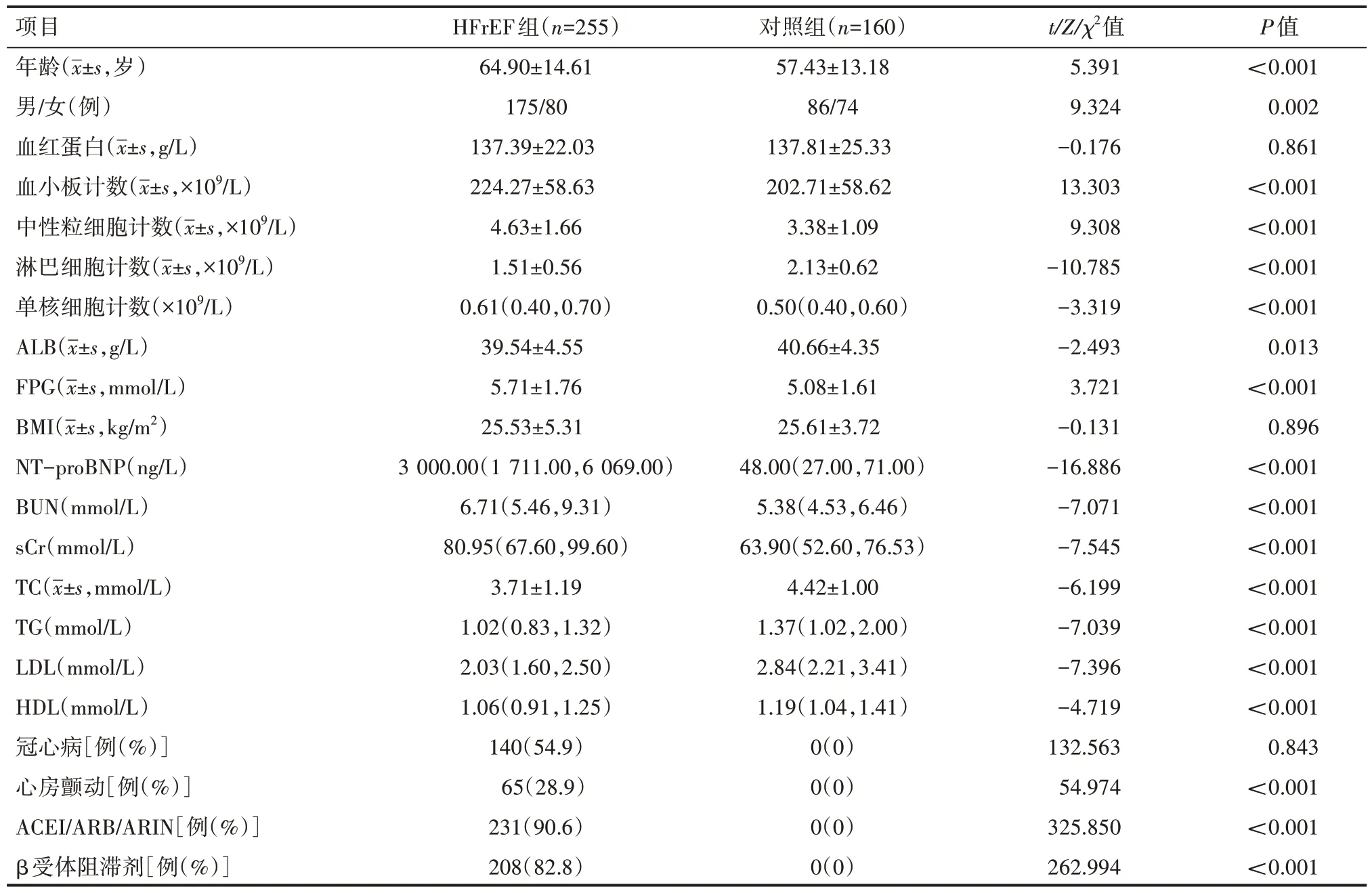
表1 两组患者的基线特征情况
2.2 两组患者NLR、MLR、PLR及超声心动图指标情况
HFrEF 组 患 者NLR、MLR、PLR、LVEDD、EDV、ESV 水平均高于对照组患者,差异有统计学意义(P<0.001);HFrEF 组患者LVEF 水平低于对照组患者,差异有统计学意义(P<0.001)。见表2。
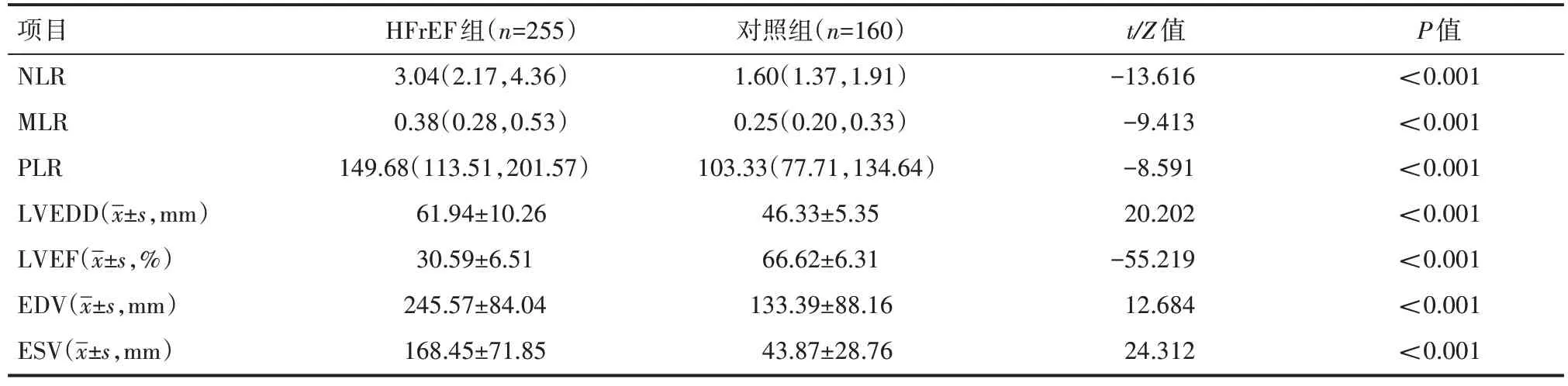
表2 两组患者NLR、MLR、PLR及超声心动图指标情况
2.3 NLR、MLR、PLR 与LVEF、LVEDD、EDV、ESV、NT-proBNP的相关性分析
NLR、MLR、PLR与LVEDD、EDV、ESV、NT-proBNP呈正相关,与LVEF 呈负相关,差异有统计学意义(P<0.001),见表3。
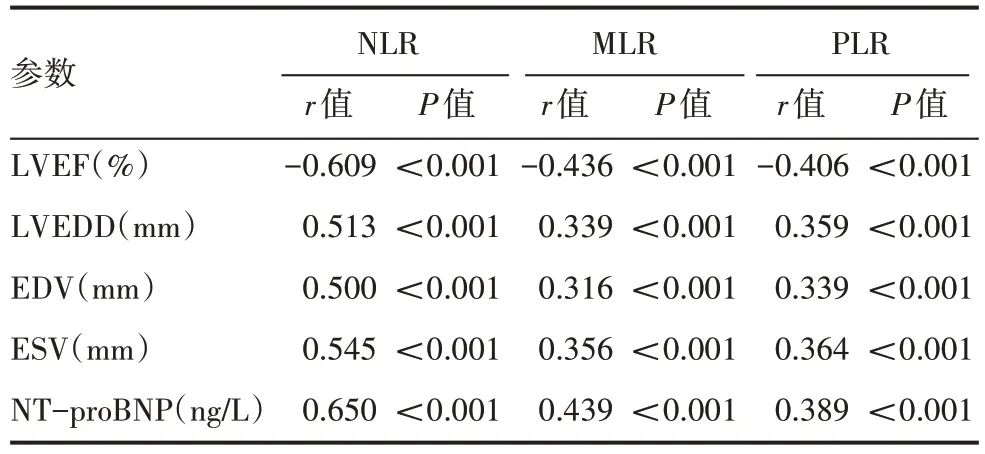
表3 NLR、MLR、PLR与LVEF、LVEDD、EDV、ESV、NT-proBNP的相关性分析结果
2.4 NLR、MLR、PLR在HFrEF患者中的预测价值
对所有HFrEF患者进行ROC曲线分析可知,NLR预测HFrEF 的灵敏度为83%,特异度为88%,差异有统计学意义(P<0.001);MLR 预测HFrEF 的灵敏度为61%,特异度为83%,差异有统计学意义(P<0.001);PLR 预测HFrEF 的灵敏度为72%,特异度68%,差异有统计学意义(P<0.001),见表4。
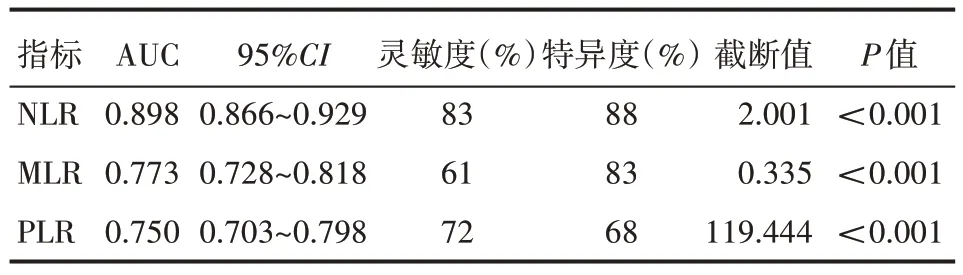
表4 NLR、MLR、PLR在HFrEF患者中的预测价值
3 讨论
炎症在心力衰竭的发生、发展、严重程度及预后中起着重要的参与作用[5,7],炎症因子的分泌及其补体系统的激活反应进一步增强了炎症反应,进而调节心肌细胞的表型和功能,最后导致心肌损伤与功能障碍[8]。目前,已知心血管疾病中炎症反应的经典标志物包括白细胞计数及其分型,而心力衰竭和炎症都会对白细胞造成影响。既往有研究[9-11]表明,在发生急性心肌梗死时,中性粒细胞水平显著升高,而淋巴细胞数量及比例显著下降。在心肌细胞缺血或心功能不全时,中性粒细胞可以迅速聚集并激活,参与非特异性炎症反应,它还可以产生多种炎症载体,如弹性蛋白酶、氧自由基等,进一步诱导缺血或坏死面积增加。心肌缺血可诱导淋巴细胞计数降低,淋巴细胞亚群比例失调,从而不能及时调整机体内炎症反应过程,使缺血或坏死面积扩大。高NLR被证明与动脉硬化进展有关,且此类患者的冠状动脉斑块稳定性较差、预后不佳[12]。
淋巴细胞是作为免疫系统调节的标志物,主要包括T细胞、B细胞、NK细胞。当心力衰竭发生时,炎症会刺激免疫系统的相关通路,使其分化、增殖减少,淋巴细胞凋亡增多。此时,T 细胞经过外周循环渗透至心肌组织,同样会造成对心肌细胞的免疫损伤,并参与左室肥厚、重塑和功能障碍。同时,单核细胞具有抗原提呈作用,可与T细胞产生协同作用,从而加重心力衰竭。有研究[13-14]表明,心力衰竭发生院内死亡的危险因素为单核细胞计数的增加。本研究结果显示,HFrEF 组患者在中性粒细胞计数、单核细胞计数方面较对照组患者升高,而在淋巴细胞计数方面较对照组患者降低,NLR、MLR 高于对照组患者,与既往研究[15-16]结论一致。
通常受损血管内皮会黏附、聚集大量血小板,其所产生的活化聚集、凝血反应对炎症反应事件和局部血栓的发生具有重要的参与作用,并在冠状动脉病变进展过程中发挥着关键作用[17]。血小板在动脉粥样硬化血栓形成及炎症过程中发挥作用,较高的血小板计数反映出血小板活化的增加,而血小板活化增加在动脉粥样硬化的发生、发展过程中起着重要作用。血小板在中性粒细胞及淋巴细胞共同作用下,为高风险心血管疾病患者的分层提供了重要指导。PLR 已成为急性冠脉综合征患者住院及长期预后的独立预测因子[18-19]。本研究结果显示,HFrEF 组患者血小板计数较对照组患者升高,且PLR 较对照组患者显著升高,与既往研究[20]结论一致。
NLR、MLR、PLR 是新兴炎症指标,而LVEF 可以反应左心室的收缩功能,并且会随着心功能下降而下降。NT-proBNP 被认为与心力衰竭的严重程度呈正相关。有研究[21-23]表明,LVEF 在HFrEF 患者中是一个重要的治疗参考指标,较低的LVEF与较高的全因死亡率有关,而LVEF与其预后密切相关。本研究结果显示,NLR、MLR、PLR与LVEF 呈负相关,与NT-proBNP 呈正相关,表明NLR、MLR、PLR 越高,心力衰竭症状越严重。另外,NLR 预测心力衰竭的灵敏度与特异度最高,提示当NLR>2.001、MLR>0.335、PLR>119.444 时,心力衰竭病情加重的可能性会大大增加。此时,应密切监测患者的心脏功能,控制导致心力衰竭病情加重的各种危险因素。
综上所述,NLR、MLR、PLR 与HFrEF 的发生、发展具有一定的关系,NLR、MLR、PLR 越高,HFrEF 患者的心力衰竭症状越严重,为HFrEF 的临床诊断与治疗提供了一定参考。

