冠心病患者新发房颤的相关危险指标分析*
沈 蕾 陈 愿 刘乾坤 马 佳
郑州市第七人民医院心内科 (河南 郑州 450016)
冠状动脉粥样硬化性心脏病(冠心病,coronary heart disease,CHD)是我国心脏源性死亡的主要原因之一。在过去的几十年中,由于经济水平的提高、生活习惯和饮食结构的变化,冠心病患病率持续升高。冠心病是由于冠状动脉中粥样斑块形成,管腔狭窄或闭塞,心肌细胞氧供需失衡,引起心肌细胞缺血坏死,以胸痛、胸闷等为临床表现的疾病。相关研究表明,冠心病患者更易并发心房颤动[1],尤其是发生急性心肌梗死后房颤的发生率可能超过50%[2]。心房颤动(房颤,atrial fibrillation,AF)发病率较高。据可靠统计,55岁以上的患者房颤发生风险高达37.1%[3]。房颤时患者心脏电节律紊乱,泵功能不同程度受损,血液循环受到影响,易于发生血栓,故常合并卒中,死亡风险较高,极大地恶化了患者预后。据报道,房颤患者发生冠状动脉硬化几率增加[4]。此外,在伴随有卒中等相关血管疾病时,两种疾病的抗血栓治疗方案也完全不同[5-6],这也为临床工作带来了极大的挑战。共同危险因素如高血压、肥胖、糖尿病、血脂异常等可能在冠心病和房颤的发生发展中有着重要作用。冠心病可通过影响结构重构和电重构促进房颤的形成;房颤可通过诱发心肌氧供失衡、促进斑块形成等影响冠心病的发展,二者相互影响,形成恶性循环。另外,Zusman[7]等人的研究发现,无论冠心病和房颤的类型如何,同时患有两种疾病的患者并发症和死亡率发生风险更高,预后更差。值得注意的是,尽管已有研究表明冠心病合并房颤患者预后较差,但目前对冠心病患者新发房颤(new-onset atrial fibrillation,NOAF)的危险因素尚没有精确掌握。本研究旨在寻找预测冠心病患者新发房颤的危险因素,及时识别高风险患者,以便给予针对性临床治疗,改善患者预后。
1 资料与方法
1.1 研究对象回顾性选择2017年1月-2021年12月因冠心病于我院住院的患者共409例,其中男性197例,女性212例。根据有无新发房颤分为对照组(无新发房颤,n=236例)和实验组(新发房颤,n=173例)。
纳入标准:符合2019年ESC制定的冠心病诊断标准,并按照指南推荐的标准方案进行药物治疗;主要排除标准为:既往存在房颤、心脏瓣膜病;甲状腺功能亢进;终末期疾病如肿瘤等;存在严重肝、肾功能障碍或感染性疾病;相关临床资料丢失或病历文书不全。
1.2 方法通过医院现运行系统获取并记录纳入人群的基本资料、相关检查检验结果及药物治疗方案。NOAF定义为既往无房颤病史,入院后于任何形式的心电图上记录到脉率小于心律,心律绝对不齐,规律的心房电活动消失,代之以大小、形态、间距均不均一的颤动波,且发作时间>30s。
1.3 统计学方法采用SPSS 25.0统计软件进行分析,符合正态分布的计量资料以(±s)表示,组间差异的比较采用独立样本t检验或秩和检验。计数资料以百分率表示,组间差异的比较采用卡方检验或Fisher精确检验。在调整对终点事件有影响的混杂因素后,进行多因素Logistic回归分析,筛选影响CHD患者发生AF的独立危险因素,并计算危险比(HR)和95%置信区间(CI),检验水准设定为α=0.05,P<0.05则认为差异具有统计学意义。
2 结 果
2.1 2组基线临床资料比较2组糖尿病比例、是否有心肌梗死病史、是否PCI或GABG术后、吸烟情况、是否使用他汀类、β受体阻滞剂类药物、阿司匹林及白细胞计数水平相比较差异无统计学意义(P>0.05)。实验组患者年龄更大,男性比例较小,BMI更高,更易合并高血压、心衰,使用ACEI/ARB类药物几率更大,血红蛋白(hemoglobin,Hb)、甘油三酯(triglyceride,TG)水平更低,NT-proBNP、LDL- C、IL-6、hs-CRP、hs-TnT水平更高(P<0.05,表1)。

表1 2组基线临床资料比较
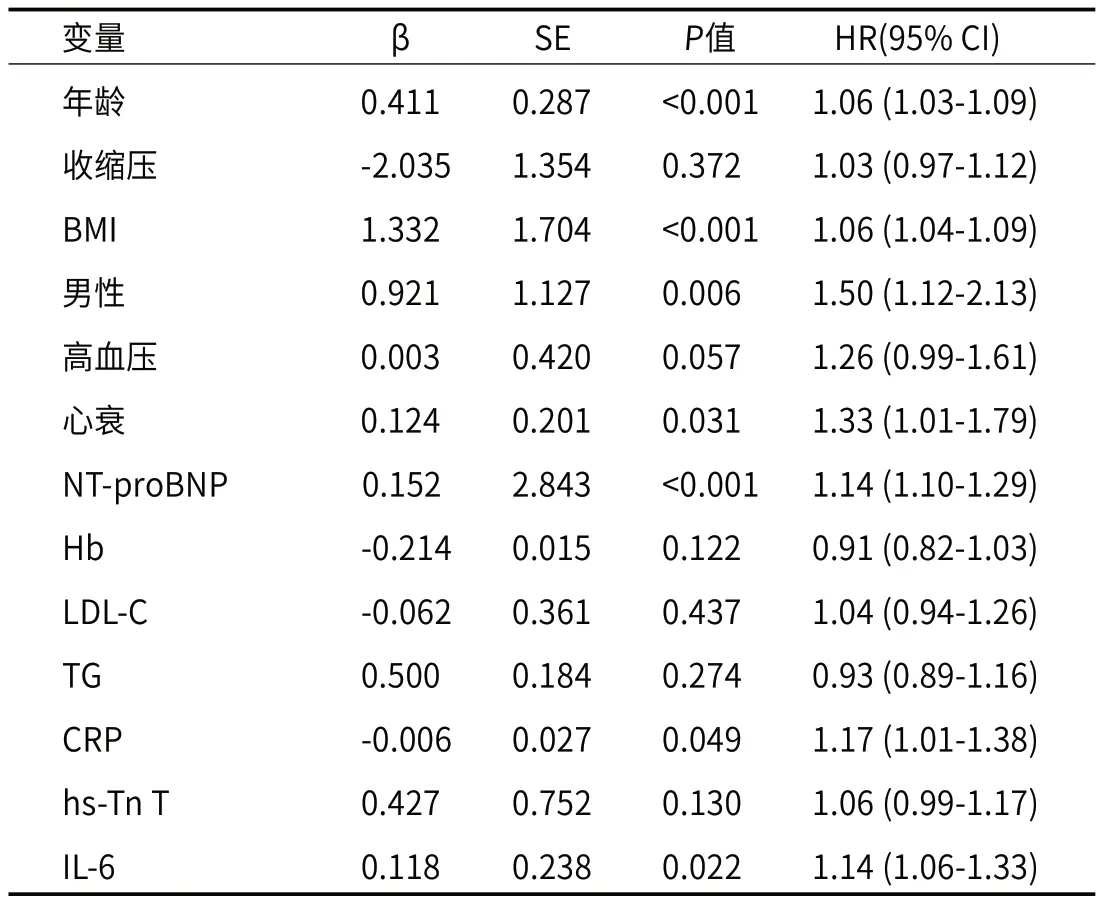
表2 多因素Logistic回归分析
2.2 多因素Logistic回归分析在调整高血压、心衰、Hb、TG、CRP、hs-TnT、IL-6等相关混杂因素后,多因素Logistic回归分析显示,实验组患者年龄较大、BMI较高、NT-proBNP较高(HR=1.06, 95% CI: 1.03-1.09,P<0.001; HR=1.06, 95% CI: 1.04-1.09,P<0.001; HR=1.14, 95% CI: 1.10-1.29,P<0.001)。
3 讨 论
近年来随着人们生活习惯、饮食结构的不断变化,冠心病发病率呈现逐年增长的趋势。同时,因冠心病及房颤有着高血压、糖尿病、血脂异常等共同的危险因素,在冠心病患者中,心房颤动发生率显著增高,且冠心病患者新发房颤与死亡率增加密切相关[8-10]。Meyer[11]等人在对1028名冠心病患者进行13年的随访后发现,在并发房颤的患者中,致命性或非致命性心血管事件的发生率显著增高。在ARTEMIS实验中[12],经过对1946名冠心病患者平均5.7年的随访发现,与纤维化有关的指标可溶性生长刺激表达因子2(sST2)和炎症标志物高敏C反应蛋白(hs-CRP)可预测房颤的发生,但这项研究纳入人群中并没有排除既往有房颤病史的患者,故其研究结果还有待于进一步证实。在纳入7665名冠心病患者的ACTION实验中[13]发现,年龄、NT-pro BNP影响冠心病患者心房颤动的发生率,但该研究并未对这一现象进行深入研究。由此可见,关于冠心病患者新发房颤危险因素的相关研究还很有限,因此本研究旨在探究冠心病患者新发心房颤动的危险因素以早期发现相关高危人群,及早采取相关治疗措施以改善预后。
本研究中实验组患者BMI较高(29.5±4.6 vs.28.1±4.2,P<0.001),与先前研究一致。BMI即体质指数,是脂肪堆积的指标。先前的研究发现,BMI升高是术后新发房颤的独立预测因素[14]。Feng[15]等人在对47870名患者进行研究时发现,无论代谢状态如何,肥胖都与房颤发生风险呈正相关。此外,有研究表明,BMI增高与左心房内径扩大有关[16],左心房内径扩大与电重构及结构重构相关[17]。而结构重构与炎症密不可分,炎症可诱发并加剧房颤[18-19]。随着炎症反应的加剧和重构的进展,心肌细胞可进一步发生纤维化及凋亡,导致房颤持续状态的发生。本研究结果提示,实验组患者平均年龄较大(68.0±7.6 vs.63.5±6.7,P<0.001)。据报道,随着年龄增长,房颤的发病率显著增加,且既往研究认为在老年患者中房颤的发生与心肌纤维化和左房内径增加有关[20]。在本研究中我们认为房颤的发生与BMI增加也有一定的关系。本研究结果表明,实验组患者血清NT-proBNP水平普遍较高(312 vs.157,P<0.001)。与先前研究一致。在ARIC试验中对9556名基线时无房颤和心衰患者进行研究时发现,NT-proBNP可预测房颤的发生[21]。MESA实验表明[22],无论种族如何,NT-proBNP都是房颤的预测因素。NT-proBNP是心室壁张力及心肌重构的指标。目前NT-proBNP与房颤的相关病理生理机制还未被完全阐明。但根据现有研究的结果,无论是否有心力衰竭症状,NT-proBNP均升高[23],在肺动脉高压患者中NT-proBNP也升高[24-25]。因此NT-proBNP可作为心肌重构的标志物。但既往被认为是房颤预测因子的CRP、IL-6等在本实验中并未发现显著差异。首先,这可能由于纳入人群不同。本研究纳入人群为应用指南推荐的正规药物治疗的冠心病患者。尽管相关研究表明,hs-CRP、IL-6等与冠状动脉粥样硬化的发生发展密切相关,是其独立危险因素[26]。但我们认为规律正规的药物治疗可缓解炎症反应,延缓或控制动脉粥样硬化过程。其次,可能与本研究纳入人群数量较少有关。
综上所述,年龄、BMI、NT-proBNP是冠心病患者新发心房颤动的独立预测因素。

