厄贝沙坦联合胺碘酮治疗心力衰竭并发室性心律失常的临床疗效
刘智慧,徐艳慧
作者单位: 024000 内蒙古自治区赤峰市医院心内科
心力衰竭(HF)是各种心脏疾病发展至终末期的一种综合征,病理表现为心室负荷过大,心室明显增大,舒缩功能受损,导致心排血量明显减少,静脉回心血量无法完全排出,全身组织器官灌注不足,肺静脉阻塞,导致心脏循环功能恶性进展,最终发展为HF[1]。随着心脏结构损伤加重,HF并发心律失常的概率明显升高,若未得到及时治疗,可持续加重心功能损伤,甚至危及患者生命[2]。临床治疗关键在于纠正心力衰竭、抗心律失常、治疗原发疾病等,最大限度抑制病情进展,改善心功能[3]。胺碘酮是抗心律失常一线药物,在纠正心律同时,产生的负性肌力作用较小,对心脏泵血功能的影响相对较小,安全性较高[4]。厄贝沙坦为血管紧张素Ⅱ受体拮抗剂(ARB)药物,能抑制RAAS系统过度激活,扩张血管,减少心肌氧耗,抑制心室重构,对改善心功能有一定作用[5]。本研究观察厄贝沙坦联合胺碘酮治疗HF并发室性心律失常的临床疗效,现报道如下。
1 资料与方法
1.1 临床资料 选取2021年1-12月赤峰市医院心内科收治的HF并发室性心律失常患者118例,根据随机数字表法分为观察组和对照组,各59例。观察组男33例,女26例;年龄45~80(64.12±10.38)岁;心力衰竭病程1~8(3.93±1.57)年;心功能分级:Ⅲ级27例,Ⅳ级32例;室性心律失常Lown分级:2级29例,3级20例,4级10例。对照组男34例,女25例;年龄43~82(64.71±10.69)岁;心力衰竭病程1~10(4.36±1.75)年;心功能分级:Ⅲ级26例,Ⅳ级33例;室性心律失常Lown分级:2级30例,3级21例,4级8例。2组患者临床资料比较差异无统计学意义(P>0.05),具有可比性。本研究通过医院伦理委员会审核批准。
1.2 病例选择标准 纳入标准:符合《中国心力衰竭诊断和治疗指南2018》[6]中HF诊断标准;超声心动图显示LVEF<40%,心电图或动态心电图显示存在心律失常;心功能分级为Ⅲ~Ⅳ级;室性心律失常Lown分级为2~4级;均对本研究知情,且自愿加入。排除标准:严重脑血管疾病者;肝肾功能障碍者;中毒、心脏结构先天性异常所致心律失常者;精神或意识障碍者;对研究所用药物过敏者。
1.3 治疗方法 2组患者均给予规范化治疗,嘱其绝对卧床休息,取半卧位,给予低流量鼻导管吸氧,严格降压、调脂、降糖、抗血小板聚集,并针对性利尿、强心、扩张血管等抗心力衰竭治疗。在此基础上,对照组予盐酸胺碘酮片[赛诺菲(杭州)制药有限公司生产]每次0.2 g口服,每天3次,7 d评估1次病情,根据病情调整剂量至每天0.2~0.4 g,若病情持续好转,则逐渐减量至维持剂量每天0.2 g,连用10周。观察组予厄贝沙坦联合胺碘酮治疗:胺碘酮用法用量同对照组,厄贝沙坦片[赛诺菲(杭州)制药有限公司生产]起始剂量0.15 g口服,每天1次,无明显不适者可增量至0.2 g,每天1次,连用10周;期间每周复查1次心电图,若心率<40 次/min,或发生Ⅱ度以上房室传导阻滞,立即停药,给予针对性治疗[7]。2组均治疗10周后评价疗效。
1.4 观察指标与方法 (1)窦性心律情况:治疗后1个月、3个月、6个月复查心电图,记录恢复窦性心律患者比例;(2)心功能指标:治疗前后使用超声心动图测定患者左室射血分数(LVEF)、心输出量(CO)、心脏指数(CI)、左室舒张末期内径(LVEDD)、左室收缩末期内径(LVESD);(3)血清因子:治疗前后抽取患者外周静脉血3 ml,分析血清及血浆,血清用ELISA法测定基质金属蛋白酶-9(MMP-9),血浆用免疫放射法测定血管紧张素Ⅱ(AngⅡ)、醛固酮(ALD),免疫发光法测定脑钠肽(BNP);(4)不良反应:包括QT间期延长、窦性心动过缓、胃肠不适。
1.5 疗效判断标准[8]显效:症状及体征显著缓解或基本消失,心功能达≥2级,心电图基本恢复窦性心律,或短阵室速减少>90%;有效:症状及体征有所减轻,心功能降低1级,心电图短阵室速减少50%~90%;无效:症状及体征改善不明显,心功能无改善甚至加重,心电图短阵室速减少<50%。总有效率=(显效+有效)/总例数×100%。
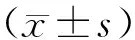
2 结 果
2.1 临床疗效比较 观察组总有效率为94.92%,高于对照组的77.97%(χ2=7.230,P=0.007),见表1。
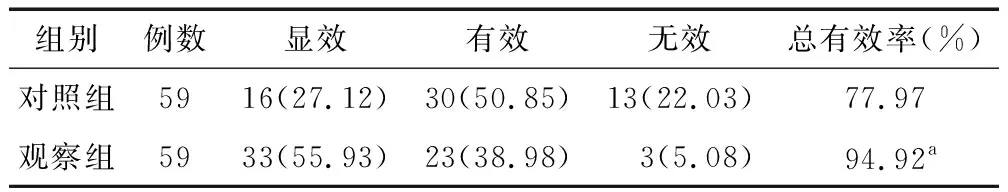
表1 对照组与观察组临床疗效比较 [例(%)]
2.2 窦性心律变化比较 治疗后1、3、6个月,观察组窦性心律正常患者比例均高于对照组(P<0.05或P<0.01),见表2。
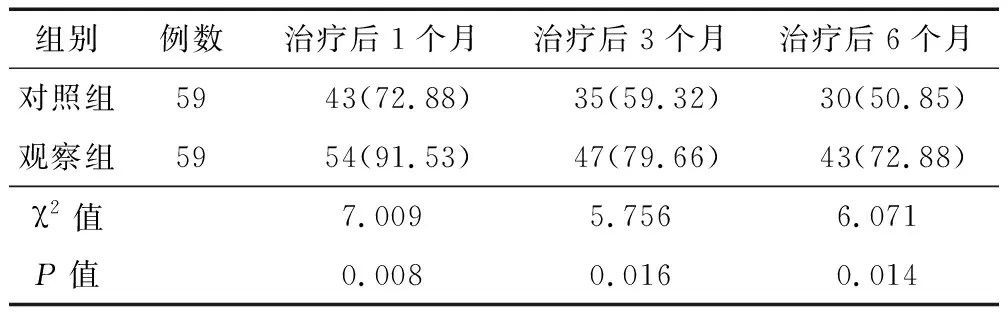
表2 对照组与观察组不同时点窦性心律正常患者比较 [例(%)]
2.3 心功能指标比较 治疗前,2组LVEF、CO、CI、LVEDD、LVESD比较差异无统计学意义(P>0.05);治疗10周后,2组LVEF、CO、CI高于治疗前,LVEDD、LVESD小于治疗前,且观察组变化幅度大于对照组(P均<0.01),见表3。
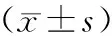
表3 对照组与观察组治疗前后心功能指标比较
2.4 血清因子水平比较 治疗前,2组BNP、MMP-9、AngⅡ、ALD水平比较差异无统计学意义(P>0.05);治疗10周后,2组BNP、MMP-9、AngⅡ、ALD水平低于治疗前,且观察组低于对照组(P均<0.01),见表4。
表4 对照组与观察组治疗前后血清因子水平比较
2.5 不良反应比较 观察组与对照组不良反应总发生率比较差异无统计学意义(6.78% vs. 5.08%,P=1.000),见表5。
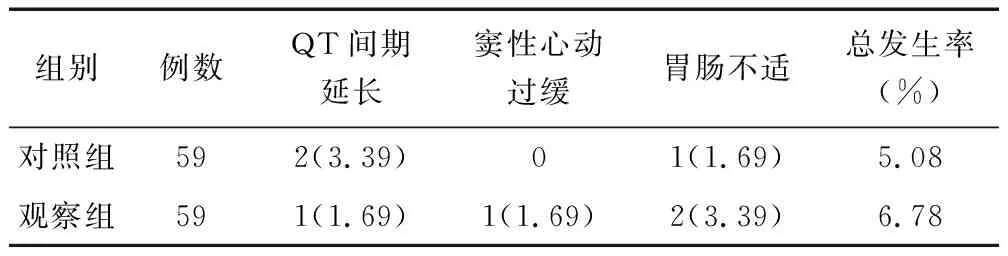
表5 对照组与观察组不良反应比较 [例(%)]
3 讨 论
HF临床治疗仍缺乏根治手段,多通过综合治疗延缓病情进展、延长生存时间,预后较差,发生并发症的风险高。心律失常是HF常见并发症之一,临床以室性心律失常为主,心律失常与HF两者互为影响,可加速心功能恶化,增加患者病死率[9]。
心室重构是HF病变基础,MMP-9是心肌基质重要因子之一,可降解心肌中胶原基质,促进心肌基质重构[10]。BNP是心肌损伤标志物,在心肌受损后释放入血,能客观反映心功能[11]。RAAS系统过度激活是促进心室重构的重要因素,RAAS系统可调控血容量及外周血管阻力,若过度激活,则外周阻力明显增加,血容量减少,心脏负荷增大,加大心脏泵血难度[12]。AngⅡ可促使成纤维细胞异常增生,继而促使心肌纤维化,促进心室重构。还可促使心肌内钙离子超载,导致心电重塑,诱发心律失常[13]。而ALD的释放可促进血管收缩,增加外周阻力和心脏负荷。因此,这些因子均对HF病情有负面影响。胺碘酮为轻度非竞争性α及β肾上腺素受体阻滞剂,可直接作用于心肌动作电位,延长有效不应期,控制室性心律失常,并降低窦房结自律性,减慢窦房结传导速度,达到抗心律失常目的,且胺碘酮负性肌力作用小,可改善心肌供血,扩张各级血管,协同抗HF[14-15]。厄贝沙坦是ARB类药物,可有效阻断AngⅡ与AT1结合,抑制血管收缩,减少ALD释放,达到扩张血管、降低外周阻力、降压及减轻心脏负荷作用[16]。同时,拮抗RAAS系统过度激活,抑制心室重构,减少心肌耗氧量,从而改善心功能,增加心排出血量,控制HF病情。两药协同使用能发挥各自优势,提高保护心功能、抑制心室重构的效果,并有效恢复窦性心律,避免HF和心律失常的恶性循环[17]。
本研究结果显示,观察组在临床疗效、窦性心率情况、心功能、血清因子、不良反应等指标上均优于对照组。证实治疗HF并发心律失常在控制HF基础上,应积极进行抗心律失常治疗。厄贝沙坦联合胺碘酮治疗能发挥协同作用,一方面胺碘酮可快速控制心律失常,减慢心率,降低窦房结传导速度,促进恢复窦性心律;另一方面厄贝沙坦能有效阻断AngⅡ作用,扩张血管,抑制心室重构,减轻HF病情。
BNP是心肌损伤敏感性标志物,存在于心肌细胞中,在心肌受损,心肌细胞破裂后释放入血,导致血清BNP水平升高,与心肌损伤程度呈正相关,是评估心肌受损程度的特异性、敏感性指标。MMP-9是一种基质金属蛋白酶家族中的蛋白酶,被激活后可破坏、降解细胞外基质,沿着缺失的细胞基底膜向正常组织浸润,可促进细胞损伤的发生发展,与心肌细胞损伤密切相关。AngⅡ在心血管疾病中有重要作用,可促进心肌纤维化、心室重构。心肌细胞中存在2种AngⅡ受体,通过阻断AngⅡ与受体AT1结合,减少AngⅡ在HF中的作用,抑制心室重构。ALD可调节机体钠、钾代谢及细胞外液容量,其受到肾素—血管紧张素系统控制,若分泌增多可明显增加机体循环血容量,增加心脏负荷,促进HF病情进展。因此,这4项指标对评估心肌受损程度及治疗效果有重要作用。而经胺碘酮联合厄贝沙坦治疗后,观察组BNP、MMP-9、AngⅡ、ALD水平均显著下降,提示心肌损伤程度减轻,受损心肌细胞逐步修复,心功能也逐步得到改善,HF并发心律失常的病情得到明显控制。
综上所述,厄贝沙坦联合胺碘酮治疗HF并发心律失常的临床疗效显著,可有效改善心脏结构及功能,增加LVEF,降低BNP、MMP-9等心肌损伤因子水平,抑制RAAS系统过度激活,改善心力衰竭、恢复窦性心律,且安全性较高。
利益冲突所有作者声明无利益冲突

