高危型HPV感染与阴道微生态环境的相关性分析
曹 馨 张慧雅
(西电集团医院妇产科,陕西 西安,710077)
发生宫颈癌的主要因素为高危型HPV感染。多项研究表明,除外个人行为,免疫功能异常、吸烟、口服避孕药以及年龄等风险因素都与HPV感染存在相关性[1-2]。女性阴道属于开放性通道,大量微生物寄居在内,维持阴道的微生态平衡。近年来,有文献报道,当HPV入侵时,需要经过机体的第一道防线,即阴道微生态系统,一旦该系统平衡遭受破坏,如微生物数量和种类的改变等,均可导致妇科生殖道相关疾病的发生,且使HPV感染风险增加,同时降低其清除率[3]。
本研究主要就高危型HPV感染与阴道微生态系统间的相关性展开探讨,为今后开展宫颈病变的预防及治疗工作提供一些基础理论依据,现汇报如下。
1 资料与方法
1.1 一般资料
随机收集2020年12月—2021年12月于西电集团医院妇产门诊进行妇科健康体检的280名女性的体检资料进行分析,以有无感染高危型HPV为依据将患者分为病例组和对照组。病例组包括高危型HPV阳性共153例,年龄20~60岁,平均年龄(38.84±11.35)岁。对照组包括HPV阴性共127例,年龄20~60岁,平均年龄(38.08±9.60)岁。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。患者及其家属对本研究内容均知情并签署知情同意书。本研究获得西电集团医院医学伦理委员会审批通过。
1.2 纳入与排除标准
纳入标准:①患者高危型HPV检测结果呈阳性[4],经阴道镜活检宫颈病理排除宫颈癌及宫颈上皮内瘤变,健康者高危HPV检测结果呈阴性;②年龄20~60岁者。
排除标准:①处于月经期、哺乳期、妊娠期者;②有宫颈锥切术、全子宫切除术史者;③存在免疫系统疾病者;④中途由于各种原因退出研究者。
1.3 方法
标本采集取截石位,使用窥阴器充分暴露阴道、宫颈口。阴道微生态标本采集:采用一次性女用拭子,取棉拭子从阴道壁上1/3处采集少许分泌物置于拭子管中,进行阴道微生态检测。宫颈HPV标本采集:采用一次性使用宫颈采样拭子于宫颈口按顺时针方向旋转2~4圈,将标本置于2 mL样本释放剂中,保存于(-20±5)℃冰箱进行HPV检测。
1.4 观察指标
①阴道微生态检测。利用江苏硕士诊断技术有限公司提供的阴道微生态联合测定试剂盒进行阴道微生态检测,包括观察菌群密集度、菌群多样性,同时进行4项功能检测,包括pH、过氧化氢酶、唾液酸苷酶、白细胞酯酶。判定标准:过氧化氢呈红色为-,黄色为+;唾液酸苷酶活性呈无色为-,红色为+,紫色为++;白细胞酯酶呈淡蓝色为+,天蓝色为++。②阴道病原微生物以及Nugent评分。比较两组受试者细菌性阴道病(BV)、滴虫性阴道炎(TV)、外阴阴道假丝酵母菌(VVC)的检出率并进行Nugent评分。依据BV的诊断标准将Nugent评分分为三级,0~3分:Ⅰ级(正常状态);4~6分:Ⅱ级(BV中间型);7~10分:Ⅲ级(BV型)。
1.5 统计学分析
2 结果
2.1 两组阴道菌群密集度比较
依据阴道菌群密集度判定标准,正常阴道微生态环境,其菌群密集度分级为Ⅱ~Ⅲ级。病例组菌群密集度正常有120例,异常33例,异常率为21.57%;对照组中菌群密集度正常有110例,异常17例,异常率为13.39%,两组比较,差异无统计学意义(P>0.05),见表1。
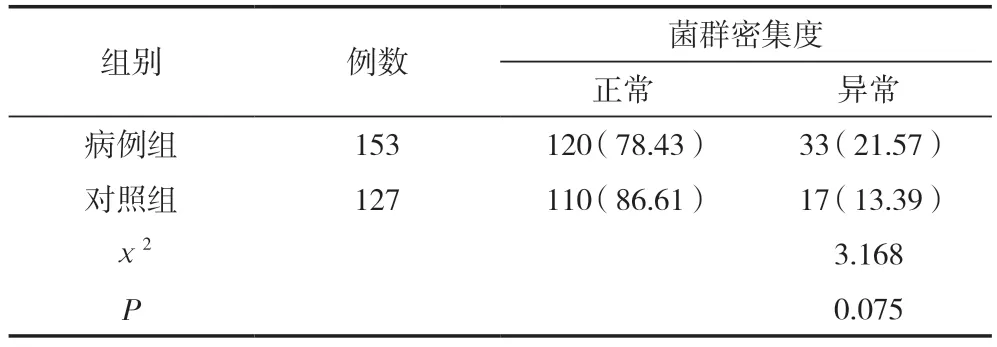
表1 两组阴道菌群密集度比较 [n(%)]
2.2 两组阴道菌群多样性比较
依据阴道菌群多样性判定标准,正常阴道微生态环境,其阴道菌群多样性分级为Ⅱ~Ⅲ级。病例组阴道菌群多样性异常有10例,占比为6.54%;对照组阴道菌群多样性异常有7例,占比5.51%,两组比较,差异无统计学意义(P>0.05),见表2。
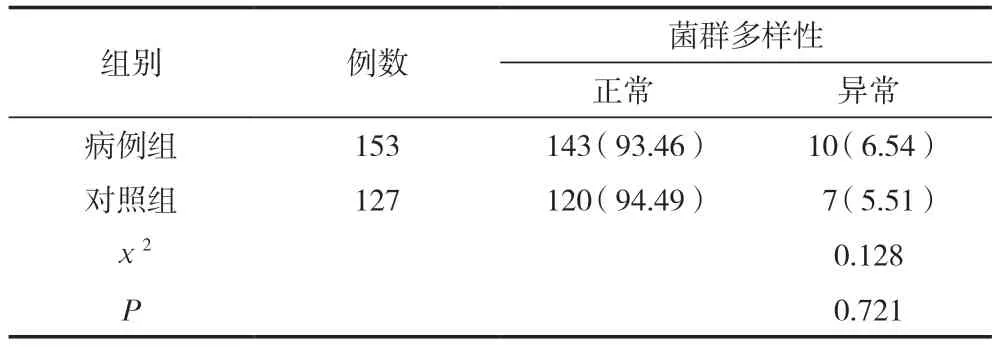
表2 两组阴道菌群多样性比较 [n(%)]
2.3 两组阴道微生态功能检测结果比较
病例组阴道pH≥4.5者占比、过氧化氢酶阳性率、唾液酸苷酶阳性率、白细胞酯酶阳性率均高于对照组,差异均有统计学意义(P<0.05),见表3。

表3 两组阴道微生态功能检测结果比较 [n(%)]
2.4 两组阴道病原微生物比较
在全部280例受试者中,BV检出率为20.00%(56/280),TV检出率为1.43%(4/280),VVC检出率为5.00%(14/280)。其中病例组BV阳性率为33.33%(51/153),对照组BV阳性率为3.94%(5/127),组间比较,差异有统计学意义(P<0.05)。病例组TV阳性率、VVC阳性率与对照组相比,差异均无统计学意义 (P>0.05),见表4。
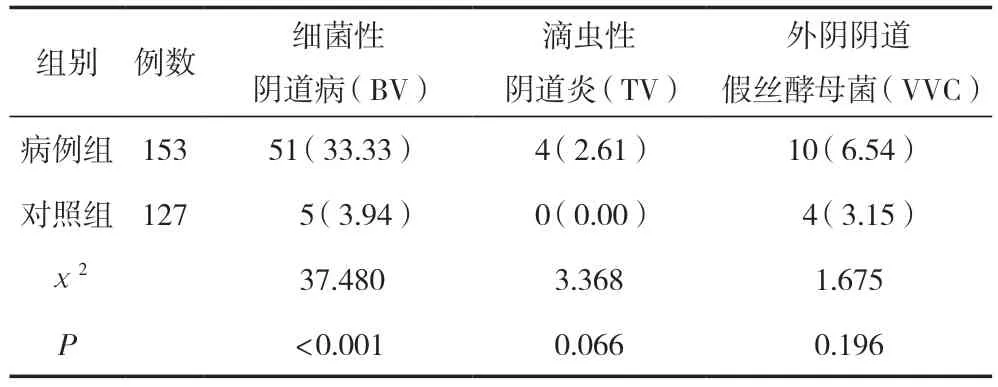
表4 两组阴道病原微生物比较 [n(%)]
2.5 两组Nugent评分比较
采用χ2检验和二元Logistic回归模型进行统计学分析后发现,伴随着Nugent评分的升高,HPV高危型感染的风险随之升高4.986~6.791倍(χ21=21.489,P1<0.05,OR1=4.986,95% CI1:2.424~10.258;χ22=17.573,P2<0.05,OR2=6.791,95% CI2:2.503~18.420),见表5、表6。
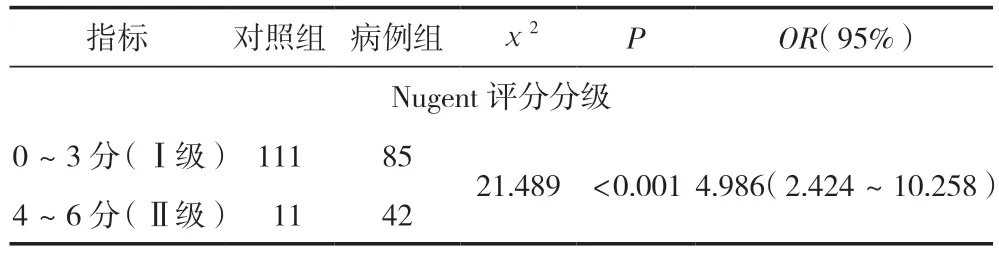
表5 Nugent评分Ⅰ、Ⅱ级组间二元Logistic回归分析

表6 Nugent评分Ⅰ、Ⅲ级组间 Logistic回归分析
3 讨论
正常阴道菌群中的优势菌为乳杆菌,既有占位效应[5],防御致病微生物侵袭,也可有效分解阴道上皮糖原,维持阴道局部的酸性环境[6],抑制细菌生长、病毒黏附,维持阴道内环境的稳定,保证阴道自净能力,降低罹患宫颈病变的风险[7-8]。阴道生态平衡受到外源病原体入侵或失衡时,导致阴道内的pH发生变化,不利于乳杆菌生长,酸性环境被破坏,导致加德纳菌、厌氧菌、假丝酵母菌繁殖。阴道微生态平衡被打破,也可导致高危型HPV感染率增加。
关于BV与高危型HPV感染的相关性,现有大量研究结论多倾向于二者之间具有一定相关性[9]。当发生BV时,阴道乳酸杆菌数量减少,功能下降,厌氧菌增多[10],导致阴道屏障免疫力下降,病毒清除能力降低[11-12]。GUO Y I等[13]对707例高危HPV感染患者进行阴道微生态环境分析及相关性研究,结果表明HPV高危型感染组BV患病率为11.2%,对照组BV患病率为5.0%,显著低于高危HPV感染组,差异有统计学意义(P<0.05)。本研究结果也显示,病例组中BV患病率高于对照组,差异有统计学意义(P<0.05)。Nugent评分是国际通用的较准确诊断BV的实验室方法。显微镜10×100油镜区分以下形态的细菌,革兰阳性大杆菌(乳酸杆菌)、革兰染色阴阳性不定小杆菌(GV)、革兰阴性小杆菌(拟杆菌)、革兰染色阴阳性不定的弯曲杆菌(动弯杆菌)等,根据每个油镜视野细菌数量换算成积分,再按公式(总积分=乳酸杆菌+GV和拟杆菌+动弯杆菌)计算总积分,Nugent评分1~3分正常;4~6分为中间型;≥7分为BV。本文研究结果显示,Nugent评分4~6分是Nugent评分1~3分高危HPV感染组风险的4.986倍;Nugent评分7~10分是Nugent评分1~3分高危HPV感染组风险的6.791倍,说明BV阳性会增加高危型HPV感染风险。
关于VVC与高危型HPV感染的相关性,许多研究并不一致。GODOY-VITORINO F等[14]学者在对62例高危型HPV感染的西班牙裔育龄期妇女的研究中发现,阴道真菌感染与高危型HPV感染及宫颈上皮内瘤变程度相关。该研究还提示,同时罹患阴道真菌感染及高危型HPV感染患者的阴道分泌物样本中真菌多样性更高,并提出阴道乳杆菌的减少可能会增加假丝酵母菌定植阴道壁的机会,还可能是某些特定的假丝酵母菌的感染可以抑制乳杆菌的生长。但孟龄婷等[15]对1 261名妇科门诊患者进行观察性研究提示,VVC与HPV感染无相关性。本研究结果显示,VVC与高危型HPV感染无相关性,结合其他研究分析显示,VVC阳性可能为高危型HPV感染的相对保护性因素,其原因可能是真菌感染使阴道处于偏酸的环境,且有研究提示酸性环境不利于高危型HPV病毒定植[16]。
目前,关于TV与HPV感染是否具有相关性,学者的研究仍存在争议。GRAM I T等[17]对43 016名挪威妇女进行历时10年的观察性研究发现,经过多元回归模型显示,TV感染与未感染任何女性相比,HPV感染风险增加3.5倍(95%CI:1.9~6.6),宫颈上皮内瘤变的相对进展速率为2.1倍(95%CI:1.3~3.4)。该项研究结果揭示了TV感染与宫颈肿瘤形成之间存在关联,证实了HPV高危型感染是宫颈癌前病变的致病因素。然而,GHOSH I等[18]研究却提示,同时感染高危型HPV和TV的女性发生宫颈肿瘤的发病率较高,但发生CINIII的风险没有增加,提示TV可能为恶性生长的继发感染,而不是诱因。本研究也显示,TV与高危型HPV感染无相关性与之相符。
阴道微生态的失衡包括阴道微生物群的变化,乳杆菌数目及功能的减低,从而导致阴道局部屏障功能被破坏,一方面有利于高危型HPV侵袭上皮细胞,促进高危型HPV的持续感染,诱发宫颈病变;另一方面HPV感染也会破坏阴道微生态平衡。
维持阴道乳杆菌的优势菌地位,维持阴道微生态平衡,可以减少高危型HPV感染,加速其清除,防止宫颈病变的发生。探讨高危型HPV感染与阴道微生态环境的相关性,为预防及降低高危型HPV感染提供了新思路和证据,特定的阴道微生物指标可能会作为宫颈病变新的生物标记物。
本研究的不足之处在于,病例中各种阴道功能指标及病原微生物阳性病例数偏少,加之结合国内、外相关研究文献显示,阴道微生态与HPV高危型感染二者之间的相关性尚未完全明确,亟待大量临床研究来证实。

