周永明教授中药经验方维持治疗侵袭性B 细胞非霍奇金淋巴瘤的探索性研究
张福鹏,李捷凯,陈海琳,朱文伟,周永明*
(1.上海中医药大学附属岳阳中西医结合医院血液内科,上海 200437; 2.山西省中医院中医临床研究基地,山西 太原 030012)
侵袭性B 细胞非霍奇金淋巴瘤是世界卫生组织在2017年更新的淋巴瘤分型中根据临床病理特征、免疫组化及细胞起源等划分的,包括弥漫大B 细胞淋巴瘤、滤泡型淋巴瘤、套细胞淋巴瘤、ALK 阳性大B 细胞淋巴瘤、浆母细胞淋巴瘤、Burkitt 淋巴瘤等[1],尽管利妥昔单抗联合CHOP样方案已成为本病标准治疗手段,但仍有50%的患者会出现复发或难治现象[2],故针对其诱导、巩固治疗达完全缓解后的维持治疗是研究重点[3]。
中医药治疗淋巴瘤历史悠久,属于“恶核” “石疽”“痰毒” “癥瘕” “瘰疬” 等范畴[4-5]。在《恶性肿瘤中医诊疗指南》 中指出,中医药治疗恶性淋巴瘤贯穿发病始终,尤其在各阶段辨证分型、增效减毒的辅助治疗方面,但近20 年相关文献资料并未描述对淋巴瘤中医辨证分型属于疾病进程的哪个阶段、哪种病理分型疗效判定[6],特别是大部分方案停留在经验阶段,缺乏临床研究及长期观察[7]。本研究基于真实世界病例结合既往经验[8],回顾上海中医药大学附属岳阳中西医结合医院周永明教授中药经验方维持治疗侵袭性B 细胞非霍奇金淋巴瘤的探索性研究,探讨影响中药维持治疗本病无进展生存期的预后因素,现报道如下。
1 资料与方法
1.1 一般资料 2017 年1 月至2020 年10 月就诊于上海中医药大学附属岳阳中西医结合医院(包括大柏树总院、青海路分院) 周永明教授门诊的53 例侵袭性B 细胞非霍奇金淋巴瘤患者,连续性入组,收集相关资料,包括性别、年龄、确诊时Ann Arbor 分期、美国东部肿瘤协作组(ECOG) 体能状态评分、乳酸脱氢酶(LDH)、国际预后指数(IPI) 及Hans 分型区分生发中心(GCB) 来源、非生发中心(non-GCB) 来源2 种亚型。研究经上海中医药大学附属岳阳中西医结合医院伦理委员会批准(批件号2020-180)。
1.2 纳入标准 ①参照《血液病诊断及疗效标准》 (第4版)[9],根据临床症状、病理组织学、免疫学及细胞遗传学确诊为侵袭性B 细胞非霍奇金淋巴瘤; ②经标准一线化疗方案4~6 个周期后部分缓解或完全缓解; ③愿意口服中药治疗,并坚持2 个疗程配合门诊随访; ④患者了解本研究,签署知情同意书。
1.3 排除标准 ①同时应用利妥昔单抗、来那度胺等药物维持治疗; ②未在医院门诊购买药物; ③处方缺失或资料不完整; ④患有精神性疾病,无自主行为能力; ⑤需进一步大剂量化疗序贯自体造血干细胞移植。
1.4 治疗手段 对于符合“1.2” “1.3” 项下标准的患者,以周永明教授经验方[10](黄芪、女贞子、党参、白芍、半枝莲、白花蛇舌草、浙贝母、半夏、白术、夏枯草、白英、白芥子、玄参、菟丝子、牡蛎、木馒头、炙甘草)为主要干预药物,腰膝酸软者,加桑寄生、杜仲; 口苦者,加苍耳草、黄芩; 胃脘不适者,加黄连、吴茱萸; 周身瘙痒者,加凌霄花、蝉蜕、葎草; 夜寐眠差者,加龙骨、酸枣仁; 胸胁不适者,加柴胡、郁金等,水煎200 mL,每天1 剂,早晚分服,以3 个月为1 个疗程。
1.5 研究终点考察 随访方式主要为电话随访和住院或门诊病例随访,以无进展生存时间(PFS) 为随访终点,定义为化疗结束至进展、复发、死亡、挽救性化疗、自体干细胞移植或末次随访时间。再检测安全性指标,包括血液学毒性、肝肾功能损伤或机体其他损伤。
1.6 统计学分析 通过SPSS 24.0 软件进行处理,计量资料以(±s) 表示,采用Kaplan-Meier 法描绘PFS 曲线,Breslow 法进行检验,并以COX 回归方程进行单因素、多因素回归分析,其中前者采用逐步回归法,后者采用向前回归法。
2 结果
2.1 一般资料 所有患者均达到研究终点时间,具体见表1。
表1 患者一般资料(±s,n=53)
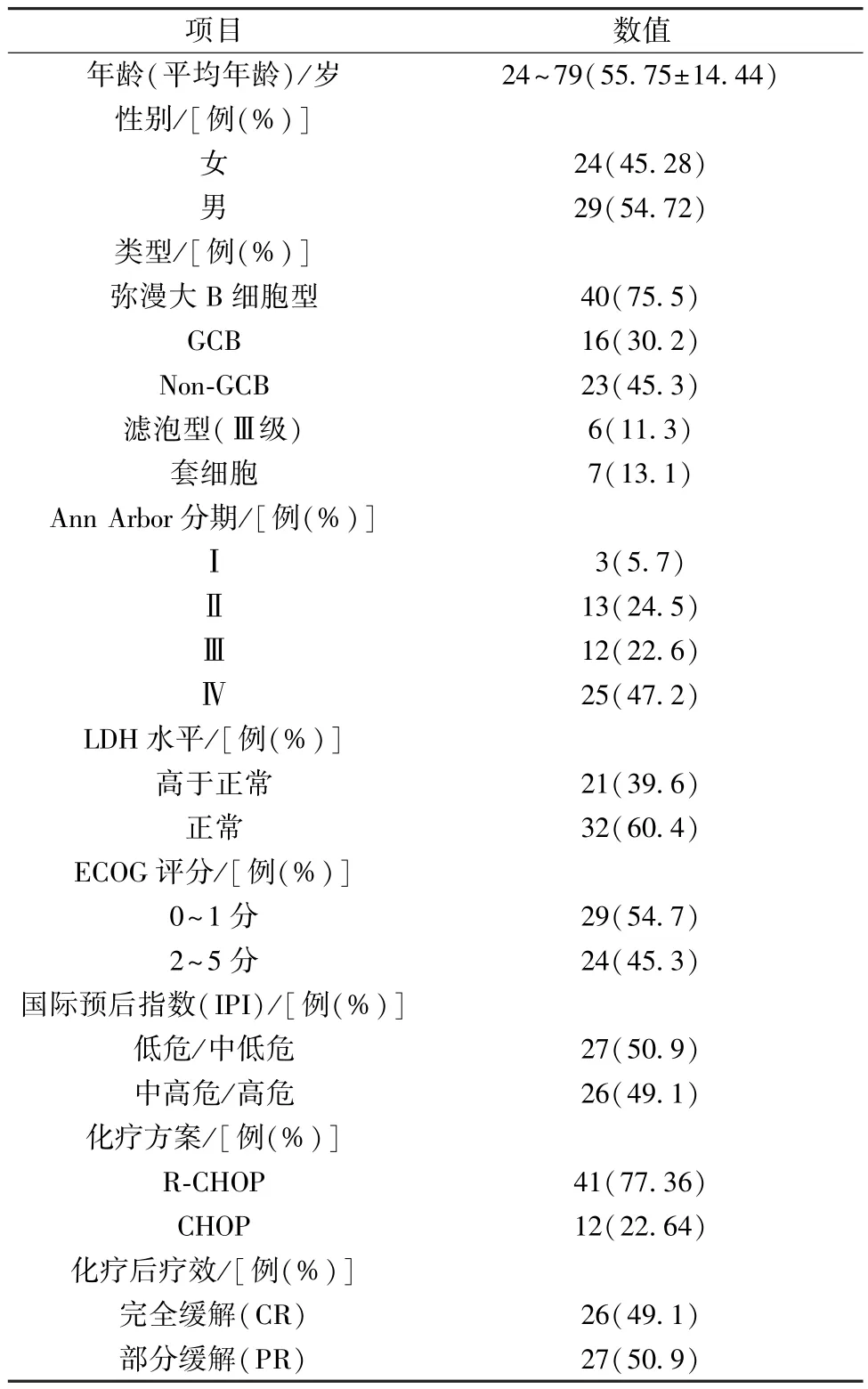
表1 患者一般资料(±s,n=53)
项目数值年龄(平均年龄)/岁24~79(55.75±14.44)性别/[例(%)]女24(45.28)男29(54.72)类型/[例(%)]弥漫大B 细胞型40(75.5)GCB16(30.2)Non-GCB23(45.3)滤泡型(Ⅲ级)6(11.3)套细胞7(13.1)Ann Arbor 分期/[例(%)]Ⅰ3(5.7)Ⅱ13(24.5)Ⅲ12(22.6)Ⅳ25(47.2)LDH 水平/[例(%)]高于正常21(39.6)正常32(60.4)ECOG 评分/[例(%)]0~1 分29(54.7)2~5 分24(45.3)国际预后指数(IPI)/[例(%)]低危/中低危27(50.9)中高危/高危26(49.1)化疗方案/[例(%)]R-CHOP41(77.36)CHOP12(22.64)化疗后疗效/[例(%)]完全缓解(CR)26(49.1)部分缓解(PR)27(50.9)
2.2 PFS 及预后分析 53 例患者中位PFS 为16 个月(范围2 ~45 个月),男性、女性差异无统计学意义 (P=0.309),高龄、低龄亦然(P=0.469),见图1。

图1 中药经验方维持治疗反应的PFS
单因素分析结果显示,ECOG 评分2 分以上 (P=0.039)、LDH 高表达(P<0.001)、IPI 中高危/高危(P=0.005) 是影响PFS 的不良因素,而年龄(P=0.068)、性别(P=0.435)、确诊时Ann Arbor 分级(P=0.89)、Hans分型(P=0.185) 与PFS 无明显相关性。将ECOG 评分、LDH、年龄、性别、确诊时Ann Arbor 分级、Hans 分型、IPI 等纳入Cox 比例风险模型进行多因素分析,结果见表2,可知IPI 中高危/高危 (P=0.002)、LDH 高表达 (P<0.001) 是缩短PFS 的独立预后指标。
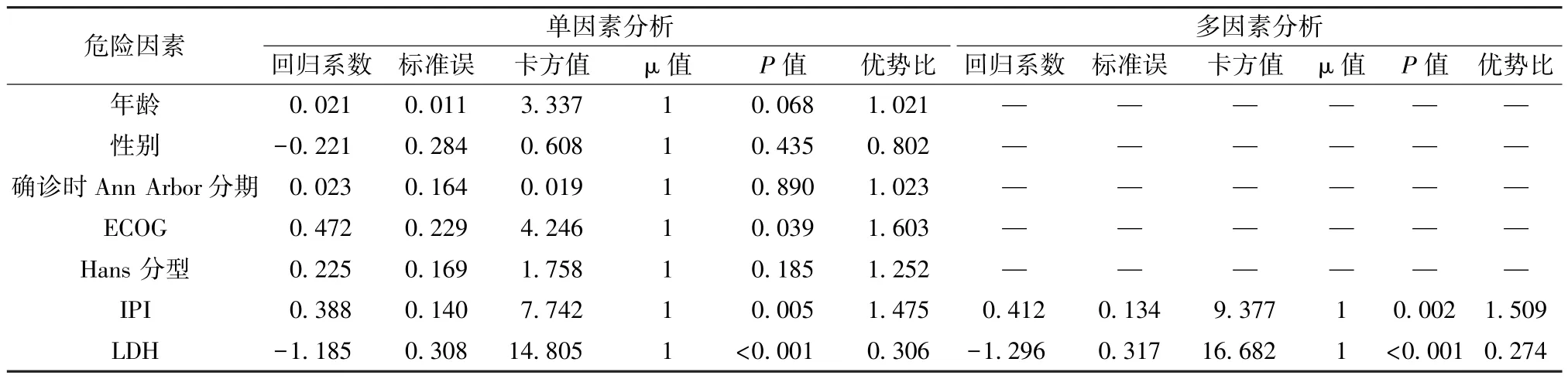
表2 影响中药经验方维持治疗侵袭性淋巴瘤患者PFS 的预后分析结果
2.3 安全性指标 53 例患者定期随访血常规、肝肾功能等血液生化指标,均未发现治疗相关性血液毒性、肝肾功能损伤。
3 讨论
侵袭性B 细胞非霍奇金淋巴瘤是临床常见的一类生物学高度异质的恶性淋巴瘤,临床预后迥异[11]。在诱导巩固治疗达到缓解后,进行维持治疗以追求长期无进展生存时间(PFS) 和总生存时间(OS) 是近30 年来研究的重点。
PRIMA 是第一个研究利妥昔单抗维持治疗侵袭性B 细胞非霍奇金淋巴瘤的临床研究,在高肿瘤负荷的滤泡淋巴瘤患者中PFS 有所延长,但药物不良反应发生率达56.9%[12]。国内开展维持治疗侵袭性B 细胞非霍奇金淋巴瘤的研究较少,而且与国外有所差异,谭淑瑜等[13]应用利妥昔单抗维持治疗弥漫大B 细胞淋巴瘤19 例,仅8 例(42.1%) 按时完成8 个疗程维持治疗,而且血液学不良反应发生率在50%以上。由于单纯西药疗效的不确定性和临床的低执行率,中医药在维持治疗中得以实施,中国中西医结合学会血液病专业委员会淋巴瘤专家委员会亦推荐中医分型论治主要针对放化疗标准疗程全部结束之后的患者[14]。
本研究基于上海市名中医周永明教授多年治疗恶性淋巴瘤的重要经验方,采用回顾性、单中心、单臂、探索性研究,从真实世界病例入手为中医药维持治疗侵袭性B 细胞非霍奇金淋巴瘤提供依据。目前,越来越多的恶性淋巴瘤患者寻求中医药治疗,但近年来报道主要局限于个案经验的总结,尤其基于基因谱分型的中医药辨证分治更是鲜有论及,而且中医药治疗导致的肝功能损伤、肾功能衰竭、肺纤维化等不良反应更是层出不穷,本研究在在定期检测安全性指标的前提下未发现治疗相关性毒副作用,表明该方作为侵袭性淋巴瘤的维持治疗是比较理想的。
预后单因素分析显示,ECOG 评分2 分以上,LDH 高表达,IPI 中高危/高危,而多因素分析提示IPI、LDH 是独立预后因素,提示临床医师针对高危组侵袭性淋巴瘤、LDH 初始表达较高患者,应积极争取建议中西医结合维持治疗方案,以推迟淋巴瘤复发难治时间,而对于中低危、低水平LDH 患者可应用中医药维持治疗,从而获得有效延长PFS。上述结果对中药天然成分抗非霍奇金淋巴瘤协调作用进行了有效补充[15]。
综上所述,中药对于持治疗侵袭性淋巴瘤具有一定作用,而且在监测安全性指标的前提下LDH、IPI 仍是影响侵袭性B 细胞非霍奇金淋巴瘤无进展生存期的重要因素。但本研究未对比中药治疗和西药治疗之间疗效的差异,并且由于研究样本量较小,随访时间较短,而且为回顾性考察,故需要进行大样本、多中心、前瞻性、阳性对照的临床研究来进一步证实中医药在维持治疗侵袭性淋巴瘤中的作用,同时从分子标记物、基因水平进一步挖掘侵袭性淋巴瘤中医药适宜人群。

