补阳还五汤联合针灸治疗自发性脑出血微创手术后恢复期的疗效观察
朱志恒 潘向东 叶 琦 申友奎 彭 亮
自发性脑出血是临床中最常见的脑血管疾病之一[1],发病率逐年上升,在我国脑卒中各亚型中高居第二位,是我国成人非传染性疾病致残、致死的首要原因[2]。微创外科手术是脑出血治疗中快速降低颅内高压,清除颅内血肿的重要方法之一,因其创伤小、见效快而广受好评,但在临床观察中发现,大部分经微创手术治疗的脑出血患者术后仍存在不同程度的神经功能障碍,且对于致残率、病死率等远期收益有限。因此,减轻患者神经功能障碍程度,改善远期预后,缩短康复时间仍是临床中亟需解决的重要问题。众多研究表明,中药联合针灸治疗可有效改善脑卒中患者的神经功能,减少后遗症,但目前研究多集中于脑梗死方向,对于经微创手术治疗后的自发性脑出血恢复期患者的报道较少。本研究观察补阳还五汤联合针灸对自发性脑出血患者术后恢复期的治疗效果。现报道如下。
1 资料与方法
1.1 一般资料 本研究选取2020 年1 月至2022 年12 月于杭州市临安区中医院脑外科就诊,经影像学检查确诊为自发性脑出血的患者86 例,以随机数字表法分为观察组、对照组,各43 例。本研究已通过杭州市临安区中医院伦理委员会批准(伦理号:20220518),所有患者入组前均充分知晓研究内容并签署知情同意书。
1.2 诊断标准 (1)西医诊断标准参照《中国脑出血诊治指南(2019)》[3]拟定:非外伤出血脑出血,突然发作,伴有呕吐、血压升高及头痛;病情进展迅速,短时间内出现意识障碍、肢体障碍及其他神经系统局灶症状;结合CT 与脑血管造影等检查确诊。(2)中医诊断标准参考《中风病诊断与疗效评定标准(试行)》[4]和《中医内科学》(“十四五”规划教材)[5]拟定,以气虚血瘀型为主要治疗证型。主症:半身不遂或伴有意识障碍,言语不利;次症:肢软无力,言语蹇涩、口眼喎斜,面色无华,舌淡紫、苔薄白、脉细涩无力,具备2个主症以及1 个次症,结合舌、脉诊即可诊断。
1.3 纳入标准 (1)符合西医诊断标准,并有微创手术指征;(2)首次发病,并在入院后48 h 内行微创手术治疗;(3)术后恢复期中医辨证属于气虚血瘀型。(4)患者或家属自愿加入本研究,并签署知情同意书。
1.4 排除标准 (1)出血诊断原因为血管瘤破裂等继发性脑出血;(2)既往有脑卒中病史或并发多部位脑出血及术后再出血者;(3)合并严重心肺、肝肾功能不全,凝血功能障碍,恶性肿瘤或合并精神障碍者;(4)拒绝中药或针灸治疗,或对本研究方案使用药物过敏者;(5)治疗过程中并发其他严重疾病影响研究结果或中途脱落者。
1.5 治疗方法 所有患者均根据《中国脑出血诊治指南(2019)》[3]治疗原则,在发病48 h 内给予颅内血肿微创穿刺引流手术治疗,对照组术后给予西医常规治疗,如控制血压、止血并预防再出血、脱水降颅内压、清除氧自由基、预防感染及维持水电解质平衡等对症治疗。观察组在对照组的基础上加用中药口服,方用补阳还五汤加减,具体如下:黄芪30 g,川芎、桃仁、红花、赤芍、当归尾、地龙各10 g。每日1次,水煎取液400 mL,分早晚2 次温服。若有呛咳、吞咽困难者鼻饲给药。所有中药材均由本院中药房提供,为同一批次药材,由煎药房统一制备。
术后恢复期开始予针灸治疗,由本院针灸科固定高年资主治及以上医生实施,避开手术部位,根据患者病情辨证取穴。主穴:百会、四神聪、双侧风池、双侧太阳、患侧肩髃、手三里、曲池、外关、内关、双侧合谷、足三里、三阴交、阳陵泉等。采用毫针快速刺入,捻转得气后以平补平泻法运针,每隔10 min 运针1 次,单次运针时间在30 min 左右,每天1 次。
上述治疗以7 d 为1 个疗程,治疗4 个疗程后评估相关指标。
1.6 观察指标 (1)神经功能:神经功能缺损的评估采用美国国立研究院卒中量表(National Institute of Health Stroke Scale,NIHSS)评分[6]。NIHSS 量表评分项目包括意识水平、凝视、视野、面瘫、上下肢运动、肢体共济失调等11 个条目,评分范围为0~42 分,总分值越高,表明患者神经功能缺损程度越高。(2)脑血管功能:脑血管功能采用脑血管血流动力学进行评估[7]。分别于干预前、干预14 d 后采用经颅多普勒(TCD)血液动力学检测(仪器型号:TC-2000 型,德国EME 公司),脑血流动力学指标包括:脑血管平均血流速度、脑血管平均血流量、血管外周阻力、临界压力等指标。(3)运动功能和日常生活功能:运动功能评估采用简式运动功能评定量表(Fugl-Meyer)评分[8],总分0~100 分,0 分表示运功功能完全障碍,100 分表示完全正常,评分越高表示运动功能恢复越好;日常生活功能评估采用修订的改良巴氏(Barthel)指数评分量表[9],评分范围0~100 分,以20分、40 分、60 分为结点,低于20 分代表完全残疾,生活完全依赖,60 分以上代表生活基本可以自理,分数越高表明日常生活能力越好。
1.7 疗效评价 以NIHSS 量表评分为主进行疗效评价[10-11]。痊愈:经治疗,评分降低≤90%;显效:经治疗,45%≤评分降低<90%;有效:经治疗,18%<评分降低<45%;无效:未达到上述标准。
1.8 统计学方法 应用SPSS 25.0 软件处理所有纳入病例的数据。计量资料符合正态分布,用均数±标准差(±s)表示,组间比较采用独立样本t 检验,治疗前后对比采用配对样本t 检验;计数资料用百分比(%)表示,采用χ2检验。以P<0.05 为差异具有统计学意义。
2 结 果
2.1 两组自发性脑出血患者一般资料比较 本研究中符合纳入标准的自发性脑出血患者共计86 例,在研究过程中因病情变化、随访中断等原因脱落6 例,最终纳入观察组、对照组各40 例。其中对照组女13例,男27 例,年龄40~86(59.67±7.25)岁,血肿量(47.37±4.04)mL,病程(20.19±3.15)d。观察组女12例,男28 例,年龄42~80(59.49±7.37)岁,血肿量(47.52±3.92)mL,病程10~42(20.12±3.23)d。两组患者性别、年龄、血肿量与病程等一般资料比较,差异无统计学意义(P>0.05)。
2.2 两组自发性脑出血患者治疗前后神经功能比较两组患者治疗前NIHSS 评分比较,差异均无统计学意义(P>0.05);治疗后,两组患者NIHSS 评分较治疗前均有所下降(P<0.05);且治疗后,治疗组NIHSS评分与对照组比较下降程度更为明显,差异均有统计学意义(P<0.05)。见表1。
表1 两组自发性脑出血患者治疗前后神经功能比较(分,±s)
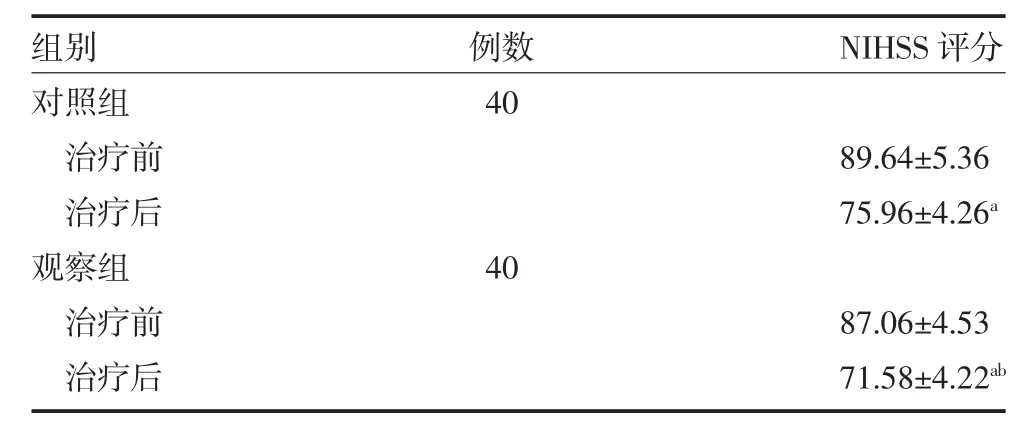
表1 两组自发性脑出血患者治疗前后神经功能比较(分,±s)
注:对照组给予西医常规治疗;观察组在对照组基础上予补阳还五汤联合针灸治疗;NIHSS 评分为美国国立研究院卒中量表;与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05
组别对照组治疗前治疗后观察组治疗前治疗后例数40 NIHSS 评分89.64±5.36 75.96±4.26a 40 87.06±4.53 71.58±4.22ab
2.3 两组自发性脑出血患者治疗前后脑血管功能比较 治疗前,两组患者脑血管血流动力学指标比较,差异无统计学意义(P>0.05);治疗后,两组患者各项指标较治疗前均有明显改善(P<0.05);与对照组比较,观察组平均血流速度、平均血流量上升,外周阻力、临界压力下降,差异有统计学意义(P<0.05)。见表2。
2.4 两组自发性脑出血患者治疗前后运动功能及日常生活能力比较 治疗前,两组患者Fugl-Meyer 评分、Barthel 指数比较,差异无统计学意义(P>0.05);治疗后,两组Fugl-Meyer 评分、Barthel 指数较治疗前均有明显改善,且观察组各项评分较对照组均提高,差异有统计学意义(P<0.05)。见表3。
表2 两组自发性脑出血患者治疗前后脑血管血流动力学比较(±s)
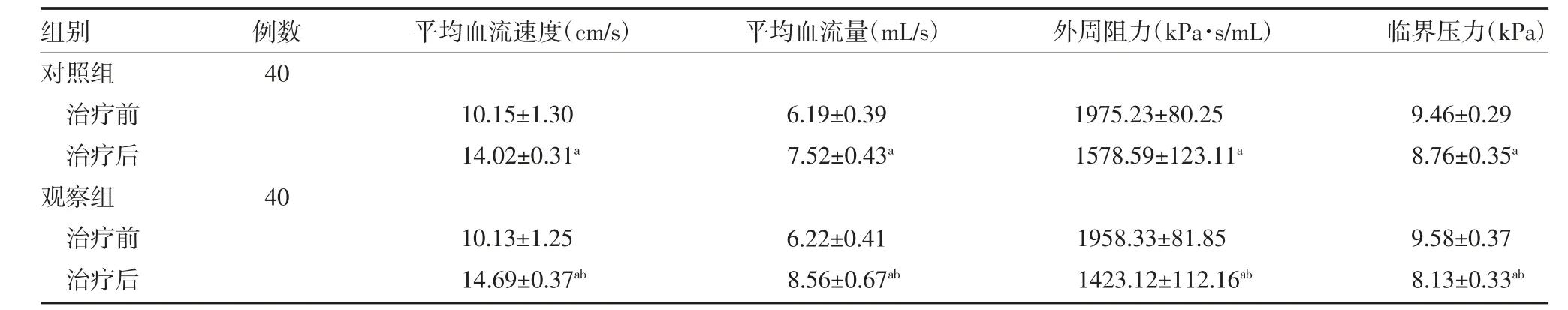
表2 两组自发性脑出血患者治疗前后脑血管血流动力学比较(±s)
注:对照组给予西医常规治疗;观察组在对照组基础上予补阳还五汤联合针灸治疗;与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05
组别对照组治疗前治疗后观察组治疗前治疗后例数40 40平均血流速度(cm/s)10.15±1.30 14.02±0.31a 10.13±1.25 14.69±0.37ab平均血流量(mL/s)6.19±0.39 7.52±0.43a 6.22±0.41 8.56±0.67ab外周阻力(kPa·s/mL)1975.23±80.25 1578.59±123.11a 1958.33±81.85 1423.12±112.16ab临界压力(kPa)9.46±0.29 8.76±0.35a 9.58±0.37 8.13±0.33ab
表3 两组自发性脑出血患者治疗前后运动功能及日常生活能力比较(分,±s)

表3 两组自发性脑出血患者治疗前后运动功能及日常生活能力比较(分,±s)
注:对照组给予西医常规治疗;观察组在对照组基础上予补阳还五汤联合针灸治疗;Fugl-Meyer 评分为简式运动功能评定量表;Barthel 指数为改良巴氏评分量表;与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05
组别对照组治疗前治疗后观察组治疗前治疗后例数40 Fugl-Meyer 评分Barthel 指数48.51±8.90 68.13±12.37a 39.21±9.75 63.46±10.97a 40 48.22±9.71 78.32±10.65ab 39.56±9.65 75.17±12.70ab
2.5 两组自发性脑出血患者临床疗效比较 观察组治疗后总有效率虽高于对照组,但差异无统计学意义(P>0.05)。见表4。
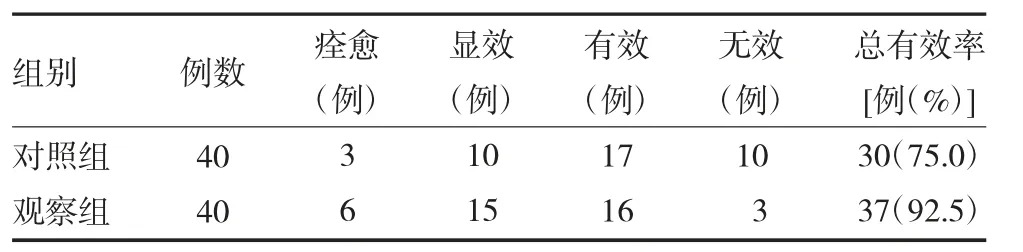
表4 两组自发性脑出血患者临床疗效比较
3 讨 论
自发性脑出血属于临床常见重症、急症。近年来,随着我国人口老龄化进展及患有高血压、糖尿病等基础疾病的人口总数日益增多,我国脑卒中流行病学呈现高发病率、高致残率、高死亡率、高复发率及高经济负担五大特点,是我国成人慢性非传染性疾病致残、致死的首要原因[12]。虽然随着医疗技术的进步及手术方法的改进,微创手术可快速清除颅内血肿,降低颅内高压,但对于脑卒中致残率等远期受益指标影响有限,且由于微创钻孔引流窗口较小,术后可能会存在颅内血肿引流不够充分等情况,影响预后康复时间[13]。中西医结合治疗可降低脑卒中患者致残率,改善患者预后,缩短康复时间[14-16]。
脑出血隶属于中医“中风”范畴。中医认为,中风发病系因阴阳失调、气血逆乱上犯于脑导致,其气血亏虚为本,致使血脉痹阻,尤其在中风发病后的恢复期,气虚血瘀等相关症状更加明显,故而在恢复期的治疗中强调行气则瘀血自除。补阳还五汤是清代王清任所创,其从“瘀血”立论,是中医治疗中风的经典方剂,具有行气活血、除瘀通络之功。方中桃仁、红花、赤芍、当归尾、川芎养血活血化瘀,重用黄芪为君以补气活血、通经活络;气为血之帅,血为气之母,气旺则可助血上下通行,血行则瘀血可散,且在活血的同时,注重养血以防气过于亢旺而妄行;在此基础上加用力专善走之地龙以通络逐瘀,共引诸药直达络中。全方补中有散,以补助通,共奏补气活血、祛瘀通络之功。现代药理学也证明,补阳还五汤具有清除氧自由基,提高动脉粥样硬化斑块稳定性,抑制血小板聚集及促进侧支循环建立等作用[17];还可以通过改善神经生长微环境以促进神经再生,减轻脑卒中后继发的神经功能损伤等[18]。补阳还五汤可通过多途径、多靶点改善脑卒中患者预后。
而针灸在脑卒中治疗方面,已经被现代医学反复证明具有控制疾病进展,改善神经功能等多项功效[19-21]。中风患者在急性期过后,虽生命体征逐渐稳定,但仍肢体活动不利,感觉减退或消失,气短乏力,此均为气虚之症,故而在祛邪的同时,应注意扶助正气,初期治疗行针手法宜平补平泻。选穴方面百会、四神聪、太阳、风池等为头面部穴位,可有助于开窍醒神,促进患者清醒,改善患者神经功能及脑血管功能。
相关研究显示,自发性脑出血会导致神经功能、脑血管功能障碍,而神经功能障碍程度及脑血管动力学水平与预后显著相关。NIHSS 评分是临床中用于判断神经功能缺损程度的指标,评分越高提示神经功能缺损程度越高;而脑血管动力学相关指标是评估脑血管功能的重要指标,其改善程度与脑血管功能密切相关。本研究中,观察组患者经治疗后NIHSS 评分及脑血管血流动力学等指标较对照组均明显改善,提示补阳还五汤联合针灸治疗确能改善患者脑部供血,减轻脑出血患者神经功能障碍水平。其余所选诸穴中,肩髃主通利关节,手三里、曲池通经活络,针灸此三穴可提高肌电幅度,促进局部血液循环,改善患者上肢关节活动不利症状和感觉障碍。内关为八脉交会穴,足三里为足阳明胃镜合穴、三阴交更是足三阴经交会穴,脾为后天之本,针刺三穴,配以外关、阳陵泉等穴,可调整诸经气血阴阳,有益气扶正、疏通经络之功。故在研究中,通过补阳还五汤联合针灸治疗,将药效引至下肢诸经,治疗后患者Fugl-Meyer 评分、Barthel 指数较治疗前明显升高,提示补阳还五汤联合针灸治疗可改善自发性脑出血恢复期患者运动功能及日常生活能力。但本研究也有不足之处,如两组患者治疗后总有效率,虽观察组有提高趋势,但差异无统计学意义,不能排除系纳入样本量不足导致,后续需进一步扩大样本量进行对照研究。
综上所述,补阳还五汤联合针灸治疗可以有效改善经微创手术治疗后的自发性脑出血恢复期患者的神经功能及脑血管功能,促进肢体活动能力,提高患者日常生活能力,帮助患者早日康复,在临床中值得推广应用。

