闭合性软组织潜行脱套伤一例报告
景少博 王小强 谢兴文 赵军 王兴盛 徐世红 王博 柳博 姜朝阳 张丽娟
闭合性软组织潜行脱套伤,又称 Morel-Lavallée 损伤(Morel-Lavallée lesion,MLL)。最早在 1863 年,法国医师Morel-Lavallée 描述了一位不慎从行驶的火车上掉落的患者,该患者大腿近侧软组织受到损伤后,人体的体液积聚导致浅层软组织从深筋膜剥脱,致使机体出现独特的创伤积液现象,后来 Letournel 和 Judet 将所有这种潜行脱套损伤均称为 MLL[1]。创伤引起的软组织疾患在临床上十分常见,而闭合性软组织潜行脱套伤比较少见。本报告就我科接诊的 1 例由外伤引起的 MLL 患者进行报道,并分析该疾病的病因、发病机制、临床表现、影像学检查、鉴别诊断及预后等,旨在为临床诊疗该疾病提供参考。
病例资料
患者,女,21 岁,职员,因“右大腿后外侧疼痛肿胀伴活动受限 8 h 余”以“下肢皮肤脱套伤”收治入院。患者于 2022 年 5 月 7 日交通事故中被汽车撞击,摔倒时出现一过性昏迷伴胸闷气短,右下肢持续性剧烈疼痛,肿胀伴活动受限,疼痛视觉模拟评分 (visual analogue scale,VAS) 9 分,左侧卧休息时疼痛稍有缓解,受伤约 8 h 后送至我科。患者既往行剖腹产手术,无食物药物过敏史。
体格检查:双下肢未见明显畸形,皮肤完整性良好,右大腿后外侧见一皮肤红肿、瘀青,高于皮肤的肿块,大小约为 20 cm×15 cm 左右,肿胀部位触痛、压痛,皮温高于正常皮肤组织;左膝关节局部皮肤擦伤,足背动脉可触及,踝关节活动正常,末梢血运及皮肤感觉正常。
影像学检查:生化全项示:肌酐 38 μmol/ L,二氧化碳结合力 21.0 mmol/ L,载脂蛋白 B 0.51 g/ L。凝血系列:血浆纤维蛋白原测定 1.6 g/ L。尿常规化学分析,尿沉渣定量示:黏液丝 40 μl,草酸钙结晶 4 HPF。入院后查右股骨中上段 MRI 示右股骨上段外后缘皮下软组织异常改变,考虑脱套伤。体表肿物彩超示右大腿背侧皮下组织水肿并混合性回声区 (多考虑血肿形成)。
患处情况变化 (图 1):患者入院时肿胀较轻,紫青瘀斑不明显,入院第 2 天早查房时肿胀加重,皮温高于对侧,嘱患者冷敷患处,密切关注病情变化情况,晚 6 点查房时患者自述肿胀更甚,皮肤即将撑破感觉,查体见:皮肤毛孔增大、浅层静脉曲张清晰可见,皮下黑紫,皮温高。辅助检查:右股骨全长 X 线片、胸部 X 线片、骨盆X 线片、左膝关节 X 线片未见明显异常;彩超检查 (双下肢血管) 未见明显异常;常规心电图检查显示窦性心律,电轴正常;右股骨中上端 MRI 显示有股骨上段外后缘皮下软组织异常改变,多考虑脱套损伤;体表肿物彩超显示右大腿背侧皮下组织水肿并混合性回声区 (多考虑血肿形成);尿沉渣定量 (尿液) :草酸钙结晶 4/ HPF ↑,黏液丝40 μl ↑。生化全项 (静脉血):载脂蛋白 B 0.51 g/ L ↓,二氧化碳结合力 21.0 mmol/ L ↓,肌酐 38 μmol/ L ↓。凝血系列 (静脉血):血浆纤维蛋白原测定 1.60 g/ L ↓。患者病情变化迅速,表明创腔中持续有体液渗出,患者无明显手术禁忌证,完善相关术前准备,急行清创缝合引流术。
手术经过 (图 2):麻醉生效后患者取俯卧位,垫体位,腹部悬空,术区常规消毒,铺无菌巾单,取右腿后侧损伤部位中心约 10 cm 为手术切口,依次切开皮肤及皮下组织,直达损伤肌层,清理血肿组织及游离脂肪组织,用大量盐水冲洗创腔,直至引流液清晰,以无游离的脂肪碎片、无油性漂浮液为准,在创腔内放置 2 根闭式引流管,缝合腔隙,最后紧密闭合切口,辅料包扎,术闭,返回病房。
术后情况 (图 3):术后第 1 天查房时患者自述疼痛稍有缓解,给予术部常规清洁换药,观伤口干燥无渗出,无红肿,引流量约为 50 ml,调整引流管,持续负压引流,嘱患者弹力绷带加压肿胀患处 (目的是使分离的组织完全贴合),复查血常规 C 反应蛋白 (C-reactive proten,CRP):CRP 10.620 mg/ L,血红蛋白 91 g/ L,红细胞压积 27.30%,红细胞 3.01×1012/ L,嗜酸性粒细胞绝对值0.01×109/ L,嗜酸性粒细胞比例 0.10%。术后第 2 天查房患者自述疼痛缓解较明显,引流量约为 200 ml,续观病情变化。术后第 4 天换药时伤口及周围组织情况好转,血常规+CRP:CRP 7.720 mg/ L,血红蛋白 88 g/ L,红细胞压积 26.90%,红细胞 2.96×1012/ L,嗜酸性粒细胞绝对值 0.01×109/ L,嗜酸性粒细胞比例 0.20%,右下肢活动稍受限,引流量 < 30 ml,摘除引流管。引流管拔除时间与患者的病情密切相关,急性病变患者,术后引流管引流量 < 30 ml 时则可拔除引流管,对于慢性病变患者,则需要更长的时间,具体拔除时间根据临床实际引流量确定[2-3]。
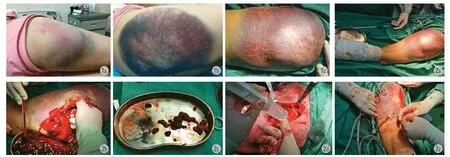
图1a:入院时;b:入院第 1 天查房;c:术前消毒后图2a:术前准备;b:血性肿块;c:清理游离组织;d:冲洗缝合;e:置引流管Fig.1a: Conditions on admission;b: Ward rounds on the first day after admission;c: The image after preoperative disinfectionFig.2a: Preoperative preparation;b: Bloody mass;c: Clean up free tissues;d: Irrigation and suture;e: Install a drainage tube
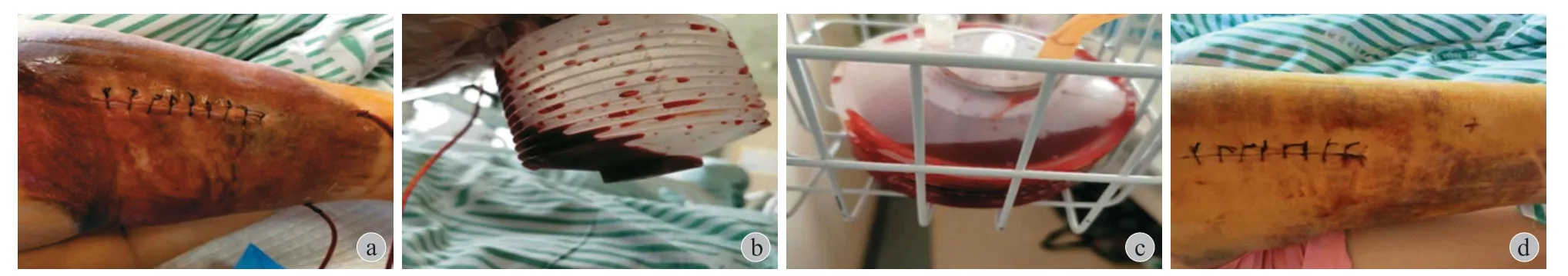
图3a、b:第 1 天换药情况,引流量约 30 ml;c:第 2 天引流量约 200 ml;d:拆除引流Fig.3a -b: Dressing change and drainage flow on the first day (about 30 ml);c: Drainage flow on the second day (about 200 ml);d: Remove drainage
讨论
一、MLL 的特征
MLL 又有许多别名,如“闭合性内部脱套伤”“创伤后软组织囊肿”“更多的软组织外渗或渗出”和“慢性扩张性血肿”[4-5]。机动车的碰撞往往是造成软组织脱套损伤的主要原因,此外 MLL 也与足球和摔跤等接触性的运动有关[6]。MLL 常见于外力较大的钝性损伤所致的创伤患者[7],主要原因在于较大的切向力使皮下脂肪组织和浅表筋膜从下层深部筋膜移位,但也有研究报道该疾病也可发生较小作用力之后[8-9]。该疾病 60% 以上的病例涉及下肢,包括大转子、骨盆、大腿或膝盖周围等部位[10-11],臀部、腰骶部[12-13]、腹壁 (通常与以前的腹部成形术有关) 及小腿[14-15]少见,肩胛周围区、头皮、手臂和手则属罕见。Greenhill 等[16]将易损伤部位做了统计:发生于髋关节、大转子部位的概率为 30.4%;发生在大腿处的概率为 26.5% (本患者即发生于右大腿后侧);骨盆概率为18.6%;膝盖的概率为 15.7%;腰骶部为 3.4%;腹部、小腿各 1.5%;头面部为 0.5%[17];剩余不可归类的为 2.0%。
二、MLL 临床表现
(1) MLL 患者临床表现时间具有不确定性。疾病损伤初期、损伤数月乃至数年内出现临床症状的可能性皆存在,因此在诊疗该疾病时医者应做出准确的评估,交代患者关注病变部位,如有改变及时就诊的意识。(2) 对称分布特性。该疾病多见于人体两侧,呈现对称性,但因其受伤时的体位不同而出现不确定性。(3) 伴随疾病。MLL 损伤可以孤立发生 (该病例中患者只有 MLL 损伤,并未伴有骨折的发生),也可伴随着骨折的存在[18],因此在处理该类疾病时需关注骨科疾病,防止漏诊。(4) 主要症状体征。体格检查可发现肿块,大小不一,病变部位皮肤持续紧绷导致疼痛持续并表现出加重趋势,肿块增大到一定程度时毛孔清晰可见,肿胀程度与损伤程度呈现正相关。因皮肤缺血缺氧、血液及淋巴液的外渗,导致损伤部位皮肤颜色发生改变,出现青紫瘀斑;脱套区域的皮肤神经受到剪切损伤导致皮肤感觉降低[19-20]。
三、病理进程
MLL 的发展具有顺序性。当人体遭受创伤力的作用后,由于剧烈的剪切致使机体的皮肤、皮下组织和筋膜分离[21],而皮下脂肪和皮肤从其下面牢固固定的筋膜上被撕开从而形成创腔 (图 4a),创腔形成的同时,下层肌肉的淋巴通道和血管被撕裂,并将其内容物释放到新形成的创腔中,由于筋膜的完整,使得创腔中的内容物如血液、脂肪和坏死碎片不能从该空间内部排出,表现为机体持续的肿胀。MLL 处于急性期时,血液被重新吸收,并被具有低凝血能力和高分子量的浆液和淋巴液取代[22],当这些损伤没有在急性环境中得到治疗时,通常会出现炎症反应,并随后形成外周纤维包膜[23-24],囊性肿块持续红肿热痛最终导致皮肤缺血缺氧,最后导致组织坏死,这也是该创伤皮肤容易坏死的主要原因,因此尽早干预有益于患者的皮肤预后情况 (图 4b)。
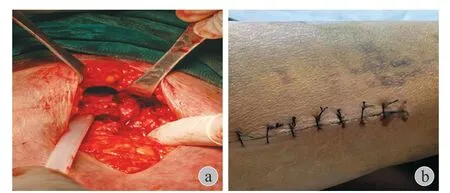
图4 a:该患者软组织脱套损伤之后形成的腔隙;b:患者出院后第 3 天换药情况,皮肤颜色接近正常肤色Fig.4 a: Lacuna formed after soft tissue degloving injury;b: The patient changed the dressing on the third day after discharge,and the skin color was close to normal
四、分型
对于该疾病的分型,Mellado 等[23]通过不同的 MRI 特征进行区分,Ⅰ 型:血清瘤,存在于皮下脂肪组织、阔筋膜和髂胫束之间;Ⅱ 型:亚急性血肿,存在于阔筋膜和转子区和大腿近端的皮下脂肪组织之间;Ⅲ 型:慢性机化血肿,长期的 MLL 病变,导致邻近股外侧肌受压变形与正常相邻的阔筋膜融合;Ⅳ 型:闭合性撕裂伤,与阔筋膜相邻的筋膜周平面被切开,并伴有皮下脂肪组织的闭合性撕裂;Ⅴ 型:假结节,轴向脂肪抑制,浅筋膜周平面内的一个小的假结节状长期 MLL 病变,覆盖的皮肤回缩和厚的不规则的周边强化;Ⅵ 型:感染,大量浅筋膜周积液,导致邻近阔筋膜张肌和臀肌轻度压迫畸形,皮肤瘘引流。
五、辅助检查
普通 X 线摄影可能显示非特异性、非钙化的软组织肿块[25-26]。MLL 病变的超声表现为复杂的囊性肿块,无回声或轻度高回声[26-27],或表现为混合性回声区。在 CT 上,MLL 病变表现为界限清楚的包裹性积液,偶尔显示液体水平。MRI 成像比其它成像方式更适合评估 MLL 病变,因为它具有极好的软组织对比度[28](图 5)。
六、鉴别诊断
该疾病需要与脂肪坏死、创伤后假脂肪瘤、凝血病相关的血肿、脓肿、挫伤等相鉴别。脂肪坏死的 MRI 特征因损伤年龄而异,在 MRI 上,皮下脂肪坏死可表现为小而清晰的线形毛刺,可呈球状,也可呈层状结构[29]。创伤后假脂肪瘤可发生在先前钝性创伤或外科手术的部位,通常先于软组织血肿,假性脂肪瘤也可来自闭合性脱套伤,临床上,皆表现为具有正常脂肪组织稠度的皮下肿块,典型的 MRI 表现为无对比增强的非包裹性皮下脂肪块[30]。凝血病相关的血肿常常与创伤的程度不成比例,甚至可能在没有创伤原因的情况下出现。临床鉴别通常基于病史和实验室检查。
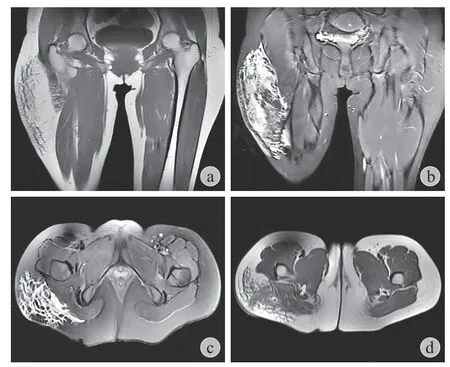
图5 患者 MRI 影像Fig.5 MRI images of the patient
脓肿、挫伤或血肿可以根据压痛、硬度、皮肤感觉和覆盖皮肤的情况与之相鉴别。挫伤会增加皮肤张力,减少波动[31]。在膝盖中,髌前囊在中高近端之前和中冠状面中间和侧面之前终止,而临床诊疗中 MLL 病变常被误诊为髌前滑囊炎[32],二者的主要区别特征在于膝盖 MLL 病变的波动超出髌前囊的解剖边界;此外,MLL 病变 (与髌前滑囊炎相反) 对类固醇注射没有反应,因为该疾病缺乏滑膜衬里。
七、并发症
MLL 病变常见的并发症有:脂肪栓塞、软组织坏死等。目前报道的并发症包括 1 例骶后病变出现肛周败血症[33],1 例出现类似于深静脉血栓形成的症状[34]。
八、治疗
1.保守治疗:保守治疗方法主要包括加压包扎,此方法只适用于面积小、损伤程度较轻的病灶,其作为必要的辅助手段,在保守治疗和手术后治疗中的作用已经得到证明。在一项系统综述中报道了 13 例保守治疗的 MLL损伤,接受压迫的损伤中有 62.5% 成功愈合[35];Harma等[36]报告了 5 例急性损伤,其中 4 例损伤在平均 6.8 min后仅通过保守治疗愈合;Parra 等[4]通过保守治疗成功地治疗了 3 例大的大腿损伤中的 2 例。但并不是保守治疗的方法完全可以治愈疾病,研究表明保守治疗的成功率不到50%,而这一统计数据实际上可能更高或更低,因此临床诊疗中需要根据病灶的特征决定具体的治疗方案[16]。
2.手术治疗:肿块连同包膜切除是治疗 MLL 的有效方法之一[37-38],手术过程包括褥式缝合以封闭创腔、负压引流减少感染率及机体的吸收热。钝性伤或挤压伤致使包块皮肤出现破损、坏死情况时,需及时行切开引流或者包块切除术,清理坏死组织清创及正常组织重建;如皮肤完整性良好无破损,则可通过一个纵向切口或近、远侧小切口进行切开引流,主要原则在于清除囊腔内异物,封闭创腔以减少纤维化,持续的负压引流,当 24 h 引流量 <30 ml 时则可拔除引流管。
九、总结
MLL 病变具有明确的外伤史、软组织肿胀、伴或不伴瘀斑、皮肤轮廓不对称、软组织波动、轻微疼痛或无痛、位置不固定、皮肤感觉减退,干燥,开裂或变色、随时间延长肿块增大等特征,在临床诊疗过程中,创伤外科医师应熟悉该类疾病的发生发展特征,及时有效地做出正确判断并妥善处理,这将使患者受益。

