慢性阻塞性肺疾病CT定量参数改变及其与肺功能指标的关系
杨晓娜,高 婷,周嘉鑫,孙 潇,张怀瑢,王一帆,朱 力*
(1.宁夏医科大学临床医学院,宁夏 银川 750004;2.宁夏医科大学总医院放射科,宁夏 银川 750003)
慢性阻塞性肺疾病(chronic obstructive pulmonary disease, COPD)表现为气流受限及持续呼吸道症状,其严重并发症可进一步增加致残率和死亡率[1],已成为全球第三大常见死因[2-3]。近年研究[4]发现,COPD相关定量CT参数可反映其严重程度及病程进展,且与肺功能相关。本研究观察COPD患者CT定量指标改变及其与肺功能指标的关系。
1 资料与方法
1.1 研究对象 回顾性收集自2018年1月―2022年12月未经治疗的99例稳定期COPD[5]患者,年龄31~84岁、平均(64.6±11.8)岁;均于胸部CT后2周内接受肺功能检查,随访间隔时间均大于2年。本研究经医院伦理委员会批准(KYLL-2023-0486)。
1.2 肺功能指标 使用德国Master ScreenMS Diffusion肺功能仪。测试通气功能后,嘱患者吸入沙丁胺醇400 μg,于其后第15 min检测第1秒用力呼气容积(forced expiratory volume in one second, FEV1)、用力肺活量(forced vital capacity, FVC)及二者比值(FEV1/FVC)和FEV1率(FEV1expressed as percent predicted, FEV1%)。根据首检时吸入支气管舒张剂后的FEV1%评估肺功能GOLD分级。
1.3 CT检查及定量分析 采用Philips Brilliance iCT 256层螺旋CT仪。嘱患者仰卧,于吸气末屏气状态下接受全肺扫描;扫描参数:管电压120 kV,曝光量106 mAs,探测器准直128 mm×0.625 mm,机架旋转时间0.5 s,螺距0.993,矩阵512×512。以标准算法重建图像,层厚、层间距均为1.5 mm,以DICOM格式存储并上传至图像后处理工作站(AVIEW,时迈智能科技有限公司),经定量分析获得全肺容积参数和肺气肿参数,即小于-950 HU的低衰减区百分比(low-attenuation areas less than -950 percentage,LAA%)(图1)。按照文献[6]方法以-750 HU阈值提取肺血管,利用区域生长和加权最小生成树算法结合方向向量场将初始血管细化为肺血管结构。重建肺血管后,于距离胸膜表面(lung surface area, LSA)6 mm处[7]获得血管参数,包括肺血管总计数与肺表面积比值(total number of vessels per 1cm2of lung surface area, Ntotal/LSA)、截面积<5 mm2的肺血管计数与肺表面积比值(total number of vessels with area less than 5 mm2per 1 cm2of lung surface area, N<5 mm2/LSA)、肺总血管体积(total blood vessel volume, TBV)、截面积<5 mm2的肺小血管体积(blood vessel volume in vessels less than 5 mm2in cross-section, BV5)及小血管体积比值(BV5/TBV)。气道测量参数,包括理论气道内周长为10 mm的管壁面积平方根[8](the square root of the wall area of a hypothetical airway with a 10 mm internal perimeter, Pi10)、全肺气道壁体积、第5与第6级小气道Pi10、壁厚及壁面积百分比(wall area percentage, WA%),并根据体表面积(body surface area, BSA)对所获定量参数进行标准化。由2名具有5年以上工作经验的影像科医师共同核对数据,分析异常值并删除缺失值。
1.4 统计学分析 使用SPSS 26.0统计分析软件。以±s描述正态分布计量资料,采用单因素方差分析进行多组间比较,以配对t检验比较首检和随访肺功能指标及CT参数;以中位数(上下四分位数)描述偏态分布计量资料,采用Kruskal-WasllisH检验进行多组间比较;采用Bonferroni法进行事后比较。以例(%)描述计数资料,多组间行χ2检验。采用Pearson相关性分析检验CT定量参数与肺功能指标的相关性,以│r│≥0.4为存在线性相关。P<0.05为差异有统计学意义。
2 结果
2.1 基本资料 肺功能检测显示36例FEV1%≥80% (GOLD 1级,气流轻度受限,A组),37例50%≤FEV1%<80% (GOLD 2级,气流中度受限,B组);以18例30%≤FEV1%<50% (GOLD 3级)和8例FEV%<30% (GOLD 4级)为气道明显受限(C组)。各组患者性别、年龄、BMI及吸烟史差异无统计学意义(P均>0.05,表1)。
2.2 肺功能指标 首检及随访中,B、C组肺功能指标FVC、FEV1及FEV1%预计值,以及C组FEV1/FVC%均低于A组(P均<0.05);C组肺功能指标FEV1、FEV1%预计值及FEV1/FVC均低于B组(P均<0.05)。见表2。
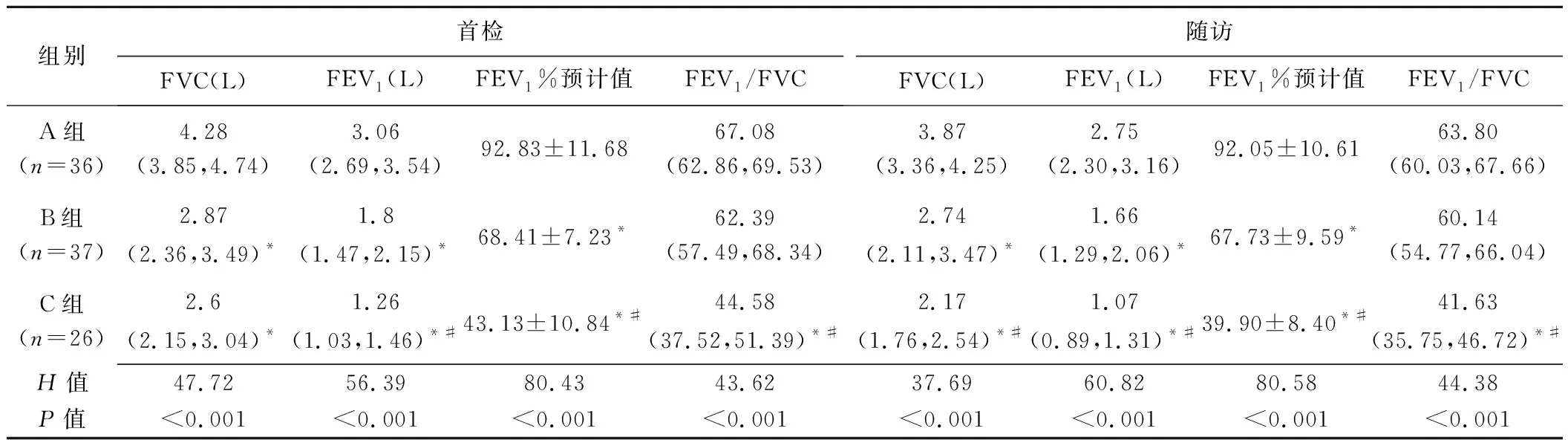
表2 99例COPD患者首检及随访肺功能指标比较
2.3 CT定量参数
2.3.1 气道参数 首检和随访中,各组全肺容积差异均无统计学意义(P>0.05);LAA%随气流受限程度加重而升高、Pi10随气流受限程度加重而升高(P均<0.05);B、C组全肺气道壁体积均高于A组(P均<0.05),而B、C组间差异无统计学意义(P均>0.05);各组间第5级和6级气道Pi10、气道壁厚和气道WA%差异均无统计学意义(P均>0.05)。见表3。
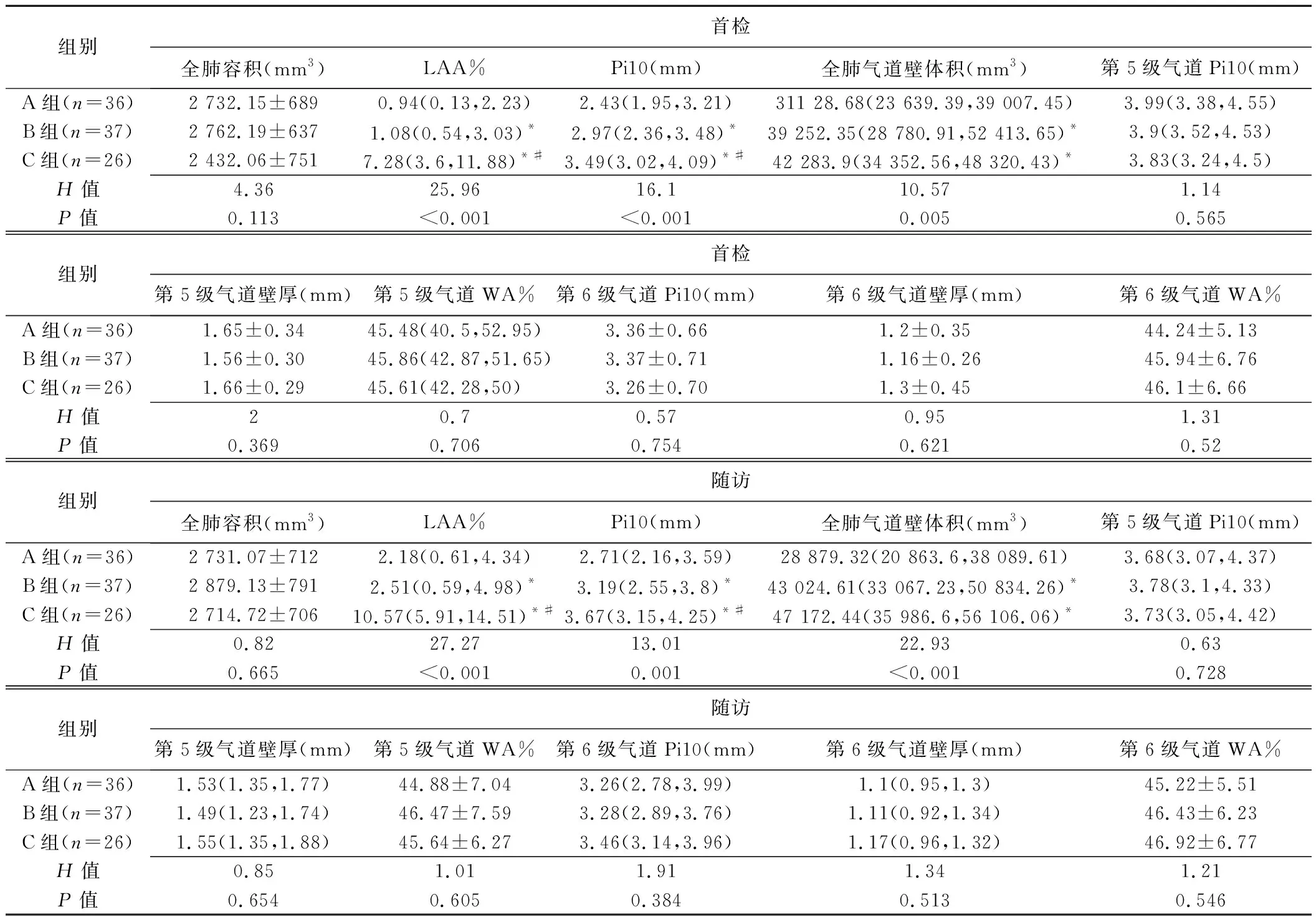
表3 不同程度气流受限 COPD患者首检及随访CT定量气道参数比较
2.3.2 肺血管参数 首检和随访时,B、C组Ntotal/LSA及N<5 mm2/LSA均低于A组(P均<0.05),而B、C组间差异无统计学意义(P均>0.05)。各组TBV、BV5及BV5/TBV差异均无统计学意义(P均>0.05)。详见表4。
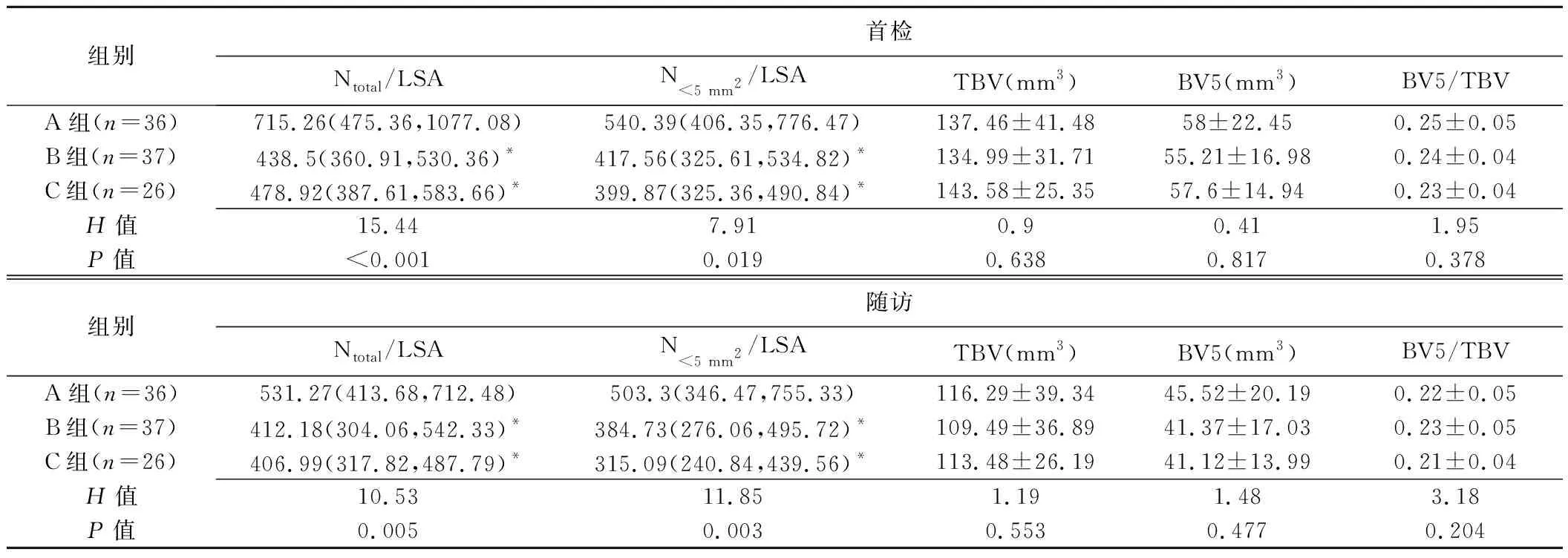
表4 COPD不同程度气流受限组间首检及随访CT定量肺血管参数比较
2.4 CT定量参数与肺功能指标的相关性 COPD患者全肺容积与FVC呈正相关(r=0.41,P<0.05),LAA%与FEV1%及FEV1/FVC呈负相关(r=-0.55、-0.70,P均<0.001),Pi10与FVC、FEV1及FEV1%呈负相关(r=-0.42、-0.41、-0.41,P均<0.001),全肺气道壁体积与FVC(r=-0.40,P<0.001)和FEV1%(r=-0.42,P=0.020)呈负相关。Ntotal/LSA与FVC、FEV1及FEV1%呈正相关(r=0.45、0.43、0.42、P均<0.001);N<5 mm2/LSA与FVC及FEV1呈正相关(r=0.46、0.43,P均<0.001)。
2.5 纵向变化 随访中各组肺功能FVC、FEV1及FEV1/FVC,以及CT定量指标Ntotal/LSA及N<5 mm2/LSA均低于首检(P均<0.05);各组LAA%、Pi10及全肺气道壁体积均高于首检(P均<0.05)。见图2。首诊全肺容积、TBV、BV5、BV5/TBV以及第5级气道壁面积百分比与随访结果差异均有统计学意义(P均<0.05),但各组趋势不通。各组随访与首检第5级和6级气道Pi10、壁厚及第6级气道壁面积百分比差异均无统计学意义(P均>0.05)。
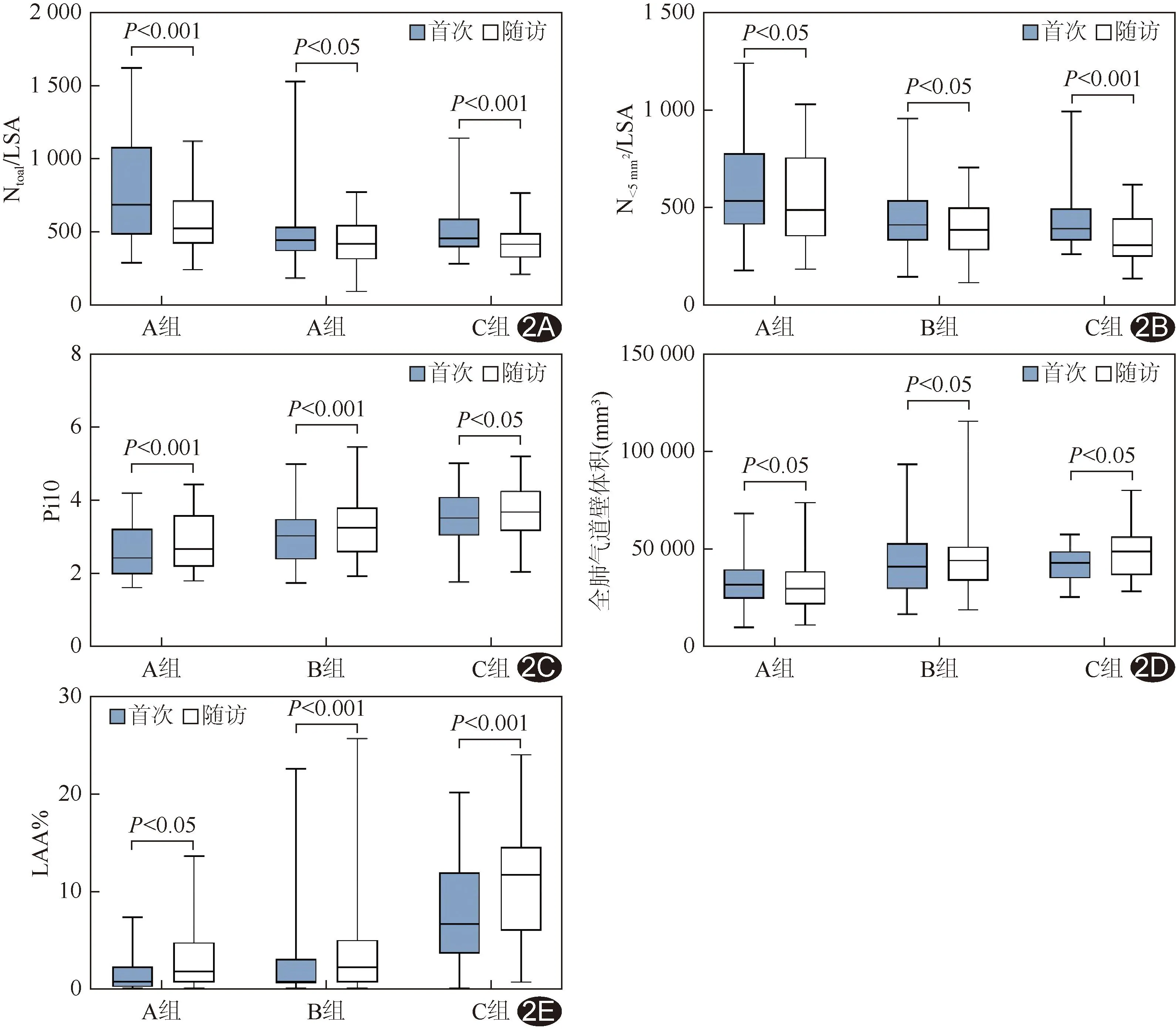
图2 各组COPD患者CT定量参数纵向变化 A.Ntotal/LSA; B.N<5 mm2/LSA; C.Pi10; D.全肺气道壁体积; E.LAA%
3 讨论
COPD为进行性疾病,肺功能随病程进展逐渐下降[9-10]。本研究随访结果显示,肺功能FVC、FEV1、FEV1/FVC均较前降低,提示病程进展,但难以客观反映疾病严重程度;利用定量CT指标可动态观察气道、血管等肺内细微结构,为评估疾病进展提供客观依据。
长期缺氧、慢性炎症等可使肺血管收缩、重构。随COPD进展,肺组织远端血管收缩伴血管床破坏、减少,随之出现肺动脉高压[11-12],肺组织近端血管增宽、容积增加。本研究随访结果显示,Ntotal/LSA、N<5 mm2/LSA与首检相比呈下降趋势,并与肺功能呈一定程度正相关(r=0.45、0.46,P均<0.05);而肺血管体积指标(TBV、BV5、BV5/TBV)小于首检,与ESTÉPAR等[13]的结果一致。
随着肺实质被破坏,肺泡和小气道附着丧失、肺弹性回缩减少,可致肺气肿及气道重塑[14]。LAA%可反应肺气肿程度。本研究间隔2年进行随访,发现未经治疗COPD患者LAA%较首检上升,且与肺功能结果呈负相关,符合既往研究[15]所见。除肺气肿外,COPD还可发生气道重塑导致持续气流受限,气道壁组织增厚与其进展密切相关[16]。Pi10可衡量气道壁厚度并准确检测气道重塑。CHARBONNIER等[17]报道,随访显示COPD 患者Pi10和全肺气道壁体积与首检相比呈增大趋势;本研究结果与之相符。
本研究发现,相比A组,B、C组首检与随访所获LAA%、Pi10、全肺气道壁体积、Ntotal/LSA及N<5 mm2/LSA等CT定量参数均存在差异,其中LAA%及Pi10差异随气流受限程度而升高,而B、C组间全肺气道壁体积、Ntotal/LSA及N<5 mm2/LSACT等参数结果无明显差异,支持COPD早期阶段肺功能下降比晚期更为迅速[18]的观点;且气道、血管炎症和肺气肿所致肺实质破坏均可使肺部CT测值呈非线性变化,符合COPD具有高度异质性的特点[19]。
综上,定量CT参数LAA%、Ntotal/LSA、N<5 mm2/LSA、Pi10及全肺气道壁体积能较好地反映COPD所致气道和血管纵向变化,并与肺功能指标相关。但本研究为单中心回顾性观察,样本量较小且仅针对吸气相胸部CT,有待进一步完善。
利益冲突:全体作者声明无利益冲突。
作者贡献:杨晓娜查阅文献、统计分析、撰写文章;高婷研究实施、数据分析;周嘉鑫图像处理;孙潇图像分析;张怀瑢图像分析;王一帆修改文章;朱力研究设计、指导、审阅文章。

