自拟益气养阴通络汤治疗早期2型糖尿病的临床观察
杨晓央
(温州市中医院内分泌科·浙江 温州 325000)
糖尿病(diabetes mellitus,DM)在我国居民中十分常见,是临床发病率最高的慢性代谢性疾病,以中老年人群为高发人群。近些年,受我国中老年人口数量急剧增加、生活方式以及饮食结构改变等多种因素的影响,DM在我国的发病率还在呈现逐年上升的趋势,越来越多居民受到糖尿病的困扰[1]。糖尿病主要分为1型糖尿病、2型糖尿病及其他特殊类型糖尿病,其中2型糖尿病(type 2 diabetes,T2D)患者占比超过了90 %[2]。T2D的早期临床病理表现主要为空腹血糖受损与糖耐量持续降低[3],在疾病进展过程中,有较长一段时间处于欲病阶段,但此阶段对肾脏、血管、神经等靶器官的损伤却持续进行,因此,早期干预对患者的预后改善非常重要[4]。T2D及其并发症也是容易被患者被忽视的疾病,在早期症状体征不明显而常常导致延误治疗[5]。当前,临床对于T2D的治疗主要以药物为首选,西医治疗包括降糖药口服、胰岛素皮下注入等,可达到降低患者血糖水平、控制血糖的目的,但长期用药不良反应较多[6]。而中医治未病秉承未病先防、既病防变的理念,不仅注重药物疗效,更关注药物的安全性,中医认为,体质与疾病的发生有着很大的相关性,与患者病情进展与预后均有密切关系[7],T2D属于中医学“消渴病”范畴,针对其治疗中医根据患者具体情况辨证论治[8]。本文纳入97 例温州市中医院内分泌科接诊的早期T2D患者,采用自拟益气养阴通络汤辅助治疗,现报道如下。
1 临床资料
1.1 一般资料 纳入97 例本院诊治的早期T2D患者,病例采集于2020年6 月—2022年6 月。按照随机数字表法将患者分为两组。对照组49例中男性25 例、女性24 例;平均年龄为(51.6±3.7)岁;平均病程(1.6±0.2)年;体质指数(BMI):最低18 kg/m2,最高27 kg/m2,平均BMI(24.4±1.5)kg/m2。观察组48 例中男性25 例,女性23 例;平均年龄为(50.8±3.5)岁;平均病程(1.9±0.4)年;BMI:最低19 kg/m2,最高27.5 kg/m2,BMI平均数(24.8±1.8)kg/m2;两组患者一般资料差异均无统计学意义(P>0.05)。
1.2 诊断标准 西医诊断参照《中国2型糖尿病防治指南(2020 年版)》[9]相关诊断标准。 中医诊断参照《糖尿病中医防治指南》[10],辨证为气阴两虚兼血瘀证。
1.3 纳入标准 1)符合上述标准者;2)年龄40~70 岁;3)6.5 %≤HbA1c≤11 %;4)本人及(或)家属均已详细了解研究内容与流程,且签署知情协议。
1.4 排除标准 1)合并有糖尿病酮症酸中毒、高渗性昏迷、严重肾病等严重并发症者;2)血糖控制不佳者;3)合并有严重糖尿病周围血管病变、神经病变者;4)合并有其他系统严重疾患者。
2 方法
2.1 治疗方法 对照组患者参照《中国2型糖尿病防治指南(2020 年版)》[9],在入院后,除给予饮食、运动等指导外,同时根据患者的具体情况给予口服药物、注射胰岛素等控制血糖,治疗期间监测血糖,根据监测患者的血糖水平控制效果,对用药量进行及时调整,坚持用药4 周。观察组在对照组基础上,再给予自拟益气养阴通络汤辅助治疗,具体组成:西洋参 6 g,黄精 12 g,麦冬 9 g,五味子 9 g,黄芪 15 g,生地黄 15 g,石斛15 g,枸杞子12 g,杜仲 12 g,桑椹 15 g,牛膝 9 g,当归尾 9 g,丹参 9 g,甘草 9 g,上药水煎服,1 剂/日,2 次/日,连续服药4 周。
2.2 疗效标准 依据文献[11]判定。显效:FPG低于6.39 mmol/L,2 h PG低于7.89 mmol/L;有效:FPG低于7.8 mmol/L,但高于6.40 mmol/L,2 h PG低于11.1 mmol/L,但仍然高于7.90 mmol/L;无效:均未达到上述相关条件。
2.3 指标观察 1)两组患者在治疗前后评价口渴喜饮、神疲乏力、少气懒言、手足心热、多汗、腰膝酸软、肢体麻木、夜尿频多等8项中医症状评分,每项3分制,评分标准[12]:无任何症状(评为0 分)、有轻微症状(评为1 分)、有较为明显的症状(评为2 分)、有非常严重的症状(评为3 分)。2)血糖及血红蛋白水平:采用葡萄糖氧化酶法检测FPG、2 h PG水平,采用免疫荧光定量法检测HbA1c水平。
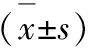
3 结果
3.1 两组患者疗效比较 见表1。
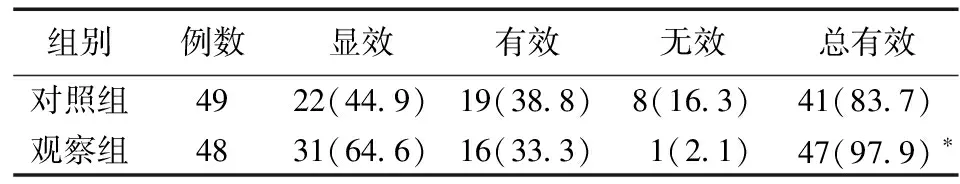
表1 两组患者疗效比较[例(%)]
3.2 两组患者治疗前后症状评分比较 见表2。
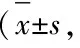
表2 两组患者治疗前后症状评分比较分)
3.3 两组患者治疗前后血糖、HbA1c比较 见表3。

表3 两组患者治疗前后血糖、HbA1c水平比较
4 讨论
2 型糖尿病(T2D)典型的病理表现是血糖水平异常上升,且多数患者会伴随有脂肪、蛋白质或者是电解质代谢性紊乱等症状[13],若不及时给予对症措施进行干预治疗,患者的血糖水平长时间处于较高的状态,可对心脑血管、泌尿与神经系统及多种组织造成不同程度损伤,引发失明、肾衰竭、心脑血管病变等多种严重并发症,增加致残和死亡风险,对患者的身心健康、生命安全以及生活质量均造成严重危害[14-15]。T2D早期常无明显的临床表现,病程通常呈渐进性加重[16],只有少数患者在体检时发现而确诊,当患者出现明显临床症状时常已经存在轻重不一的并发症;早期发现、早期治疗对于T2D疾病进展及并发症极为重要[17]。目前,临床治疗早期T2D仍以降糖药物为主,但是药物单独使用效果欠理想,且长期使用不良反应较多[18-19]。近年来,随着中医药的飞速发展,中药在T2D及并发症治疗中广泛应用,中西医结合治疗取得良好的效果,成为临床治疗糖尿病的新热点和新方向[20]。
T2D中医学属于“消渴病”的范畴,饮食不节、嗜食肥甘厚味、劳欲过度、情志内伤;加上先天禀赋不足、素体阴虚等多种因素是诱发该病的常见因素,病程迁延不愈,暗耗气血津液,导致气血亏虚、阴虚燥热,久则五脏受损、相互影响,脾胃运化水谷精微失常,内生湿热,进一步耗伤气血津液,气虚则血行无力,久则成瘀,阻于脉内,损伤脉管,加上先天不足,则病情迁延、逐渐加重。可见本病病机关键为气阴两虚、脉络瘀阻,治宜益气养阴、化瘀通络。本研究应用自拟益气养阴通络汤辅治西药治之,方中西洋参补气养阴、清热生津,黄精补气养阴、健脾润肺、滋阴生津,麦冬润肺养阴、益胃生津,五味子收敛固涩、益气生津、补肾宁心,黄芪补气升阳、生津养血、行滞通痹,五药合用可益气养阴、生津止渴;生地黄清热凉血、养阴生津,石斛益胃生津、滋阴清热,枸杞子滋补肝肾、润肺益精,杜仲滋补肝肾,桑椹补血滋阴、生津止渴,四药合用可滋补肝肾、养阴生津;牛膝逐瘀通络、补益肝肾,当归尾活血通脉养血,丹参活血化瘀通络,三药相合可使瘀祛络通;甘草和诸药。
本研究结果显示,治疗后两组口渴喜饮、神疲乏力、少气懒言、手足心热、多汗、腰膝酸软、肢体麻木、夜尿频多等中医症状评分均降低(P<0.05),观察组降低更明显(P<0.05);治疗后两组患者FPG、2HPG以及HbA1c水平均降低(P<0.05),观察组降低更明显(P<0.05)。 中西医结合治疗观察组疗效优于西药治疗之对照组(P<0.05)。
综上所述,自拟益气养阴通络汤联合西医常规治疗早期T2D疗效显著,可有效改善患者临床症状,有助于控制血糖。

