盆底康复神经肌肉刺激仪与悬吊训练对产后盆底功能的疗效
张光正 邹燕齐 陈新明 陈俊琦 丁晓春 徐晓菲
女性盆底障碍性疾病(pelvic floor dysfunction,PFD)是指由于盆底肌肉、韧带和组织的损伤或失调而引起的一系列疾病,主要表现为尿液储存与排泄障碍、盆腔脏器脱垂、慢性盆腔疼痛、粪的储存及排泄障碍、性功能障碍等[1]。尿液储存与排泄障碍主要指压力性尿失禁;盆底脏器脱垂包括子宫脱垂、膀胱脱垂、直肠脱垂等,这些脏器的脱垂可能导致尿失禁、排便困难、性生活障碍等;慢性盆腔疼痛可以是局部疼痛、坐骨神经痛或下腹痛等;排便问题包括便秘、排便困难、直肠或会阴区域的疼痛等。PFD 在成年女性中的发病率为20%~40%,严重影响女性身心健康和生活质量[2]。导致盆底功能障碍性疾病的原因包括分娩、年龄增长、女性激素变化、盆底肌肉过度紧张或无力、神经损伤、某些遗传因素以及生活方式及环境因素的影响,如重力、体力劳动以及久坐久站等。针对盆底功能障碍性疾病的治疗方法通常包括盆底康复治疗、药物治疗、外科治疗、心理支持等。盆底康复治疗包括盆底肌肉锻炼、电刺激、生活方式调整、休息、饮食调整等;药物治疗包括抗痉挛药物、利尿剂、雌激素替代疗法、抗抑郁药物等;对于严重症状或功能障碍的患者,可能需要进行手术治疗,如修补膀胱脱垂或子宫脱垂等,心理咨询或支持是解决患者心理困扰的一个重要治疗方式。本研究针对产后盆底功能障碍的女性采取盆底康复神经肌肉刺激仪及悬吊训练进行治疗,观察临床疗效。
1 资料与方法
1.1 一般资料
选择2021 年9—12 月东莞市虎门医院收治的90 例盆底功能障碍患者。年龄22~41 岁,平均(31.61±4.88)岁;分娩次数1~4 次;其中自然顺产54 例,剖宫产36 例。本研究经东莞市虎门医院医学伦理委员会批准。
纳入标准:(1)既往无泌尿、生殖系统手术史、神经肌肉病变者。(2)盆底肌肌力≤4 级,盆腔脏器脱垂≤Ⅱ度。(3)年龄≤50 岁。(4)产后42 d~6 个月。(5)孕次为1次或多次。(6)认知功能正常。(7)签署知情同意书。
排除标准:(1)既往泌尿、生殖系统手术史、神经肌肉病变。(2)重症高血压者。(3)急性阴道炎及阴道出血者。(4)恶性肿瘤者。(5)泌尿生殖系统的急性炎症者。(6)神经、精神系统疾病者,如癫痫或痴呆。(7)装有同步心脏起搏器者。(8)有肌肉或关节损伤未恢复或骨质疏松症者。(9)有电刺激治疗禁忌证者。
采用随机数字表法分为A 组(n=30)、B 组(n=30)、C 组(n=30)。三组患者的基线资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。

表1 三组基线资料比较
1.2 方法
A 组接受单纯盆底神经肌肉刺激仪治疗;B 组接受盆底神经肌肉刺激仪+悬吊训练治疗;C 组单纯悬吊训练治疗。
1.2.1 盆底神经肌肉电刺激
采用PHNEIX USB4 盆底康复神经肌肉刺激仪(法国杉山公司)。前期准备:排空膀胱,并躺在操作台上,暴露阴部,对外阴和阴道进行消毒。将探头擦洗干净,并用75%的酒精进行擦拭消毒。放好探头和电极片:将探头放入阴道内4 cm 左右的位置,再将电极片贴在对应的皮肤区域。启动按钮开始治疗:点击仪器屏幕上的启动按钮,调节好振动的强度、模式以及发热的强度,确认能正确收缩和放松盆底肌肉。治疗结束后将探头取出。以上治疗每次25 min,每周2 次。
1.2.2 悬吊训练
采用Records-S-E-T 悬吊训练器(湖北康倍特科技有限公司)。动作一,仰卧双腿悬挂并保持,腰部弹性吊带支持带减重;动作二,侧卧单腿悬挂,动态训练;动作三,俯卧双腿悬挂并保持,注意保持腰椎前突消失的位置,然后双腿主动屈髋屈膝动态训练。以上动作每次30 min,每天1 次,每周5 次,共4 周。
1.3 观察指标
分别于治疗前(T0)、治疗中4 周(T1)、治疗8 周结束时(T2)、治疗结束后4 周(T3)进行盆底脏器(阴道前后壁、子宫)脱垂分度、盆底肌肌力测量,记录患者有无尿失禁。
盆腔器官脱垂分度:采用1995、1996 美国泌尿协会及美国妇科手术医师协会制定,《盆腔器官脱垂定量分度法》(pelvic organ prolapes quantification,Pop-Q)[3]。0 度:无脱垂;Ⅰ度:脱垂的最低点为处女膜上>1 cm 处(即<-1 cm);Ⅱ度:脱垂的最低点为处女膜上或下1 cm(即>-1~<1 cm);Ⅲ度:脱垂的最远端为处女膜外>1 cm,但小于阴道长度;Ⅳ度:下生殖道完全翻出阴道口。
盆底肌肌力分级:采用法国PHENIX 神经肌肉治疗仪USB2(盆底检测仪),手法肌力测试:根据盆底肌收缩强度及持续时间来评价盆底肌肌力,分为0~5 级,0 级无,1 级颤动,2 级不完全收缩,3 级完全收缩但没有抵抗,4级完全收缩具有轻微抵抗,5 级完全收缩具有持续抵抗。Ⅰ类肌纤维和Ⅱ类肌纤维的肌力≤4 级的患者纳入本治疗。
尿失禁的诊断标准:尿液不受意识控制,在咳嗽、喷嚏或运动等腹压增高时不自主地从尿道外口漏出[4-5]。
记录治疗、随访期间出现的各种不良反应。
1.4 统计学方法
采用SPSS 25.0 统计学软件进行数据分析。对研究对象的盆腔脏器脱垂分度、盆底肌肌力等级、尿失禁情况进行数据分析,采用χ2检验比较治疗前后的差异,组间比较按时点进行χ2检验及事后多重比较;计量资料以()表示,采用F检验。P<0.05 为差异有统计学意义。
2 结果
2.1 三组不同时间点尿失禁治疗情况比较
A 组和B 组尿失禁治疗前后的效果显著(P<0.05);C 组尿失禁治疗前后比较,差异无统计学意义(P>0.05);三组T0、T1时尿失禁治疗效果比较,差异无统计学意义(P>0.05);A 和B 组T2、T3时尿失禁治疗效果优于C 组,差异有统计学意义(P<0.05)。见表2。
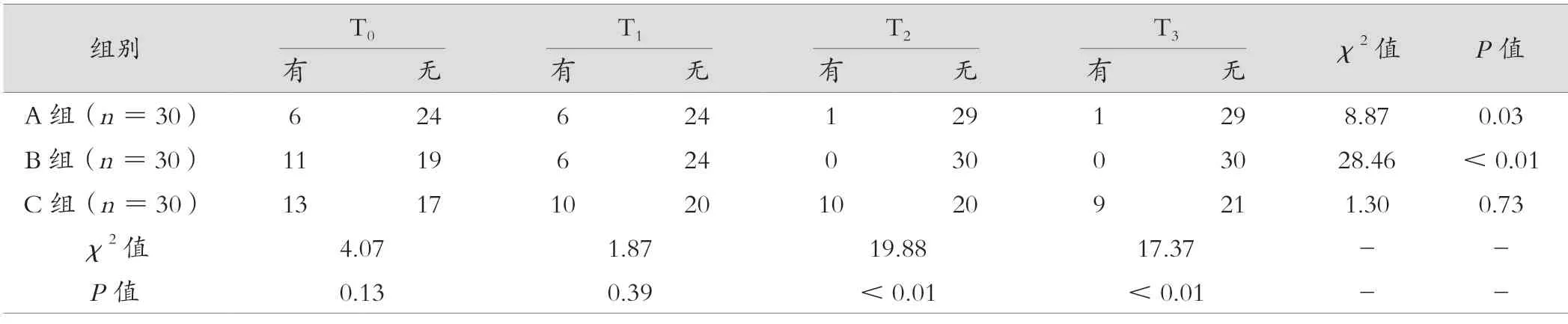
表2 三组不同时间点尿失禁治疗情况比较(例)
2.2 三组不同时间点脏器脱垂治疗情况比较
三组脏器脱垂治疗前后的效果比较,差异无统计学意义(P>0.05);三组T0、T1时脏器脱垂治疗效果比较,差异无统计学意义(P>0.05);A 和B 组T2、T3时脏器脱垂治疗效果优于C 组,差异有统计学意义(P<0.05)。见表3。
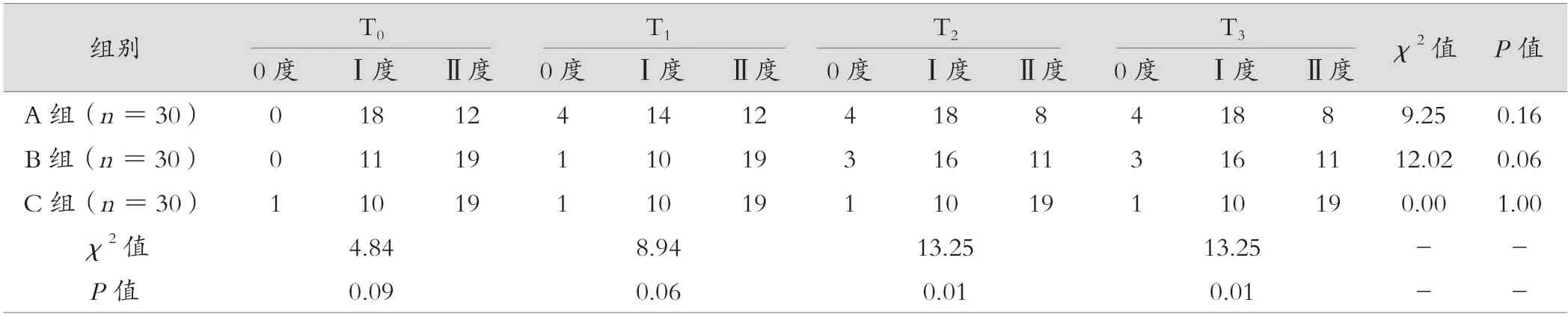
表3 三组不同时间点脏器脱垂治疗情况比较(例)
2.3 三组不同时间点盆底肌肌力改善比较
三组盆底肌肌力治疗前后的效果比较,差异有统计学意义(P<0.05);B 组T1、T2、T3时盆底肌肌力改善情况优于A 组和C 组(P<0.05)。见表4。
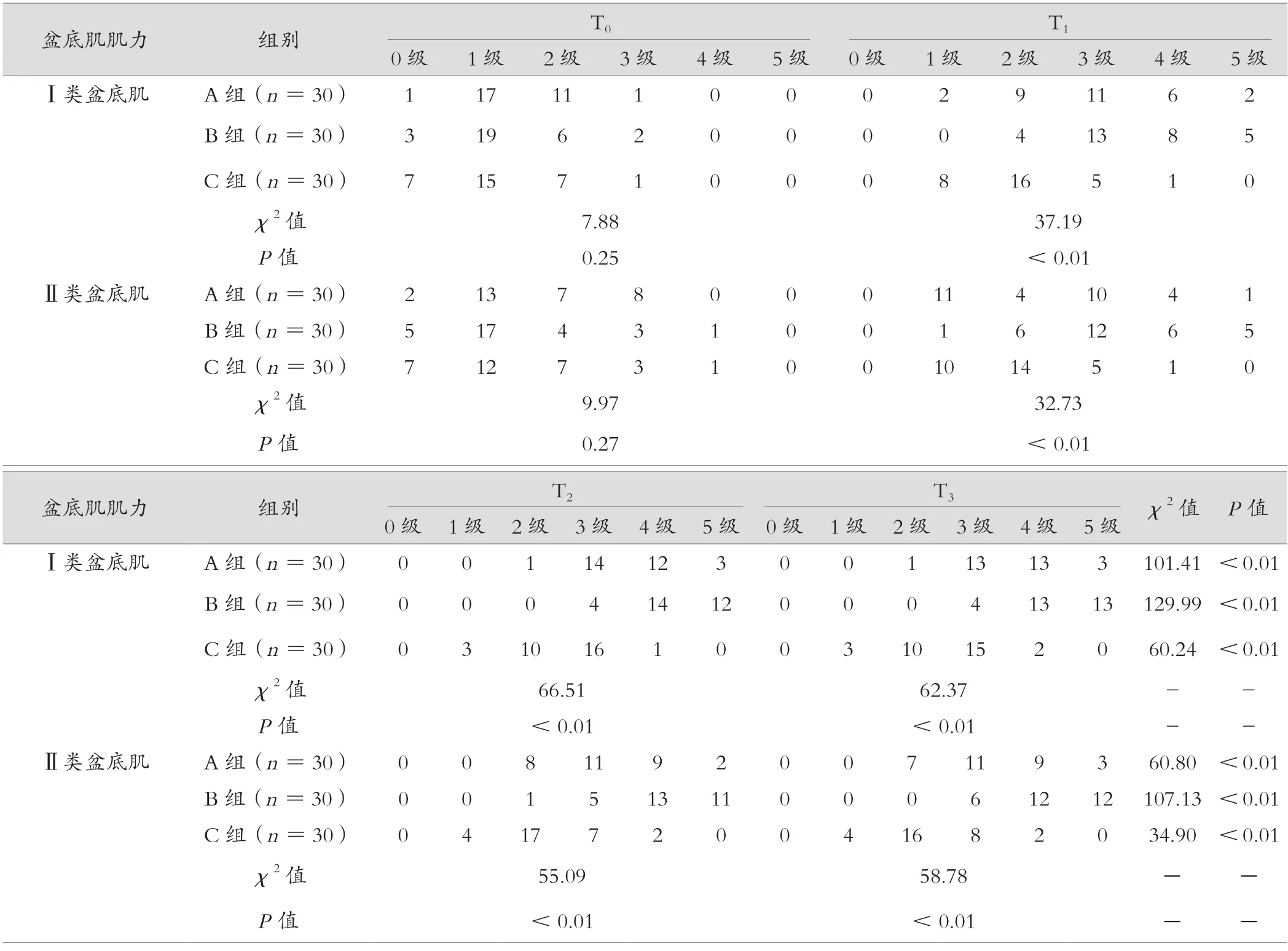
表4 三组不同时间点盆底肌肌力改善比较(例)
2.4 三组不良反应情况比较
所有患者治疗、随访过程中未出现不良反应。
3 讨论
研究显示,盆底神经肌肉电刺激可有效改善产后尿失禁、增强盆底肌肌力,悬吊训练对产后尿失禁及盆底脏器脱垂虽有改善但不明显,单纯盆底神经肌肉电刺激及结合悬吊训练在初期对盆腔脏器脱垂的疗效欠佳,在后期疗效明显。
女性的盆底组织受到损伤出现病理变化时,盆腔脏器(下尿道、生殖道、下消化道等)出现功能障碍,患者出现一系列临床有关症状,该类疾病称为女性PFD[2]。目前国内外对于PFD 的治疗多采用各类盆底康复仪器进行生物反馈和电刺激等,疗效较好[6]。个体化的生物反馈和电刺激治疗相结合,有效提高产妇阴道内压力、增强盆底肌强度;或采用传统诱导排尿和肌肉注射方法结合盆底肌肉低频电刺激治疗,效果较好;低频电刺激可以改善局部循环、促进盆底神经恢复重建、提高尿道括约肌功能、增强膀胱充盈敏感度[7-10]。
盆底神经肌肉电刺激能兴奋神经肌肉,生物反馈疗法深层次刺激人体的受损细胞,刺激细胞恢复功能,修复断裂的筋膜和韧带[11]。悬吊训练可以激活腰腹部核心肌群、增加脊柱及骨盆的稳定性,对于产后慢性下腰痛疗效显著[12-15]。本研究通过阴道电极传递刺激盆底神经肌肉,增强盆底肌肉肌力和弹性,同时抑制膀胱逼尿肌痉挛,另外盆底神经肌肉电刺激属于低频电,可有效增强括约肌收缩,加强控尿,减少压力性尿失禁的发生;盆底生物反馈让患者通过声音及可视图像反馈刺激大脑来进行盆底肌收缩训练,使训练更有效,有利于患者转为行为治疗,如凯格尔训练。悬吊训练是肌肉的动态力量练习,亦侧重于对核心肌群的力量训练,不同于电刺激治疗的是,悬吊训练能够在不稳定条件下提高人体的协调能力和平衡能力,同时兼顾大、小肌群的力量训练,提高动作的稳定性,主要作用于躯干和骨盆相关肌肉,包括表浅肌群和深层肌群[16-17]。
本研究发现,电刺激及电刺激结合悬吊训练对于改善产后压力性尿失禁及盆底肌肌力下降疗效确切,但三组脏器脱垂治疗前后的效果比较,初期差异无统计学意义(P>0.05);三组T0、T1时脏器脱垂治疗效果比较,差异无统计学意义(P>0.05);A 和B 组T2、T3时脏器脱垂治疗效果优于C 组,差异有统计学意义(P<0.05)。说明悬吊训练对盆腔脏器脱垂的疗效不明显,盆底康复神经肌肉刺激仪对其的治疗可能具有累积效应。
综上所述,盆底康复神经肌肉刺激仪结合悬吊训练可有效改善产后压力性尿失禁及盆底肌肌力下降情况,对产后脏器下垂初期疗效欠佳,后期改善明显,如结合运动疗法或凯格尔训练,或许可以提高初期疗效。

