抗凝治疗对重症新型冠状病毒感染患者28 d预后的价值
曹玲玲 张燕媚 查万杰 周媛 欧啟添 黄绮雯 李俊德 温妙云 钟文宏
南方医科大学附属广东省人民医院,广东省医学科学院重症医学科(广州 510080)
自新型冠状病毒(SARS-CoV-2)爆发以来,其诱发的凝血功能障碍引起了普遍的关注[1]。SARSCoV-2通过诱发免疫炎症反应、血管内皮细胞损伤、血小板的激活与耗竭、缺氧等机制[2],导致凝血指标表现异常,其中表现为纤维蛋白原及D-二聚体显著性升高等[3-5]。因此,COVID-19患者发生血栓的风险很高,尤其是静脉血栓栓塞(VTE)[6],重症患者的发病率可达到28%[7]。
针对COVID-19患者的VTE高风险,临床上可予预防性抗凝治疗。然而临床工作上,COVID-19患者往往合并一些基础疾病,或者入院时已存在不同程度的器官功能障碍,本研究旨在明确重症患者进行预防性抗凝治疗对患者28 d的预后的影响,为临床上提高患者生存率提供理论依据。
1 资料与方法
1.1 一般资料本研究为单中心回顾性观察研究法,选取2022年12月至2023年01月期间入住广东省人民医院的重型/危重型COVID-19患者。本研究严格履行知情同意,并通过医学伦理委员会的批准。
1.1.1 纳入标准(1)诊断COVID-19;(2)年龄>18岁;(3)影像学符合新冠肺炎表现(双肺,外带为主,小斑片-磨玻璃-实变);(4)符合重型、危重型诊断[重型:RR>30,SpO2<93%,氧合指数(PaO2/FiO2)<300,影像学48 h内进展超过50%,不能以新冠以外原因解释;危重型:呼吸衰竭需要机械通气,休克,器官衰竭需进ICU]。
1.1.2 排除标准(1)年龄<18岁;(2)肿瘤晚期;(3)孕妇。
1.2 资料收集收集患者入院第一天病历资料,包括年龄、性别、既往疾病、年龄矫正Charlson合并症指数、血常规、肝肾功能、凝血指标、降钙素原、Padua评分、抗病毒治疗(奈玛特韦/利托那韦、阿兹夫定)、激素治疗(地塞米松、甲泼尼龙、泼尼松)、免疫治疗(托珠单抗)、抗凝治疗(药物包括普通肝素、依诺肝素、贝米肝素、利伐沙班、那曲肝素)等。分为非抗凝组、抗凝组。
1.3 统计学方法应用R语言4.2.2软件进行统计分析,P<0.05为差异有统计学意义。计量资料以中位数(四分位数)显示,使用非参数检验,计数资料以例数(百分比)显示,使用χ2检验。采用LASSO回归进行筛选变量,COX回归分析及KM曲线评价预防性抗凝对患者28 d死亡风险预测价值,同时分析各亚组中抗凝治疗对预后的影响。
2 结果
2.1 一般情况共有158例患者入组,抗凝组128例,非抗凝组30例,84例存活,74例死亡。与非抗凝组相比,抗凝组患者的高血压例数、危重型患者例数、淋巴细胞计数、凝血酶原时间、D-二聚体、免疫治疗例数均差异有统计学意义(均P<0.05),余指标差异无统计学意义(均P>0.05)。见表1、2。
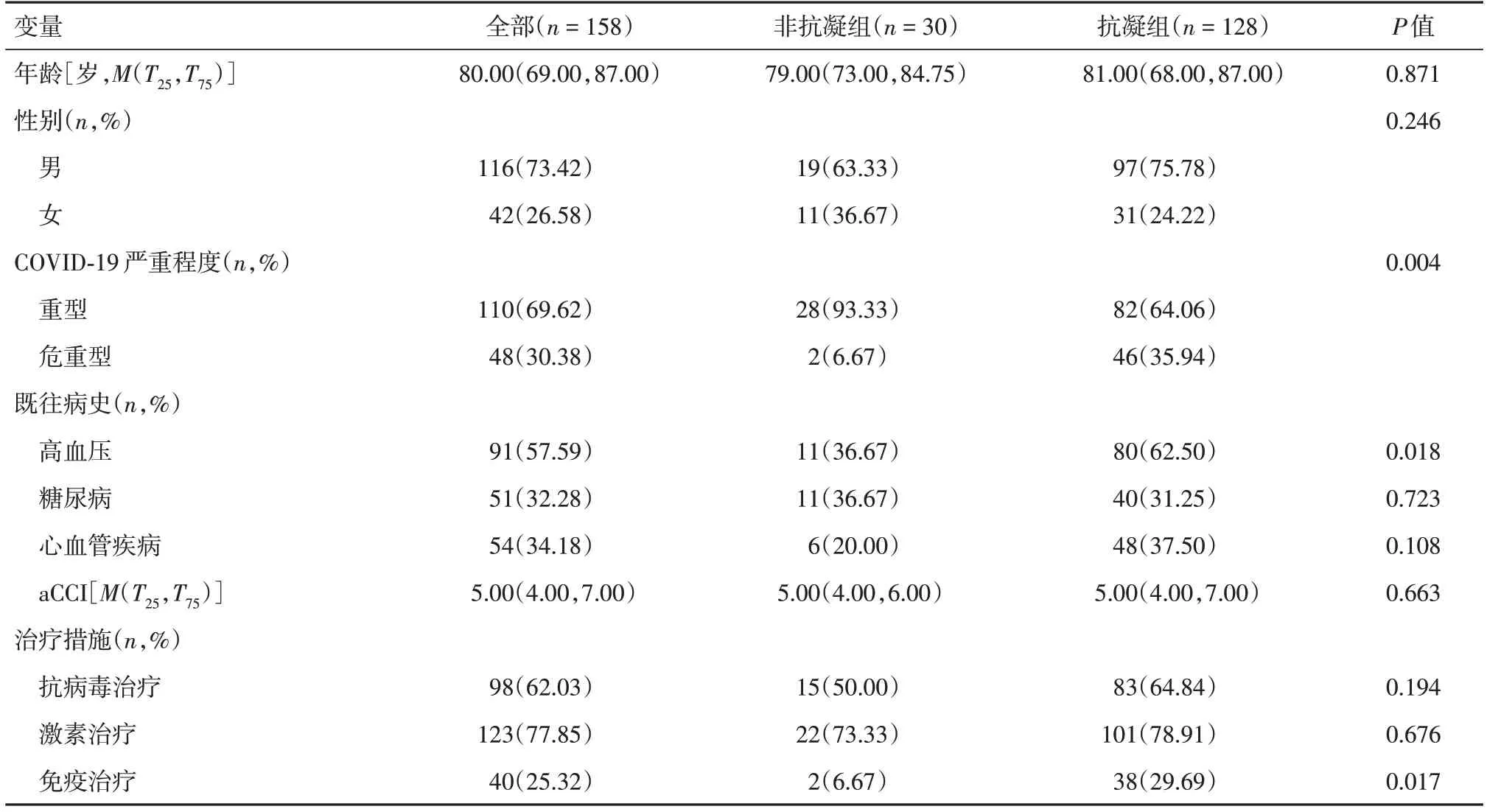
表1 抗凝组和非抗凝组患者的一般资料Tab.1 Comparison of general conditions between anticoagulation group and non-anticoagulation group
2.2 重症COVID-19患者28 d死亡的多因素COX分析构建LASSO回归模型,求取均方误差最小时的λ值,筛选出患者28 d死亡率的危险因素。构建多因素COX回归模型显示,预防性抗凝治疗(HR=2.25,95%CI:1.01~5.01,P=0.048)是患者28 d病死的独立风险因素。见表3。
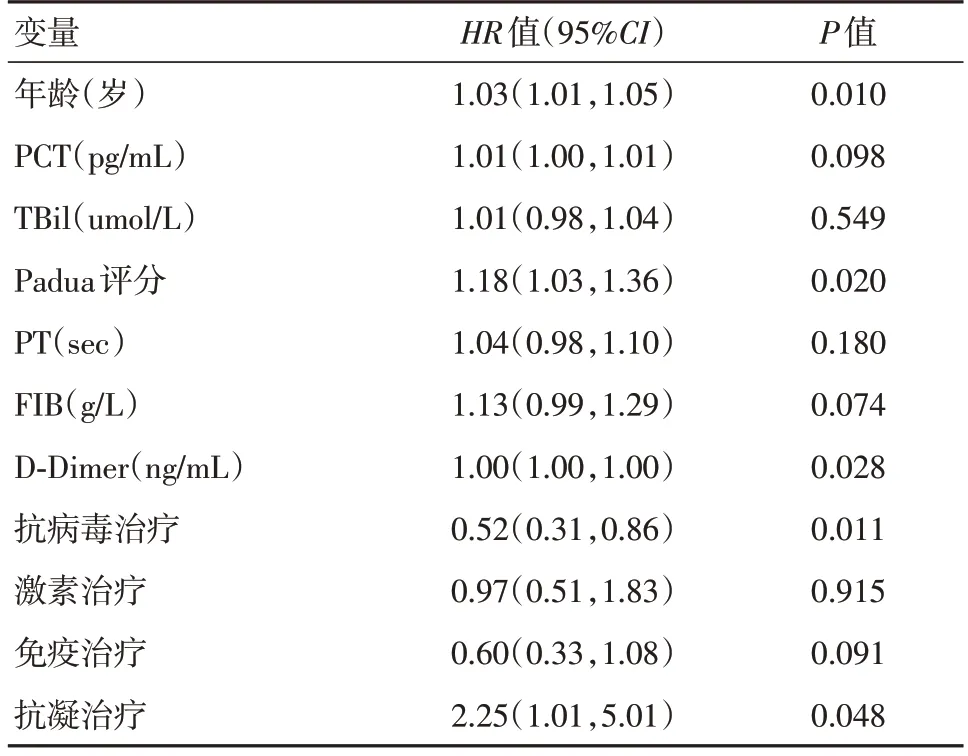
表3 COX回归分析重症COVID-19患者28d死亡的独立危险因素Tab.3 Cox regression analysis of independent risk factors for 28-day mortality in severe COVID-19 patients
2.3 重症COVID-19患者28 d死亡的亚组分析COX回归分析各亚组中抗凝治疗的疗效,均未见交互效应(P>0.05)。PCT ≥ 0.5 pg/mL(HR=2.72,95%CI:1.05~7.04,P=0.040)或D-二聚体<2 000 ng/mL(HR=9.16,95%CI:1.63~51.48,P=0.012),预防性抗凝治疗可增加患者28 d病死风险。见表4。

表4 亚组分析重症COVID-19患者的抗凝疗效Tab.4 Subgroup analysis of the anticoagulation efficacy in severe COVID-19 patients
2.4 重症COVID-19患者28 d死亡的KM生存曲线构建KM曲线分析显示,预防性抗凝治疗(χ2=3.842,log Rank:P=0.050)可增加患者28 d病死风险。见图1。
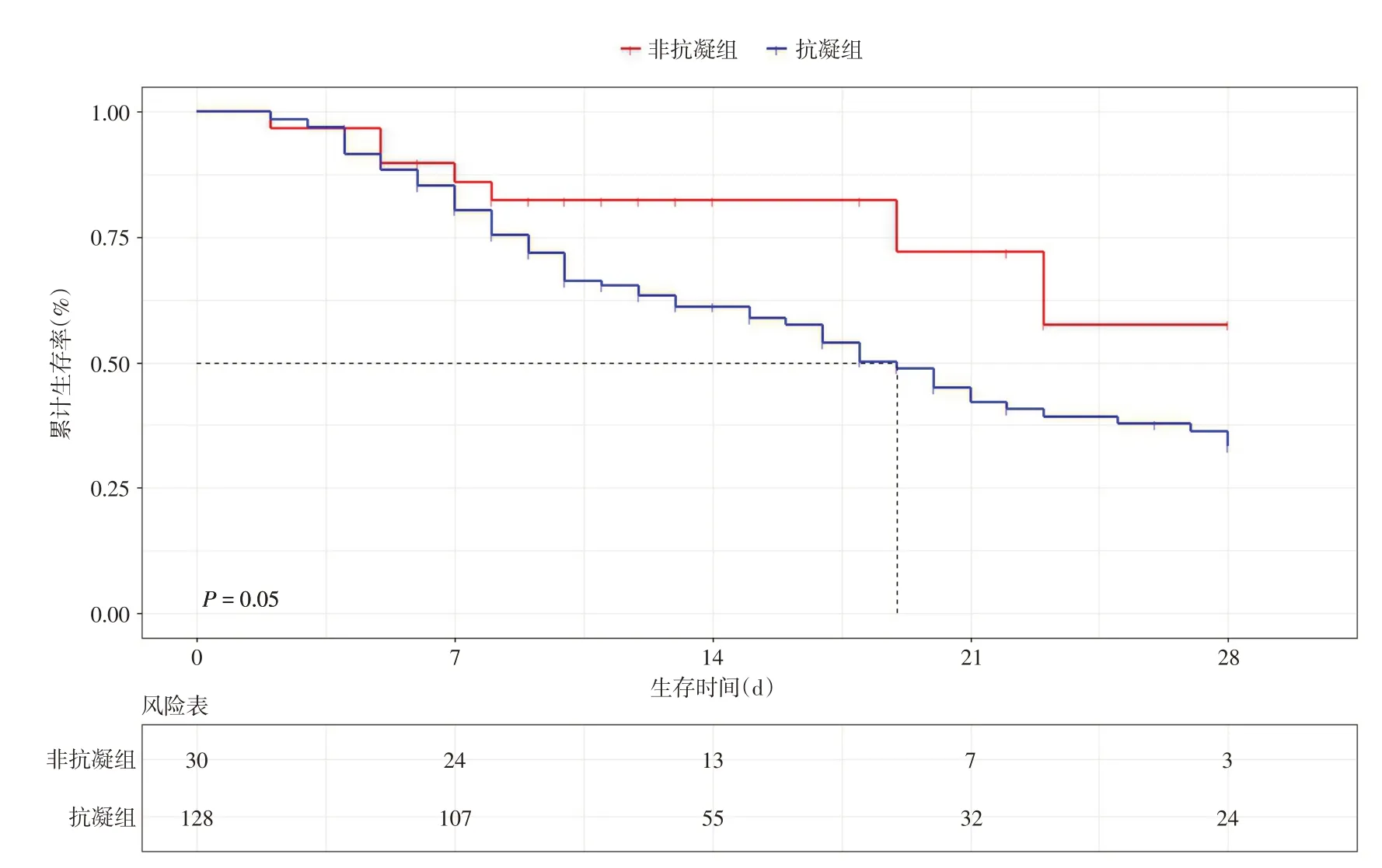
图1 重症COVID-19患者28 d死亡的KM生存曲线Fig.1 Kaplan-Meier survival curves for 28-day mortality in severe COVID-19 patients
3 讨论
COVID-19是近3年来全球公共卫生的重大议题。随着深入研究,COVID-19导致的凝血功能障碍引起了普遍的关注。COVID-19 患者可表现为血栓形成和急性呼吸窘迫综合征(ARDS),危重阶段也可出现弥散性血管内凝血(DIC)和多器官功能障碍[8]。
COVID-19患者的的凝血功能障碍可以表现为多样性,其中D-二聚体显著性升高最为突出[9-11]。而凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)、纤维蛋白原(FIB)在COVID-19病程进展中不断变化,对患者预后存在不确定性[12-14]。本研究中,我们亦观察到D-二聚体升高。
因此,COVID-19患者进行VTE风险评估至关重要。目前针对COVID-19,学者[15-16]引用了IMPROVEDD模型、Caprini-COVID-19-VTE模型、3D-PAST模型、Padua模型,都展现出良好的预测价值。本研究中,引用Padua模型,以≥ 4分为定义为VTE高风险,VTE高风险人群为102(64.6%)。
目前临床上对于VTE高风险患者,多建议进行抗凝治疗,然而对于重症COVID-19患者,抗凝治疗的有效性仍存在不确定性。研究[17-18]显示,与非抗凝组相比,抗凝治疗没有改善患者的死亡率。本研究中,预防性抗凝治疗可导致COVID-19患者的28天全因病死率明显升高;可能的原因包括抗凝组中危重型患者例数多、淋巴细胞计数低下、D-二聚体升高。YANG的研究[19]显示危重型患者的死亡率可高达61.5%;同时淋巴细胞减少在COVID-19中普遍可见,其中T细胞明显减少,与疾病进展密切相关[20-21];此外D-二聚体的升高对COVID-19患者的疾病严重程度、VTE及病死率明显正相关[10,22]。
目前,抗凝治疗剂量的有效性仍存在争议。ISTH指南共识和CHESTT指南[23-24]中,对于重症COVID-19患者的抗凝治疗,预防性剂量的低分子肝素/肝素治疗可更多的获益,其他治疗剂量的抗凝方案没有显现更多的优势。同时治疗剂量的低分子肝素/肝素治疗可能导致更多的不良事件[25]。因此,对患者的病理生理状态的充分认识,是进行抗凝治疗的前提条件。
综上所述,本研究发现预防性抗凝治疗不能降低重症COVID-19患者28 d全因死亡风险,针对患者的病理生理状态的充分评估是抗凝治疗的重要前提。但本研究仍存在一定的局限性:本研究为单中心研究,样本量偏小;针对不同抗凝方案及剂量的患者没有进一步研究;同时,对患者最终的死亡病因没有进一步筛查和分析。这都可能导致本研究存在一定的偏倚。

