附睾结核及非特异性附睾炎的MRI诊断及鉴别诊断⋆
丁 薇 李俊余 李 玲 郭婷婷 陈 军 成友华
联勤保障部队第920医院放射诊断科(云南 昆明 650000)
目前B超仍然是阴囊病变的首选检查方法,但是B超相对于磁共振来说有观察野小,缺乏组织学特征等问题[1]。MRI检查不仅软组织分辨率高,可见的组织器官比B超多,包括输精管、精囊腺、前列腺及腹股沟淋巴结等,并可多平面成像,所以MRI是阴囊病变的主要诊断方法[2]。MRI对于超声难以诊断的病变具有重要的诊断价值。附睾肿瘤相对较少,附睾炎的种类很多,常见的有结核、化脓性炎,多发生于青壮年,是引起青壮年不育的原因之一,且到后期治疗方法需手术切除,对患者的身心健康造成巨大影响,甚至影响至性伴侣[3-4]。目前临床诊断的难点在于特异性炎症和非特异性炎症的鉴别[5]。本文旨在分析附睾的慢性炎症的MRI表现,积累经验,提高对慢性附睾炎的认识水平。
1 资料与方法
1.1 一般资料收集2013年6月至2020年3月就诊于第920医院泌尿外科,经手术病理证实为慢性附睾炎的患者17例病人。年龄20-57岁,平均39.75±15.06岁。临床症状为阴囊无痛性包块4例,阴囊肿大疼痛12例。临床诊断为阴囊肿物者8例,非特异性附睾炎8例。B超诊断6例炎症,3例肿瘤,3例待查,1例睾丸扭转。
1.2 检查方法采用siemens verio 3.0T磁共振成像仪及16通道相控阵体部线圈采集图像。患者体位采取仰卧位,阴茎自然下垂。以阴囊为中心,将睾丸放置在线圈中央。采集T1加权成像(T1-weighted image,T1WI)不压脂横断位和压脂增强T1WI的矢状位、冠状位、横断位。采集T2加权成像(T2-weighted image,T2WI) 的压脂矢状位、横断位图像。嘱患者勿动,平静呼吸。
1.3 图像分析与质控对图像进行分析时必须由两位工作经验超过10年并且同时获得了主治或及以上的医生进行阅读,如果对于图像结果存在争议时需两人讨论。MRI评估内容包括: 病变可分为局限型(位于附睾头、体或尾部)或弥漫性分布;病变性质(囊性、实性、囊实性),强化特点(实性病变的均匀强化,弥漫性病变不均匀强化、囊实性病变的环形、不均匀强化),附睾外累及:睾丸变形、输精管受累增粗或呈串珠样改变、精囊腺、前列腺、腹股沟区淋巴结肿大。
1.4 数据统计与分析数据经标准化处理后通过SPSS AUV 20.0平台统计分析。病例样本依据病理诊断结果分为附睾结核和附睾非特异性炎症组,两组样本间的定量资料比较采用t检验、二分类资料比较较采用卡方检验,并将磁共振影像诊断结果与病理诊断结果行Kappa一致性检验。
2 结果
2.1 流行病学及临床特点本组附睾结核病例中,患者平均年龄40.9岁,病程约20周,其中1人入院检查时胸部CT提示有血行播散性肺结核,1人肺陈旧性结核,1人椎体结核,另1例患者为右侧附睾、睾丸结核切除术后,现左侧发病。临床症状中疼痛是最明显的有5例,然后是肿胀、红,还有1例无症状患者。没有发热的患者,也没有伴发下尿路感染的患者。8例附睾非特异性炎症患者平均年龄38岁,病程约4周,其中5例伴有下尿路感染。2例为脊髓损伤截瘫患者,1例长期留置导尿管,1例长期用尿不湿。有2例发生高热,最高1例39℃,1例42℃。疼痛还是主要的症状,有7例,肿胀4例、红1例,流脓1例,红肿热痛均无的1例。
2.2 附睾结核的MRI表现本组病例9例附睾结核中,典型的MRI影像表现是附睾内多发等、稍短T2小结节影,结节分布头尾部均有发现。5例均呈多发表现,并结节呈环形、结节样强化,附睾实质也不均匀轻度强化(如图1-2),1例双侧发病病例左右侧附睾头体部均见多发结节,比较以前文献报道结核结节多单发于附睾尾部,本次研究发现发结节生在附睾头部的病例数较尾部的病理病例数多,且为多发、大致均匀分布头、尾部;另3例附睾结核表现为肿大的附睾内散在多发小脓肿形成,可分布附睾头体尾部,增强扫描为环形强化;1例平扫未发现病变,增强扫描明显不均匀强化;9例附睾结核9例均对睾丸有侵犯,其中表现为睾丸体积缩小、变形者6例,睾丸内形成肿块并明显强化者2例,1例患者睾丸平扫未见异常,增强扫描后呈明显不均匀强化(图3)。9例病变均有少量睾丸鞘膜积液。
2.3 非特异性附睾炎的MRI表现非特异性炎症主要为化脓性炎,MRI表特征不典型,有4例患者附睾萎缩并明显强化、1例附睾肿胀并明显强化(图4)、1例附睾尾部见等T2信号结节影并环形强化(图5)。本组病理非特异性炎对睾丸侵犯者6例中有5例,表现为肿胀并明显强化,或者睾丸缩小并明显强化,1例睾丸未见侵犯。6例病变均有睾丸鞘膜积液,且积液量较多。
2.4 阴囊外侵犯情况本组病例中附睾结核向阴囊外侵犯较明显,9例中有6例患者同侧输精管(图6)、精囊腺同时受累,其中双侧病变的患者左侧输精管受侵犯、精囊腺受侵犯(图7),其中1例患者病变范围交广,前列腺也受累(图8)。还可见其中8例患者同侧的腹股沟淋巴结肿大,双侧病变者双侧腹股沟淋巴结肿大(图9)。非特异性炎症也可向阴囊外侵犯,但是其侵犯能力有限,有2例侵犯输同侧输精管,精囊腺及前列腺侵犯例数为0,同时也会引起腹股沟淋巴结肿大的例数也少为1例。
2.5 阴囊MRI检查对附睾结核和附睾非特异性炎症的鉴别价值临床中睾丸发生病变采取影像学检查时缺少比较显著的特点,在与其他疾病进行鉴别时需要根据患者的病史、年龄以及其他血液检查指标。核磁共振检查具有非常好的定位效果,尤其是对于软组织具有非常好的辨别能力,可以将病灶内部以及周围的情况清晰地显现出来,能够在早期便可诊断睾丸的病变情况,对于患者的早期治疗具有非常高的价值。但是需要注意的是需要将睾丸附睾结核和睾丸附睾炎进行鉴别,睾丸附睾炎是现阶段男性群体中非常多见的一种非特异性感染性疾病,在急性期通常表现为睾丸肿大并且伴有疼痛,并且疼痛有向下腹部以及大腿根部放射。对于睾丸疾病首选的检查方式是超声检查,同时结合触诊可以准确对肿块的大小进行评估。在超声下通常表现为睾丸内部有不均匀的回声,同时分布欠均匀;并且化脓性睾丸炎患者超声下有不规则的无回声区。采取CDFI进行检查时能够发现睾丸内部呈现炎性变化并且其中血流信号比较丰富,但是化脓性睾丸炎的无回声区中并没有血流信号。患者睾丸、附睾结核的影像图像表现和附睾睾丸炎非常类似,所以很难通过图像表现进行区分,但是CDFI可以通过显示病变部位的血流信号,能够很好地区别炎性改变和结核[6-7]。MRI因为能够很好地分别软组织,是诊断该疾病的最主要方法,其不仅可以能够有效显现病灶的准确性状,还可以病灶部位的全面信息,而增强检查还能够准确反应出病变的血液循环情况,这些检查提供的结果可以为临床疾病的诊断提供有效的参考价值。

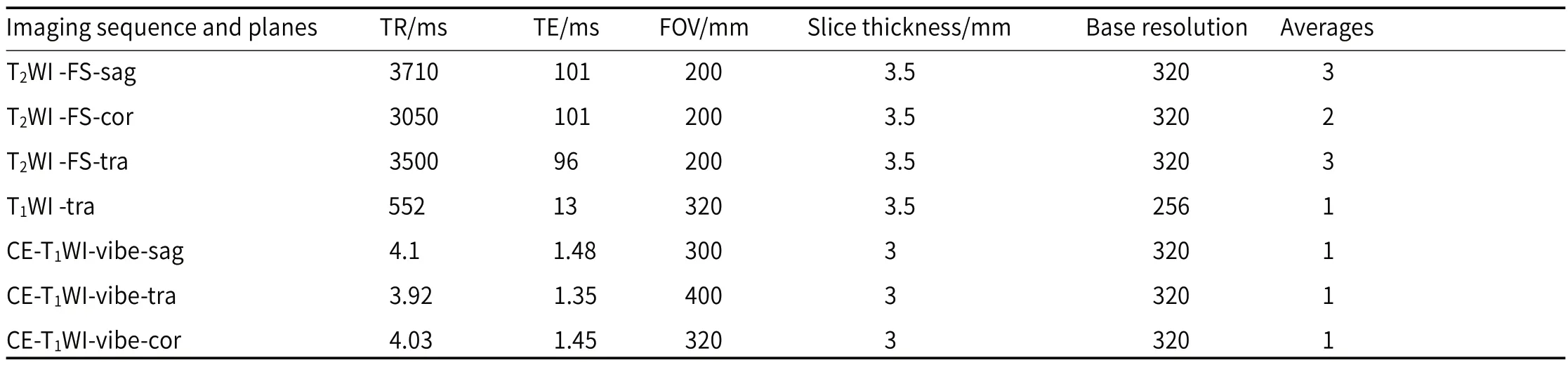
表1 3TMRI阴囊扫描序列
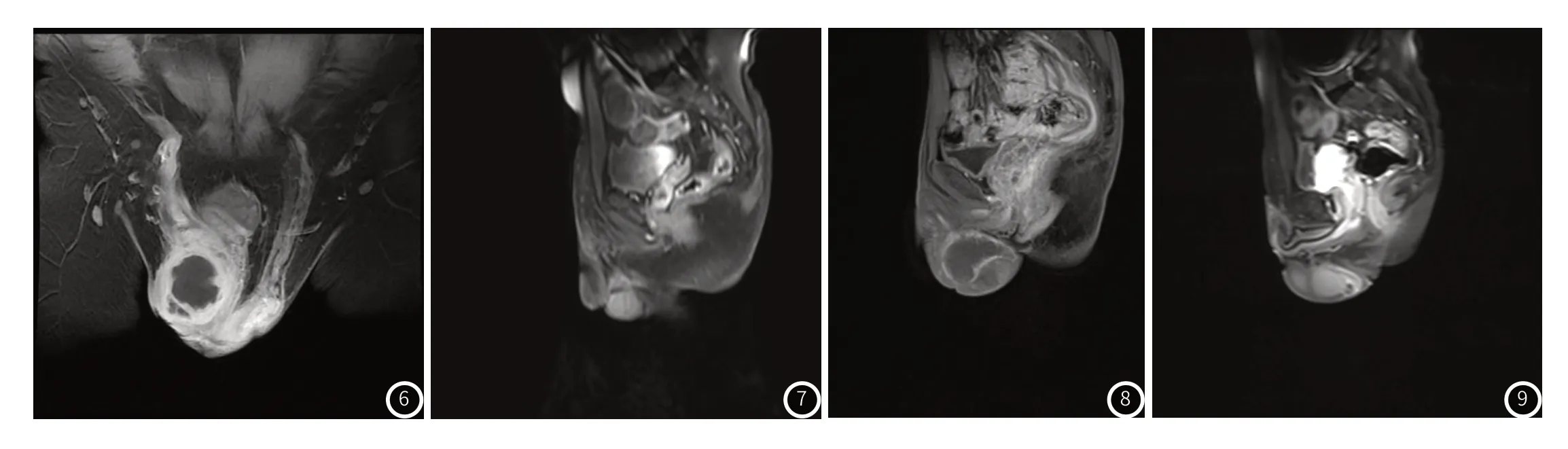
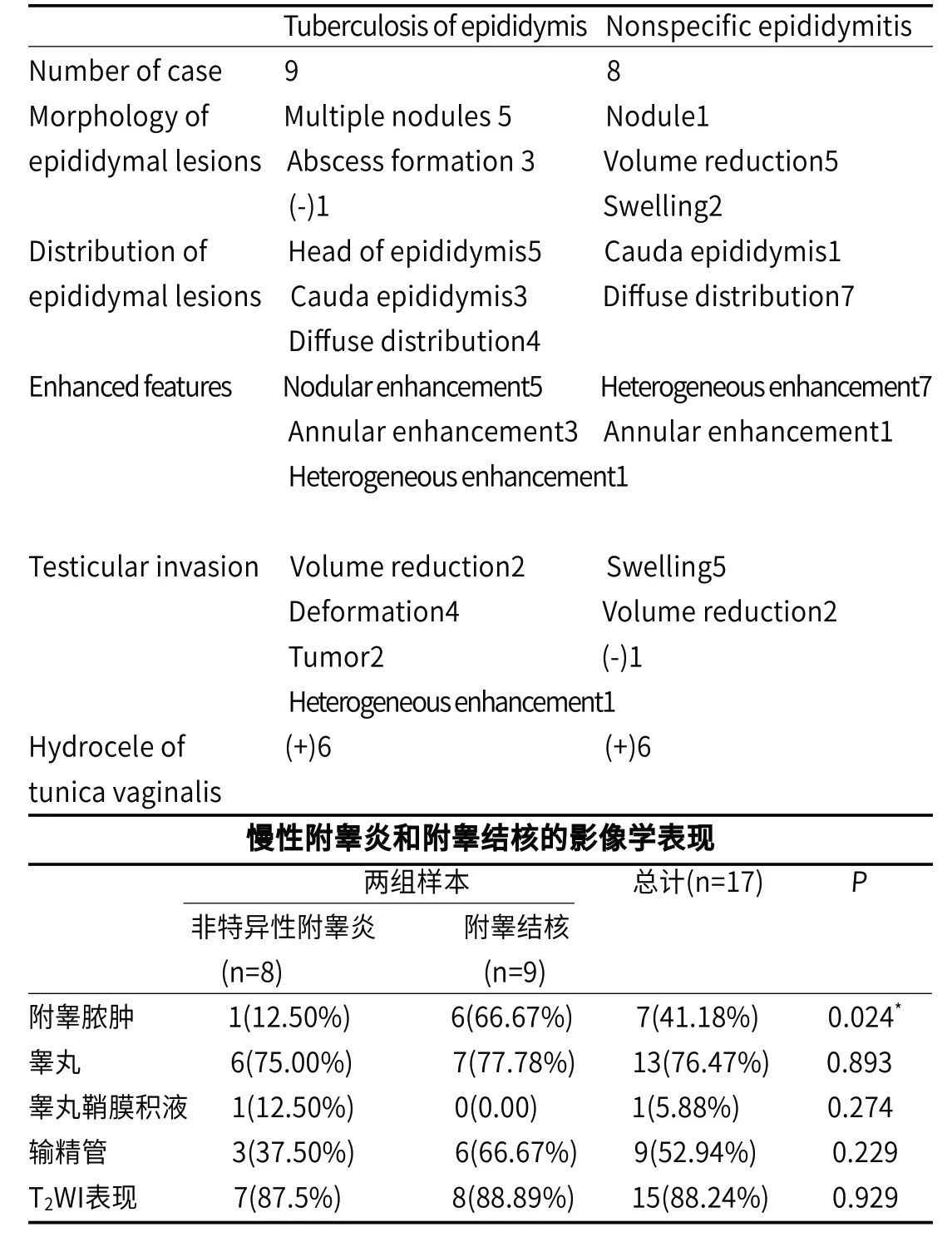
表3 附睾结核及附睾非特异性炎症的MRI表现
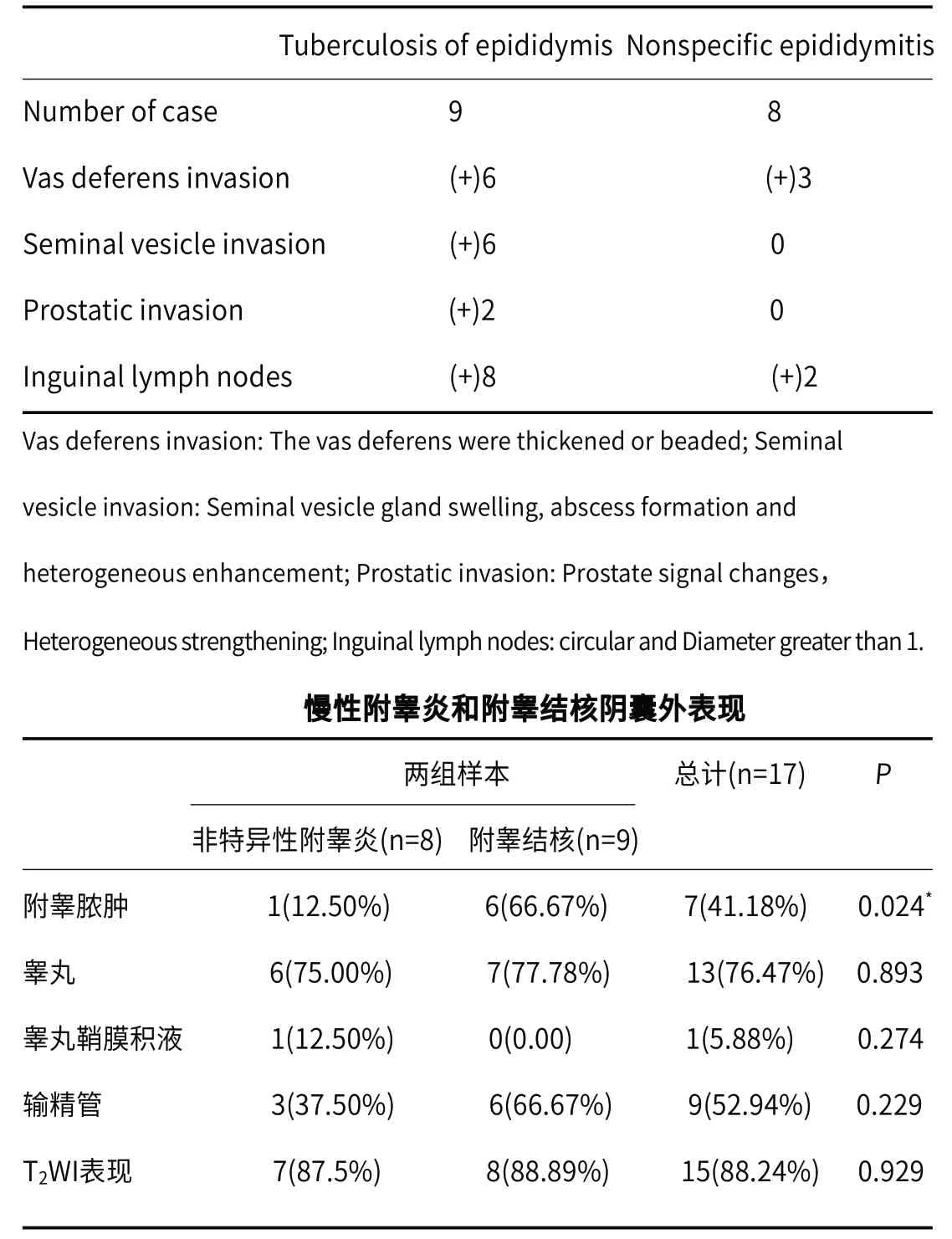
表4 附睾结核及附睾非特异性炎症阴囊外侵犯情况
3 讨论
附睾炎常见的致病菌有结核杆菌、大肠杆菌、葡萄球菌、链球菌等[8]。致病菌入侵机制一般认为主要是细菌经后尿道、射精管、输精管逆行而到达附睾引起的感染,但也有学者提出致病菌经淋巴系统入侵,甚至可能是主要的感染途径,其次也可继发于血行感染、创伤等[9-10]。附睾炎症中较常见的是急性附睾炎,可以通过积极的内科治疗好转、治愈。危害较大的是结核性附睾炎,及由急性附睾炎治疗不及时迁延而成的慢性非特异性附睾炎,常需手术治疗[11]。所以MRI作为一种重要的检查方式,能在治疗前、术前对附睾病变性质做好的诊断及鉴别诊断,能对其治疗提供很大帮助[12]。
3.1 附睾结核及非特异性附睾炎的诊断及鉴别诊断本研究显示,附睾结核患者的病程明显长于非特异性附睾炎,附睾结核病程大多数超过3个月、甚至半年,而非特异性炎症发病时间通常约1个月左右。附睾结核中3人患有泌尿系外结核,1人对侧发病切除术后,可符合附睾结核可继发于其他器官结核、也可经对侧附睾、输精管、精囊腺逆行感染后同侧输精管、附睾受累。而非特异性附睾炎常伴发或者由下尿路感染继发而来,同时,截瘫患者非常容易发生下尿路感染且易并发附睾炎症[13]。临床症状来看,附睾炎最主要的症状是疼痛,不管是胀痛、坠痛、剧烈疼痛,也是其就医的主要原因之一,然后才是肿胀、红;发热是炎症反应一项的重要的指标,高热能提示患者是非特异性炎的可能性大;但是不管是结核还是非特异性附睾炎都有炎性反应的临床症状,而且也有无症状的患者,所有单凭临床症状是很难区分结核及非特异性炎症的[14]。
对于附睾炎症的诊断及鉴别诊断,最主要在于炎症与良恶性肿瘤的鉴别。睾丸肿瘤大多数好发年龄阶段为15-35岁,尤其是性功能活跃的患者中,虽然发病的几率比较低,但是一旦发生大多数情况下恶性居多[15-16]。病人具有无痛性睾丸肿大或双侧睾丸不对称现象。MRI显示肿瘤呈规则或不规则形态,信号均混杂,且易发生囊变、坏死。增强扫描多为均匀或不均匀肿块样强化,内可见纤维间隔强化,少数含脂肪[17]。而附睾炎症MRI表现多为弥漫的小脓肿或结核性小肉芽肿灶,本班累及范围较广,可累及精索、精囊腺等。本研究通过结合影像学及病理学检查,发现了附睾炎症的一些特征性病变,可对临床诊断及内科治疗提供一定参考。尤其对于青少年病人,可免于可能的外科治疗而保存更完整的生殖功能[18]。
3.2 附睾结核及非特异性附睾炎的影像学表现与以往文献报道的附睾结核的MRI特征是附睾尾部的稍短T2信号结节影[19],本次研究显示附睾结核的MRI表现比较复杂,附睾本身可肿大,也可萎缩,实质内可见散在多发,弥漫性分布的稍短T2结节影或者小脓肿形成,多见于附睾头部、其次是尾部,增强扫描后结节病灶呈明显强化,小脓肿环形或者边缘强化,也有少数平扫附睾改变不明显,增强扫描后附睾不均匀强化的。非特异性附睾炎与附睾结核相比附睾肿胀明显,小脓肿形成者为多数,也可见小结节灶,小脓肿及小结节灶在附睾内多数还是弥漫性分布,也是小脓肿灶环形强化,附睾不均匀明显强化。对比非特异性附睾炎,附睾结核的特征性的MRI表现是稍短T2信号的小结节影,可单发、可多发,附睾头部、尾部均可分布。两种附睾炎都很容易侵犯睾丸,而两者的睾丸侵犯又有所不同,非特异性炎症的睾丸侵犯主要表现为睾丸肿胀,信号减低,病程长者也可见体积缩小,而结核的睾丸侵犯多见睾丸缩小变形,睾丸内有结节、块状软组织影,并且不均匀强化。两者感染都会引起鞘膜积液,而结核性病变引起的鞘膜积液量较少,也可以没有,非特异性感染引起的鞘膜积液量明显要多一些[20-21]。
在临床上阴囊检查B超还是首选[22],相对于B超来说MRI的成像野大,MRI能完整的、对比观察到双侧附睾、睾丸、鞘膜、精索的情况,还能在矢状位上看见一部分精囊腺、前列腺、还能在冠状位上对比双侧精索、双侧腹股沟淋巴结的情况[23]。这对于附睾炎症的患者来说尤为重要。本次研究发现附睾炎症非常容易向外扩散,常常发现即累及睾丸、鞘膜,精索等,尤为重要的是附睾结核累及精囊腺的比例很高、前列腺也会受累,这是以往我们可能有所疏忽、常易发生漏诊的[24-25]。非特异性附睾炎有输精管受累的情况,但没有精囊腺、前列腺受累的病例。就常见的炎症反应腹股沟淋巴结肿大,也是附睾结核的特点之一,非特异性炎症的腹股沟淋巴结可以肿大,但是较少见[26]。所以对诊断附睾炎症来说我们除了重视阴囊本身的病变特点,也应该仔细观察阴囊外相关器官的侵犯,不仅仅能给我们提供很多有价值的诊断指标,也能给临床提供更详尽的检查资料,对内科治疗及手术方案提供更多的帮助,尤其对于青少年病人,尽可能的避免外科治疗而保存更完整的生殖功能。
4 结论
综上所述,附睾炎症影像表现对附睾炎的诊断有重要价值。其特点是附睾结核病程较长,以低热为主;非特异性炎症常伴发或者由下尿路感染继发,病程较短、一般1个月以内,可以伴发高热;附睾结核的MRI表现比较复杂,其最具特征性表现是稍短T2结节影,附睾头体尾部均可分布,其侵犯睾丸后表现为睾丸变形缩小,有结节状、块状软组织影,并且不均匀强化。附睾非特异性炎症MRI主要表现为小脓肿的形成,侵犯睾丸后睾丸肿大,引起的睾丸鞘膜积液量较结核性附睾炎多[27]。我们还发现附睾炎症非常容易向外扩散,常累及阴囊外的器官,比如精索、精囊腺等,尤其是附睾结核累及精囊腺的比例很高,有时甚至前列腺也会受累。本研究通过结合影像学及病理学检查,发现了附睾结核及非特异性附睾炎在超声和 MRI上的一些特征性改变,可对临床诊断及后续的治疗提供一定参考。尤其对于青少年病人,可免于可能的外科治疗而保存更完整的生殖功能。
本研究的不足之处:目前国内外对于附睾结核及非特异性附睾炎的MRI表现研究较少,再加上本次研究病例数较少,结果难免有片面之处。本次研究缺少弥散扩散加权成像(diffusionweighted image,DWI) 技术对于慢性附睾炎的研究,既往研究表明:DWI成像对鉴别泌尿和生殖系统肿瘤有重要价值[28-29],未总结出附睾结核及非特异性附睾炎的DWI的特点。建议后期研究增加DWI序列对附睾炎症的影像学研究。

