我院抗菌药物应用合理性评价与管理分析
陆 达,张倩雯
(1.宁德市中医院西药房,福建 宁德 352100;2.宁德市焦城区七都卫生院药房,福建 宁德 352100)
抗菌药物在临床上的应用广泛,但是抗菌药物种类繁多,目前临床应用剂量明显增加,导致不合理用药问题逐渐加重,不仅增加了患者经济负担,也会造成细菌产生耐药性,不利于提升临床疗效[1]。因此为不断提升西药房药学服务能力,则需要深入了解不同药物的药理药性,并深入分析各类抗菌药物的合理用药以及科学管理问题,故进行本次研究。
1 资料与方法
1.1 临床资料
以我院西药房2022年1月—2022年6月收治的1300例患者为观察对象,划分为改进前,患者性别:男705例、女595例,年龄23~71岁,平均年龄(48.35±5.81)岁。同时选择2022年7月—2022年12月西药房提供药学服务的1100例患者,划分为改进后,其中男654例、女446例,年龄21~74岁,平均年龄(48.29±5.79)岁。两组患者临床资料数据无统计学差异(P>0.05)。
纳入标准:均为我院西药房提供药学服务的患者;患者对药物治疗干预方法依从性良好;临床资料完整;均接受抗菌药物治疗。
排除标准:临床资料不完整患者;年龄<18岁;认知功能障碍患者。
1.2 方法
1.2.1 抗菌药物合理用药情况评估
采用抗菌药物应用情况量表采集患者的临床资料,量表中应包括患者姓名、年龄、用药情况、药物过敏史以及抗菌药物的名称、用量用法、药物类型等资料。在评估患者用药合理性期间,参照《抗菌药物临床应用指导原则(2015年版)》、药品说明书等内容展开评价,包括用量不适宜、用法不适宜、重复用药等问题。
1.2.2 合理用药管理
(1)成立抗菌药物管理小组。在科室主任带头下成立抗菌药物管理小组,全体组员有五年以上药房工作经验。在小组成立后定期展开抗菌药物应用讨论,根据组内考核评估结果了解抗菌药物的应用情况,对于存在不合理使用抗菌药物或者不重视患者用药宣教等情况进行惩处。高度重视患者临床用药管理,在临床药物治疗阶段要求医师严格执行《抗菌药物临床治疗指南》的相关规定,必要时可安排专职药师进行技能培训,强化药房药师与临床医师之间的合作,精确地评估患者病情,优化临床药物治疗方案。
(2)建立抗菌药物处方点评机制。进行抗菌类药物的药方点评,参照《处方点评管理规范》等相关内容对药师抗菌药物的使用细则做出严格规范,逐一评估抗菌药物的剂量、类型以及用法等,及时指出其中不符合规定的用药方案,在总结经验的同时制定改进方案,保证实现合理用药目标。执行阶段,以西药房为单位完善抗菌药物处方评价机制,采用动态评估的方法,随机抽取院内抗菌药物使用情况,对于所有抗菌药物使用不当的情况采取经济上的处罚方法。
(3)重视科室工作人员抗菌药物培训。科室内对新入职员工进行培训指导、举办抗微生物药物宣传周等活动,对各类抗菌药物应用进行指导,详细介绍抗菌药物的作用机制、常见不良反应、不良反应处置措施等。对于抗菌药物使用不合理的情况可通过科室组间讨论以及头脑风暴法总结原因。科室定期开展科普讲座以及发放宣传手册等工作方法。积极开展药学研究,包括了解各种药物的应用时间、常见不良反应、耐药性与使用经验等,每月一期,提升医师对抗菌药物使用合理性的了解。每季度进行一期抗菌用药专业知识培训,并做到训练和考核相结合。提高医务人员的抗菌药物认识,改变医务人员的用药观念。
(4)制定抗菌药物使用细则。科室严格按照《抗菌药物临床应用管理办法》的相关规定以及医院西药房管理规定制定抗菌药物使用细则,详细说明各类抗菌药物的用量用法、最大用药剂量等,并了解抗菌药物的适用范围、作用机理、敏感性和抗菌谱等,以避免药品滥用状况的出现。
1.3 观察指标
记录患者使用抗菌类药物后的不良反应发生率、不合理用药情况等。
1.4 统计学方法

2 结果
2.1 患者抗菌类药物使用情况
根据本文统计结果可知,1300例患者中诺氟沙星应用占比最高,其次为头孢唑林、氧氟沙星、阿莫西林,详见表1。
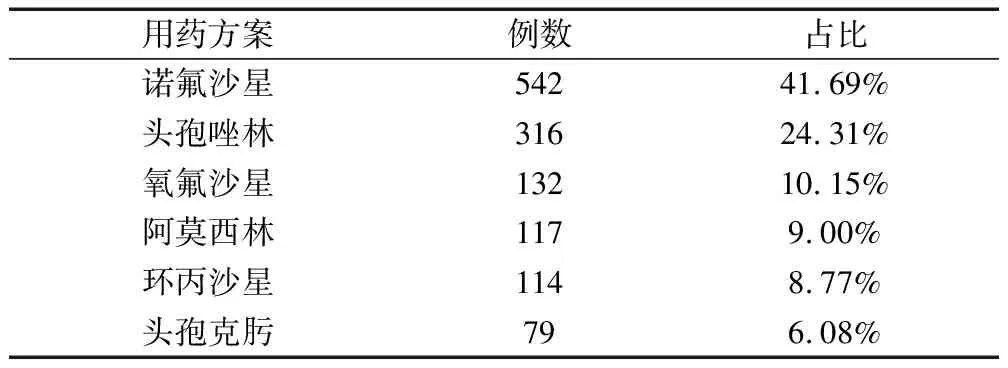
表1 患者抗菌类药物使用情况(n=1300)
2.2 不良反应发生率
本次统计结果显示,改进前1300例患者中不良反应发生率为5.54%(72/1300),包括:胃肠道反应、乏力等,同时存在一名患者出现多种不良反应情况,详见表2。
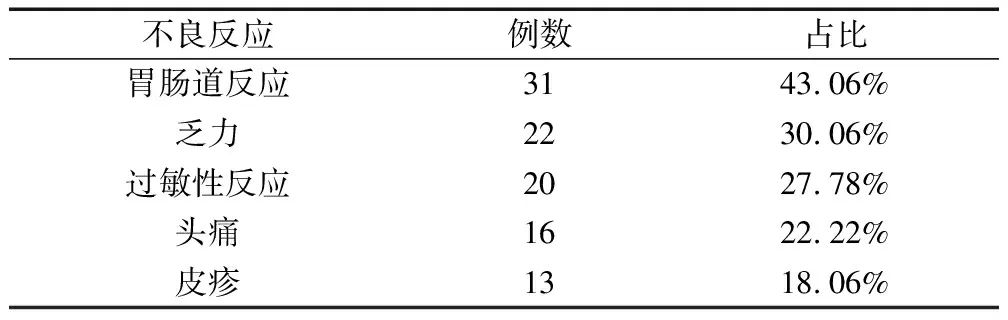
表2 不良反应发生率(n=72)
2.3 患者不合理用药情况
根据本文统计结果可知,1300例患者中有105例患者存在不合理用药情况,详见表3。

表3 患者不合理用药情况(n=105)
2.4 合理用药管理效果评估
改进前后抗菌药物使用情况评估结果显示,改进后不合理用药例数与不良反应发生率低于改进前(P<0.05),见表4。
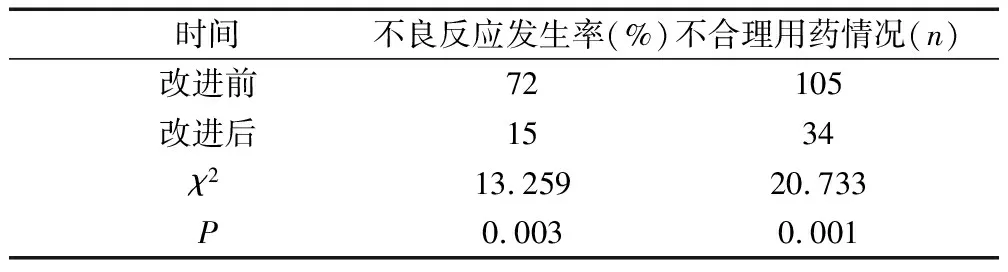
表4 合理用药管理效果
3 讨论
抗菌药物是临床治疗的重要组成部分,其用药合理性直接关系到患者康复效果。喹诺酮类药物是临床上常见的抗菌药物,大量临床治疗经验证明此类药物对于细菌的灭活效果强,是一种安全、有效的药物。喹诺酮类抗菌药物可以抑制细菌DNA螺旋酶的A亚单位,在药物治疗期间利用DNA回旋酶A亚单位切断染色体正超螺旋上的单链,B亚单位可促使DNA前链后移,导致细菌无法产生超螺旋结构,使mRNA与蛋白质合成过程失去控制,最终导致染色体结构遭遇损伤,最终出现细菌失活等问题[2]。现阶段喹诺酮类抗菌药物已经发展至第四代,与前三代药物相比,喹诺酮药物的抗菌谱更广,不仅保留了前三代药物的高活性特征,对于支原体、军团菌以及衣原体等有良好的抑菌作用。与传统消炎药物相比,喹诺酮类抗菌药物易于进入人体组织,其良好抗菌活性可提升治疗效果[3]。
喹诺酮类抗菌药物在临床应用中的常见问题包括不良反应发生率偏高以及不合理用药问题严重。其中表2资料可知,患者在抗菌药物治疗期间,常见不良反应为胃肠道反应,且乏力、过敏性反应、头痛、皮疹等不良反应患者的占比较高,提示在抗菌药物临床治疗中,患者用药后的不良反应问题不容忽视。本文表3的数据也证明,目前在抗菌药物治疗中,患者的不合理用药问题较为常见,其中用药剂量不正确是普遍存在的问题,且部分患者在接受抗菌类药物治疗中也存在重复用药、用药方法不当以及药剂配伍不正确等情况。而造成上述现象的原因主要包括两方面:(1)患者缺乏合理用药意识,在抗生素药物治疗中因为缺乏自我管理意识,导致患者在药物治疗中难以遵医嘱使用抗菌药物。(2)药师忽视患者用药指导教育,导致患者无法第一手获得正确用药咨询,影响患者药物治疗依从性[4]。
因此为实现合理用药的目标,我院在抗菌药物使用中充分遵照用药管理的一般规定,其具体包括:(1)在患者接受抗菌药物治疗前应深入了解患者适应症,在治疗前详细了解各类抗菌类药物的合理性、抗菌谱以及患者一般资料,并将用药方案与患者病情、药敏结果结合在一起,根据患者临床治疗需求确定适宜的抗生素药物治疗方案,进而有效预防药物滥用等问题,尽量规避不合理用药等问题发生[5]。(2)在确定抗菌药物剂型后应第一时间确定各类药物的使用剂量以及用药方法,在不影响临床疗效的基础上减少抗菌药物的用量[6]。(3)在药物治疗中为确保抗菌药物配伍方案的合理性,临床治疗中可充分发挥协同用药的合理性,如β-内酰胺类药物与喹诺酮类药物之间的协同治疗效果良好,并且与抑酸类药物配伍不会影响药物吸收性,和钙、镁、锌等二价及以上金属离子制剂配伍会降低抗菌药生物利用度。在临床治疗中遵照上述药物治疗原则有助于提升临床治疗总有效率[7]。在采取用药管理方案后,我院抗菌药物不良反应发生率、不合理用药情况明显减少,说明我院所采取的一系列用药管理方案可取得满意的效果[8]。有学者研究指出,抗菌药物合理用药管理可以不断推动临床用药管理变革,通过制定科学、合理、规范的用药方案,可以提升医学药学服务质量,在临床工作中通过不断强化药学管理干预,进而构建科学、完整的干预路径,该管理方法具有规范抗菌药物用法的功能,在各项管理措施的干预下可以增强科室药师的社会责任感,可取得满意效果[9]。因此为促进患者康复,则需要在合理用药管理中明确药物管理细则,并利用临床药学科研合作等方法,形成完整的药学管理工作规范,通过管理专业知识培训、制订抗菌用药处方评价机制、实行抗菌药物分类管理等方法,达到推动药学服务模式变革的目标。

