介入封堵治疗小儿Ⅱ型Abernethy畸形合并肺动脉高压1例报告
张 恒, 江斌, 方志成, 孟忠吉, 杜恩辅
湖北医药学院附属太和医院, 湖北省肝癌精准诊疗临床医学研究中心 a.急诊医学科, b.肝胆胰腺外科,c.感染科, d.介入放射科, 湖北 十堰 442000
1 病例资料
患儿男,3岁8个月。因“活动后乏力1年余,诊断Abernethy畸形4个月余”于2019年8月25日入本院,患儿于1年余前出现乏力伴气急,活动后加重,休息后可缓解,无口唇紫绀,无头晕、心悸、恶心、呕吐、腹痛、腹泻,无胸痛、咳嗽咳痰、咯血、呼吸困难等不适。患儿家长未予以重视,未行特殊诊治。4个月前患儿乏力症状加重就诊,心脏彩超示:肺动脉高压(中-重度)。肝胆脾胰彩超示:门静脉显示不清。CT-肝脏门静脉血管成像(图1)示:门静脉主干及分支缺失,脾静脉及肠系膜上静脉直接汇入右房,考虑Ⅰ型Abernethy畸形。治疗上建议先降肺动脉压处理,择期行手术治疗。患儿后来又辗转全国多家知名医院,诊断及治疗方案同本院。今患儿服用枸橼酸西地那非(15 mg,2 次/d)降肺动脉压治疗4个月后,再次来诊要求入院行手术治疗。遂以“Ⅰ型Abernethy 畸形肺动脉高压”收入院。起病以来,患儿体力欠佳,精神、食欲、睡眠一般,大小便未见异常。
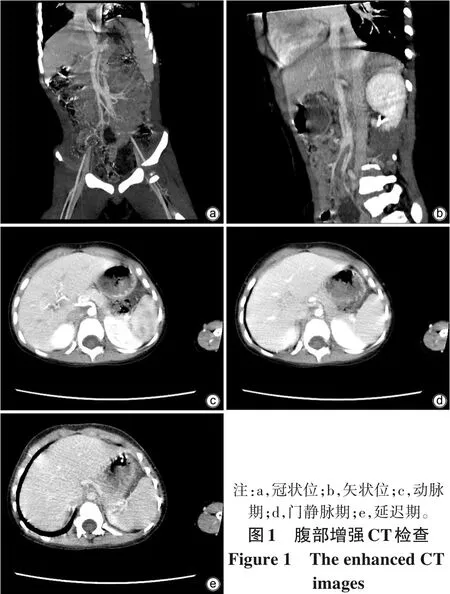
图1 腹部增强CT检查Figure 1 The enhanced CT images
既往史:患儿系同卵双胎,足月手术产,其兄长正常;2017年3月有腹股沟疝手术史;否认其他病史。体格检查:体温36.6 ℃,脉搏95次/min,呼吸24次/min,体质量14.5 kg,神志清楚,营养一般,唇周及甲床可见轻度紫绀,未见杵状指,双肺呼吸音粗,未闻及干湿啰音,心音有力,肺动脉瓣区第二心音亢进,腹软,肝脾肋下未触及肿大,四肢活动可。本院门诊心脏彩超示:右心房、右心室增大,左心室偏小,三尖瓣反流(大量),肺动脉瓣反流(少量),肺动脉高压(中-重度)。肝胆脾胰彩超示:门静脉显示不清。CT-肝脏门静脉血管成像示:门静脉主干及分支缺失,脾静脉及肠系膜上静脉直接汇入右房,考虑Ⅰ型Abernethy畸形。心肌酶谱:肌酸激酶233 IU/L,肌酸激酶同工酶34 IU/L,乳酸脱氢酶561 IU/L。入院后查:白细胞6.12×109/L,红细胞4.17×1012/L,血红蛋白120 g/L,血小板200×109/L,中性粒细胞百分比45.9%,淋巴细胞百分比43.8%,C 反应蛋白0.5 mg/L。肝功能:ALT 19 U/L,AST 51 U/L,GGT 10 U/L。血氨(NH3)59.58 μmol/L。患者目前主要诊断:门静脉连接异常,Ⅰ型Abernethy畸形,肺动脉高压,血氨升高。
虽然目前辅助检查支持Ⅰ型Abernethy 畸形(门静脉完全缺失),但是患儿无肝衰竭、肝性脑病等门静脉完全缺失(Ⅰ型)的严重并发症,诊断存在疑问。为进一步明确诊断,先后完善两次MDT 会诊后达成共识:下一步的处理措施是先经股静脉逆行门静脉造影+球囊堵闭试验检查明确诊断,若确诊为Ⅱ型Abernethy畸形(门静脉未完全缺失),可与家属沟通行异常分流介入封堵治疗;若家属不同意介入封堵,后期患者疾病进展则需等待肝源,行肝移植手术治疗。
充分告知患者家属相关风险后,患者家属要求行介入封堵。完善术前准备后行门静脉造影术+异常分流道试验性球囊封堵(图2)。门静脉造影提示:肠系膜上静脉与脾静脉汇合经过异常分流通道在靠近右心房处进入下腔静脉,异常分流管道长度约22 mm,内径16 mm,汇入下腔端有一狭窄段,内径约6.6 mm,门静脉显影不明显。球囊封堵试验测得门静脉即时压力:39/22(27) mmHg,再次行门静脉造影,见门静脉左右分支显影(图2c),另外发现肠系膜上静脉与左侧髂内静脉之间存在一异常沟通血管,内径2~3 mm,少量造影剂经此血管汇入下腔静脉;结合术中检查结果修正诊断为Ⅱ型Abernethy畸形。球囊封堵后持续观察,门静脉压力逐渐下降,至15 min时降至20/19 mmHg,监测肺动脉收缩期压力降至51/20(25)mmHg 正常范围。术中充分告知家属封堵门体异常分流的益处及可能风险后,家长同意行介入封堵治疗。遂选用5F 输送长鞘冲洗排气后沿超滑导丝从右侧颈内静脉端在前送至门体异常通道内,退出内鞘、导丝。选用A3B3H4×10 mm 国产形状记忆VSD 堵闭器与输送钢缆相连,冲洗排气后沿输送长鞘前送至门体异常分流通道内,释放前伞,回撤整个装置至门体分流管道狭窄处后释放后伞,见堵闭器位置及成形良好。行下腔静脉造影,显示下腔静脉血流通畅。术中超声示堵闭器位置良好、下腔静脉血流通畅,三尖瓣活动良好,遂释放封堵器。术毕拔管、加压包扎,患儿安返病房。

图2 下腔静脉、门静脉造影术及试验性球囊封堵术Figure 2 The portography and experimental balloon occlusion
术后给予抗感染、营养心肌、护胃等对症支持治疗,术后复查CT-肝脏门静脉血管成像示:未见残余分流,封堵器位置良好,下腔静脉血流通畅(图3)。患者术后恢复好,于术后第5 天办理出院。患者术后1、3、6个月随访,患儿无呕血、黑便,精神、饮食、睡眠可,体质量较术前明显增加。患儿术后6个月复查腹部血管彩超提示:封堵器位置良好,未见明显分流,下腔静脉血流通畅。血常规:白细胞9.79×109/L,红细胞3.77×1012/L,血红蛋白109 g/L,血小板126×109/L,中性粒细胞百分比58.8%,淋巴细胞百分比17.8%。肝功能:ALT 16 U/L,AST 38 U/L,GGT 10 U/L。血氨12.13 μmol/L。
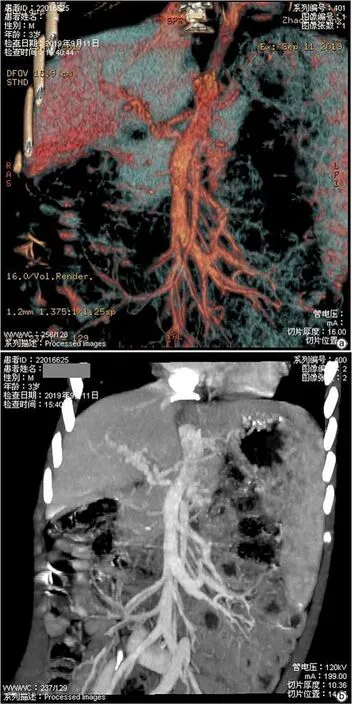
图3 术后门静脉CT检查Figure 3 Postoperative portal vein CT images
2 讨论
Abernethy 畸形,又称先天性肝外门-腔静脉分流,是由于胚胎期脐静脉和卵黄静脉发育异常而形成门静脉和腔静脉异常分流的畸形,临床上极为罕见,截至2019 年全球文献报道不足300 例[1]。1994 年Morgan 等[2]根据门静脉与腔静脉之间的异常分流将Abernethy畸形分为二型:Ⅰ型,门静脉完全缺失,胃肠静脉血完全向腔静脉;Ⅰ型又根据肠系膜上静脉与脾静脉有无汇合进一步分Ⅰa 和Ⅰb 两个亚型。Ⅰa 型,肠系膜上静脉与脾静脉不汇合(不形成解剖上的门静脉);Ⅰb型,肠系膜上静脉与脾静脉汇合(形成门静脉但是不经过肝脏)。Ⅱ型:门静脉存在但是只有部分门静脉血向肝脏灌注。该例患儿肝门静脉未完全缺失,故应诊断为Ⅱ型Abernethy 畸形。研究[3-4]发现,Abernethy 畸形患者中,年龄多<18 岁,其中Ⅰ型患者以女性居多,且多合并其他脏器畸形,最多见的畸形是心脏畸形;而Ⅱ型比Ⅰ型更罕见,以男性居多,合并其他畸形脏器或肝脏肿瘤者较少。该患者为同卵双胞胎,其兄长正常,仅患儿存在先天性门静脉连接异常,未见文献报道。
Abernethy 畸形临床表现多样,缺乏特异性,其常见的症状可分三类:(1)肝脏门静脉供血不足症状:门静脉约占肝脏供血的2/3,门静脉缺失后,肝脏相对供血不足,可出现肝功能异常;肝动脉代偿增加会引起肝脏肿瘤[5],其中肝脏肿瘤以局灶性结节性增生最常见,也有恶性肿瘤以及良性肿瘤恶变的报道。当然Sorkin 等[6]认为Abernethy 畸形并发肿瘤跟β-catenin基因突变有关。(2)门腔静脉分流症状:门静脉异常分流不经过肝脏解毒直接汇入下腔静脉进入体循环,还会引起血氨升高、肝性脑病等。(3)分流压力增高引起的表现:异常肺动脉高压,静脉曲张、消化道出血等。本例患者活动后乏力、紫绀、血氨升高符合门腔静脉分流引起的肺动脉高压症状。据报道[7],我国的Abernethy 畸形有40%的患者以消化道出血为首发症状。Sharma 等[8]认为,在没有肝硬化前提下出现的肝性脑病、血氨升高、肝脏恶性肿瘤需高度怀疑该病。
本病的诊断金标准是直接或间接门静脉造影。其优点是不仅可以了解异常分流情况、门静脉及肺动脉压力情况,必要时还可以行介入封堵治疗,缺点是该检查为有创检查。由于Abernethy 畸形临床表现缺乏特异性,早期诊断存在困难,多种检查手段可用于诊断。首选的筛查方法是腹部血管彩超,优点是无创、无辐射,并且可以发现典型的血管畸形、了解血流动力学特点,缺点是容易受肠道气体干扰,并且受操作者技术水平影响大。CT 和MRI 也可协助于诊断,CT 的优点是可以清楚的显示门静脉异常分流的类型以及各脏器的形态,同时这种检查都比较稳定、客观、受人为因素影响小,并且还可以做图像后处理技术来直观显示分流部位及其与周围组织的关系;缺点是检查辐射剂量较大,对肝内非常细小的门静脉无法清晰显示[9],比如本例患儿采用CT 检查时未发现肝内细小的门静脉。MRI 不仅具备CT 的优点,对肝脏小病灶比CT 更敏感,并且没有辐射,也可以辅助诊断,当然MRI需要患儿配合时间长,对于年龄小的患儿检查前需要镇静催眠。
该病主要与肝硬化门静脉高压引起的门-腔静脉分流、门静脉海绵样变性相鉴别。笔者认为可以通过以下特点予以初步鉴别:首先,肝硬化门静脉高压引起的门-腔静脉分流影像学检查可见门静脉主干直径明显增宽、肝硬度值及肝硬化实验室指标明显升高,而Abernethy 畸形的门静脉缺失或变细,肝硬化指标也基本正常。门静脉海绵样变性的本质是被栓塞的门静脉主干或属支管腔阻塞后再通形成海绵样静脉通道,CT 检查可见肝门区出现迂曲扩张的静脉网,但是多无肝外门-腔静脉分流存在。
目前关于该病的最佳治疗方法尚无统一的指南[10],目前认为凡是有症状、严重影响生活的门腔静脉分流都需要治疗,具体治疗方法需要根据分型和患者一般情况制订个性化的方案[11]。总体而言,对于症状较轻、一般情况良好的患者,以保肝、预防肝性脑病等内科保守治疗为主;对于症状重、一般情况差者,在对症治疗的同时,需要积极外科手术或介入手术干预[12]。具体来讲,对于Ⅰ型患者,由于门静脉血完全不经过肝脏,容易并发肝性脑病、肝肺综合征、肺动脉高压、心力衰竭,所以肝移植是唯一有效治疗选择[1,12]。对于Ⅱ型患者,因为有部分门静脉血经过肝脏,相对而言多数患者症状比Ⅰ型轻,治疗的目的是关闭异常分流,其方法可以采用介入封堵或者外科手术结扎[13]。具体选用介入还是手术结扎异常分流主要取决于异常分流血管与腔静脉之间的连接形态。对于分流血管与腔静脉为“H”型连接,由于分流血管细长介入封堵术可行的;对于分流血管与腔静脉之间瘘口短而粗的情况,开腹手术直视下结扎分流更安全[14]。本例患儿异常分流血管长度为22 mm,与下腔静脉汇合处呈“H”型,异常分流直径6.6 mm,笔者采用了介入封堵治疗。正如最近美国胃肠肝病杂志提出的建议[15],对于Abernethy 畸形,无论选用何种关闭异常分流手术,术前门静脉造影+试验性球囊封堵都是非常必要的。研究[16-17]发现,试验性阻断门腔分流15 min后如果门静脉压≤25 mmHg 且中心静脉压≤15 mmHg 一期完全结扎异常手术是安全的,否则手术应分期进行。也有外科团队[18]建议,试验性阻断异常分流后门静脉压低于18 mmHg可行一期关闭异常分流。
本例患儿,试验性球囊封堵异常分流后,门静脉压力为19~20 mmHg,介于上述两种经验之间,综合考虑后本院予以一期介入封堵,术后复查腹部彩超均未见新的异常分流和明显门静脉高压,实验室检查未见脾亢进表现,治疗效果满意。
总之,Abernethy 畸形临床上罕见,该病可合并严重的并发症,早期诊断、积极有效治疗非常重要。其临床表现缺乏特异性,目前公认的诊断金标准是门静脉造影。该病目前尚无统一的治疗指南,具体治疗方法根据分型以及是否合并严重并发症而定,术前门静脉造影、试验性球囊封堵对准确分型、制订治疗方案及预后意义重大。
伦理学声明:本例报告已获得患者家属知情同意。
利益冲突声明:本文不存在任何利益冲突。
作者贡献声明:张恒负责课题设计,资料分析,撰写论文;方志成、孟忠吉、杜恩辅参与收集数据,修改论文;江斌负责拟定写作思路,指导撰写文章并最后定稿。

