超声检测子宫下段瘢痕愈合情况及血清MMP-1、COX-2 对二胎瘢痕子宫患者阴道分娩妊娠结局的预测价值
杨姗姗 孙桂霞 申巧俐
随着二胎政策的放开,越来越多的家庭选择生育二胎,但对于有剖宫产史的孕产妇来说,瘢痕子宫是不容忽视的重要问题[1]。瘢痕子宫的潜在并发症如子宫破裂、出血等,易对母婴的健康构成严重威胁,全面评估和监测瘢痕子宫情况对妊娠和分娩过程至关重要。超声检测技术是一种广泛应用的无创性工具,可了解子宫的结构和功能,发现潜在异常,对于评估瘢痕子宫的子宫下段瘢痕愈合情况有显著优势,但其对妊娠结局的预测价值尚缺少相关报道[2]。近年来的研究发现,基质金属蛋白酶-1(matrix metalloproteinase-1,MMP-1)和环氧合酶-2(cyclooxygenase-2,COX-2)在瘢痕修复和妊娠中有重要作用[3-4]。MMP-1 是一种涉及细胞外基质降解的酶,与子宫的重塑和扩张密切相关;COX-2 是一种参与前列腺素合成的炎症介质,对分娩过程具有调节作用。目前临床实践中,对于瘢痕子宫的管理较为保守,许多医生倾向于为这类患者选择剖宫产,以减少潜在的风险。若能通过超声检测和生物标志物水平的监测,准确评估分娩的风险,可为患者提供更个性化的分娩选择[5]。本研究旨在探讨超声检测子宫下段瘢痕愈合情况及血清MMP-1、COX-2 对二胎瘢痕子宫患者阴道分娩妊娠结局的预测价值,详述如下。
1 对象与方法
1.1 研究对象
纳入2018 年3 月至2022 年12 月期间山西省儿童医院。山西省妇幼保健院产科210 例计划进行阴道分娩的二胎瘢痕子宫产妇为研究对象。纳入标准:年龄18~45 岁;预计将进行二胎阴道分娩的瘢痕子宫患者;有剖宫产史,第二次怀孕时间距离第一次剖宫产至少18 个月;临床记录完整。排除标准:孕妇有严重的并发症或者患有严重的慢性病,如严重的心血管疾病、血液系统疾病、高血压疾病、糖尿病、慢性炎症性疾病、肾功能不全等;医学原因必须进行剖宫产;有药物依赖、精神疾病、不稳定的家庭环境等其他可能影响研究结果的情况。本研究已通过院医学伦理委员会批准通过,受试者已签署《知情同意书》。
1.2 超声检测
于孕晚期采用超声检测评估子宫下段瘢痕愈合情况。仪器采用GE Voluson E8 彩色多普勒超声诊断仪,匹配RAB6-D 3.0~6.0 MHz 超声探头,患者采取仰卧位,双膝微曲,首先在患者腹壁上施加适度的压力,以获得清晰的子宫图像。在横切面和纵切面观察子宫,并在长轴切面上测量子宫下段的厚度,将子宫下段短径(子宫横断面的前后径)作为检查目标,测量其最薄处(瘢痕处)的垂直距离(从腹壁到胎儿膀胱顶部的距离),作为子宫下段厚度的测量结果。采用彩色多普勒超声检查,观察子宫下段的血流情况。瘢痕愈合情况评估标准[6]:良好:子宫下段厚度大于4.0 mm,并且形态接近正常,血流情况良好,没有异常流动或明显狭窄;中等:子宫下段厚度3.0~4.0 mm,形态略有改变,可见轻度血流异常或轻度狭窄;子宫下段厚度小于3.0 mm,形态明显异常,出现严重血流异常或严重狭窄。
1.3 血清MMP-1 和COX-2 水平检测
于孕晚期采集静脉血样5 mL,置于带有抗凝剂的试管中,室温放置30 min 后离心10 min(离心半径15 cm,转速3 000 r/min)分离血清,采用酶联免疫吸附试验测定血清中MMP-1 和COX-2 水平,采用的试剂盒分别为人MMP-1 酶联免疫试剂盒(规格:96T/48T;厂家:上海研尊生物科技有限公司)、人COX-2 酶联免疫试剂盒(型号:EH1014;厂家:武汉菲恩生物科技有限公司)。
1.4 妊娠结局
妊娠结局根据以下因素进行评定:分娩方式(阴道分娩或紧急剖宫产)、分娩过程中的并发症(如子宫破裂、产后出血)、新生儿的健康状况(如新生儿窒息、早产或低出生体重)以及产妇在产后期的恢复情况(如产褥期出血或感染)[7]。根据妊娠结局将受试者分为结局良好组和结局不良组。结局良好组:经历无并发症的阴道分娩,新生儿健康,且产后恢复良好的孕妇;结局不良组:分娩过程中出现并发症(例如,子宫破裂、产后出血)、新生儿出现健康问题(例如,新生儿窒息、早产或低出生体重)、产妇在产后恢复期出现问题(例如,产褥期出血或感染)。
1.5 统计学方法
采用SPSS 20.0 统计学软件进行数据处理。计量数据以()表示,两组间比较采用t检验;计数资料采用n(%)表示,采用χ2检验,等级资料比较采用秩检验;采用Logistic 多因素回归分析阴道分娩不良妊娠结局的独立相关因素,采用受试者工作特征(ROC)曲线评估预测价值。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组一般临床资料比较
两组产妇年龄、体质量指数、分娩孕周、孕次、距上次剖宫产时间比较差异均无统计学意义(P>0.05)。见表1。
表1 两组一般临床资料比较()Table 1 Comparison of general clinical data between the two groups()
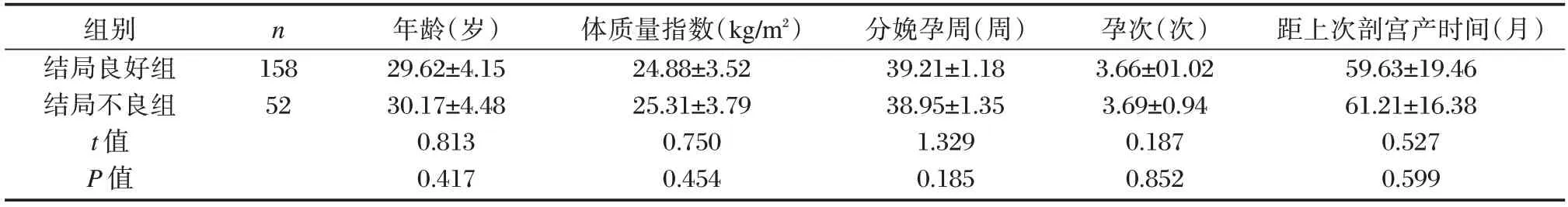
表1 两组一般临床资料比较()Table 1 Comparison of general clinical data between the two groups()
2.2 两组超声检测子宫下段厚度及瘢痕愈合情况比较
结局不良组子宫下段厚度小于结局良好组,瘢痕愈合分级低于结局良好组,差异有统计学意义(P<0.05)。见表2。
表2 两组超声检测子宫下段厚度及瘢痕愈合情况比较[(),n(%)]Table 2 Comparison of lower uterine thickness and scar healing measured by ultrasound between the two groups[(),n(%)]
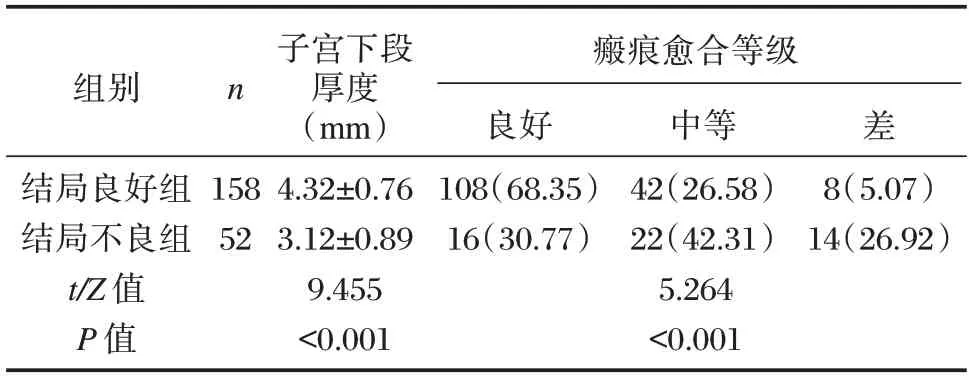
表2 两组超声检测子宫下段厚度及瘢痕愈合情况比较[(),n(%)]Table 2 Comparison of lower uterine thickness and scar healing measured by ultrasound between the two groups[(),n(%)]
2.3 两组血清MMP-1、COX-2 水平比较
结局不良组血清MMP-1、COX-2 水平均高于结局良好组,差异有统计学意义(P<0.05)。见表3。
表3 两组血清MMP-1、COX-2 水平比较()Table 3 Comparison of serum MMP-1 and COX-2 levels between the two groups()
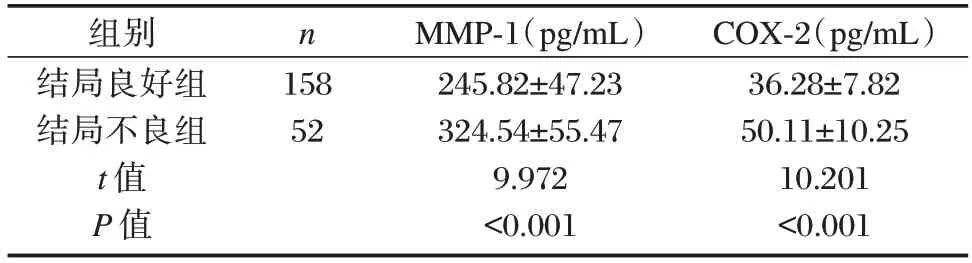
表3 两组血清MMP-1、COX-2 水平比较()Table 3 Comparison of serum MMP-1 and COX-2 levels between the two groups()
2.4 二胎瘢痕子宫患者阴道分娩不良妊娠结局的独立相关因素分析
Logistic 多因素回归分析显示,MMP-1、COX-2、子宫下段厚度均为二胎瘢痕子宫患者阴道分娩不良妊娠结局的独立影响因素(P<0.05)。见表4。
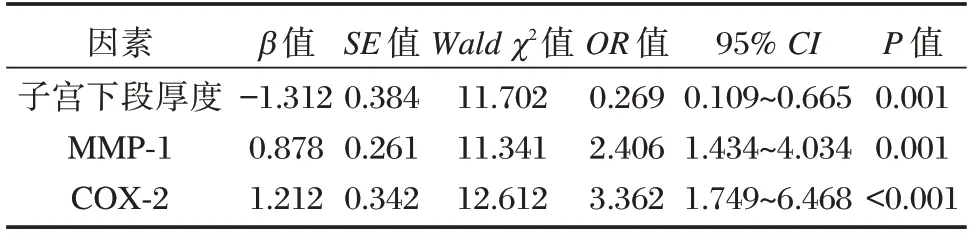
表4 二胎瘢痕子宫患者阴道分娩不良妊娠结局的独立相关因素分析Table 4 Analysis of independent factors related to adverse pregnancy outcomes of vaginal delivery in patients with scarred uterus of second birth
2.5 MMP-1、COX-2、子宫下段厚度对二胎瘢痕子宫患者阴道分娩不良妊娠结局的预测价值
ROC 曲线显示,MMP-1、COX-2、子宫下段厚度联合预测心肌缺血性损伤的敏感度、特异度、曲线下面积分别为0.962、0.753、0.952。见表5、图1。
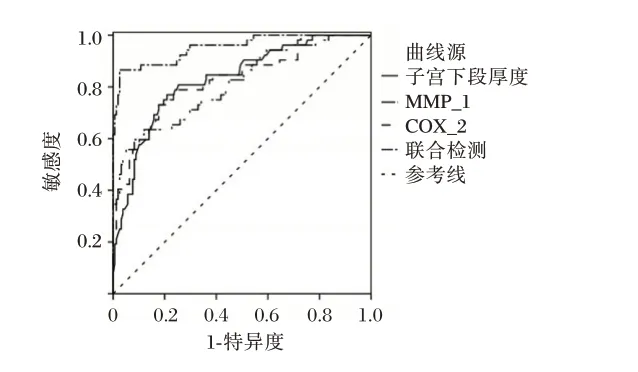
图1 ROC 曲线Fig. 1 ROC curve
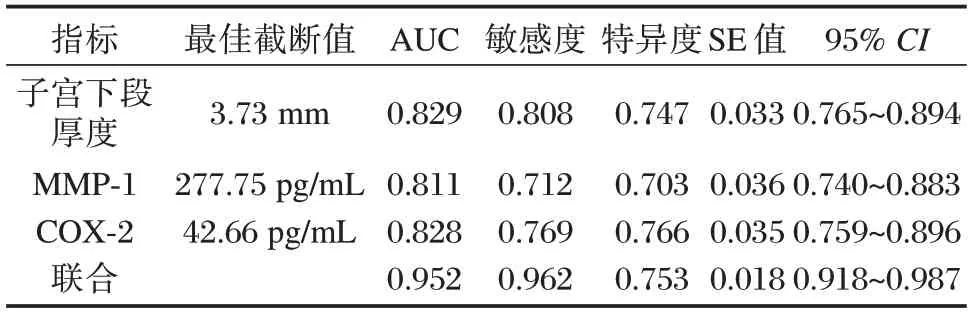
表5 MMP-1、COX-2、子宫下段厚度对二胎瘢痕子宫患者阴道分娩不良妊娠结局的预测效能Table 5 Prediction efficacy of MMP-1,COX-2 and lower uterine thickness on adverse pregnancy outcome of vaginal delivery in second-born patients with cicatricial uterus
3 讨论
对于有剖宫产史的瘢痕子宫产妇,再次分娩时选择怎样的分娩方式更安全以及如何预测妊娠结局,是临床上需要解决的重要问题[8]。剖宫产瘢痕虽会随时间逐渐愈合,但其机械强度可能永远无法完全恢复到手术前的状态,当瘢痕位于子宫下段时可能会影响子宫的正常功能,尤其是对宫缩和分娩过程的影响较大[9]。本研究结果显示,结局不良组的子宫下段厚度显著小于结局良好组,与既往研究[10-11]结果一致,提示子宫下段的厚度可能与妊娠结局密切相关。子宫创伤愈合的过程需要通过严密调节以维持子宫的功能完整性,瘢痕组织的机械性能与正常子宫肌层有显著差异,可能无法在分娩时承受强烈的宫缩和胎儿通过产道的压力[12]。超声检测可通过评估子宫壁的厚度和回声特征来定量和定性地评估子宫瘢痕的愈合情况,正常的子宫肌层在超声图像上显示为均匀的中等回声,而瘢痕组织通常呈现为低回声,可能伴有不均匀的回声分布。子宫壁的厚度显著下降时,提示与之相关的子宫壁的机械强度下降[13]。子宫下段在分娩过程中起着关键作用,尤其是在阴道分娩过程中,子宫下段需要有足够的弹性和强度来适应胎儿下降和通过产道,若子宫下段瘢痕愈合不佳,可在后续的妊娠和分娩中增加并发症的风险,如子宫破裂和出血等。既往研究[14]发现,子宫下段厚度与子宫破裂的风险呈负相关,与本研究结果吻合。
此外,本研究显示,结局不良组的MMP-1、COX-2 水平显著高于结局良好组,与既往研究[15]吻合,提示MMP-1 和COX-2 的过度表达或活性异常可能增加阴道分娩的风险。MMP-1 是一种胶原酶,可分解多种类型的胶原蛋白,包括构成子宫壁主要组织成分的Ⅰ型胶原和Ⅲ型胶原,在瘢痕子宫中,MMP-1 通过分解和重塑胶原蛋白影响子宫瘢痕愈合。COX-2 是前列腺素合成酶的一种,在妊娠和分娩过程中,COX-2 通过合成前列腺素E2 等活性物质影响子宫的宫缩和子宫颈的扩张,还参与炎症反应和疼痛感知[16]。MMP-1 和COX-2 还可能通过影响子宫宫缩和子宫颈扩张,增加分娩过程的不良妊娠结局的风险。在正常的子宫组织中,MMP-和COX-2 协同作用以促进子宫的适应性变化和分娩,而在瘢痕子宫中,由于组织机械特性改变,MMP-1可引起瘢痕区域结构弱化,而COX-2 通过增强子宫收缩进一步增加了该区域的应力。进一步Logistic 多因素回归分析显示,子宫下段厚度、MMP-1 和COX-2 水平均为独立预测二胎瘢痕子宫患者阴道分娩不良妊娠结局的影响因素,在子宫下段厚度降低或MMP-1、COX-2 水平升高的情况下,不良妊娠结局风险增加。ROC 曲线分析显示,MMP-1、COX-2 和子宫下段厚度联合检测时,对不良妊娠结局的预测效能显著增强,分析原因是这些因素通过不同的生物过程共同影响了妊娠结局。
综上所述,MMP-1、COX-2 水平和子宫下段厚度是二胎瘢痕子宫患者阴道分娩不良妊娠结局的独立影响因素,可联合预测二胎瘢痕子宫患者阴道分娩妊娠结局。

