入院早期PCT、NLR、Lac 对脓毒症患者病情分级及预后预测的价值
蒋涵 贾超
脓毒症是人体由于感染反应失调而导致的器官功能障碍引起的综合症,主要表现为寒战、发热、心慌、气促等症状。当病情发展到一定程度时,可能引起脓毒症心肌病导致心肌功能障碍,增加患者死亡的风险[1]。早诊断、早治疗是对于脓毒症患者的治疗有着积极意义,可提高患者的生存率。降钙素原(procalcitonin,PCT)是一种由甲状腺C 细胞合成分泌的多肽激素,具有降低血液中钙浓度的作用,还能有效反映机体的炎症反应程度;淋巴细胞和中性粒细胞均是白细胞,两者的水平升高表示机体可能遭受感染,临床上常用中性粒细胞/淋巴细胞比值(Neutrophil/lymphocyte ratio,NLR)作为全身炎症的重要标志[2];乳酸(lactic acid,Lac)是机体常见的代谢产物,而脓毒症患者通常会出现Lac 堆积现象,故血清中Lac 水平可用于脓毒症的早期及预后诊断[3]。本研究旨在通过入院早期脓毒症患者血清中PCT、NLR、Lac 三种指标,分析不同病情程度的脓毒症患者血清中三者的水平差异,并讨论三者对于脓毒症患者预后的预测价值。
1 一般资料
1.1 基本资料
选取绵阳市中心医院2020 年10 月至2022 年10 月收治的128 例脓毒症患者为研究对象。纳入标准:①年龄≥18 岁;②符合《中国脓毒症/脓毒症休克诊治指南(2018)》[4]中所属标准,并经临床检验确诊为脓毒症者;③患者或其家属对研究知情,并自愿签署知情同意书者;④临床资料较为完整,积极配合研究检查者;⑤甲状旁腺功能正常者。排除标准:①合并癌症者;②合并其他血液疾病者;③合并其他器官炎症者;④妊娠期及哺乳期女性患者;⑤纳入研究前3 个月接受过免疫抑制剂治疗者。根据脓毒症分级标准[5]分为轻症组(n=52)、严重组(n=49)及休克组(n=27)。本研究经绵阳市中心医院医学伦理委员会批准。
1.2 方法
1.2.1 一般资料
收集所有受试者的一般资料,包括年龄、性别,吸烟情况、饮酒情况、有无高血压及糖尿病等基础疾病史。
1.2.2 血清指标检测
所有受试者于同一天清晨保持空腹状态,由医护人员采集3 mL 血液样本,以转速3 000 r/min,离心半径8 cm,离心10 min 后分离得到血清。将样本标注整理后送于实验室,检测所有受试者的血清TNF-α、IL-6 水平。
1.2.3 PTH、NLR 及Lac 检测
取上述操作所提取的部分血清进行检测,PCT采用化学发光法(试剂盒由深圳市新产业生物医学工程股份有限公司提供);NLR 由酶联免疫吸附法(试剂盒由上海抚生实业有限公司有限公司提供)检测后计算得出;检测Lac 用比色法(试剂盒由北京百奥莱博科技有限公司提供)检测。
1.2.4 序贯器官功能衰竭(Sequential Organ Failure Assessment,SOFA)评分[6]
由经过统一培训的医护人员负责观察记录脓毒症患者的相关情况,并采用SOFA 评估患者的呼吸系统、血液系统、肝脏系统、心血管系统、神经系统和肾脏系统评分,每项为0~4 分,总分24 分,分数越高代表患者病情越差,最后对所得数据进行统计分析。
1.2.5 随访
患者出院后,观察或随访患者的28 d 预后情况。收集记录再入院、死亡等事件的发生情况。根据随访数据,将观察组分为分为生存组(n=92)和死亡组(n=36)。
1.3 观察指标
统计分析所有受试者的一般资料、血清学指标TNF-α、IL-6、PTH、NLR及Lac水平,以及SOFA评分。
1.4 统计学方法
所有研究数据使用SPSS 26.0 统计学软件分析,以()表示组间计量单位,采用t检验或F检验;以n(%)表示计数单位,采用χ2检验;采用多因素logistic 回归分析脓毒症患者死亡的独立危险因素;采用受试者工作特征(ROC)曲线及曲线下面积(AUC)分析PCT、NLR 及Lac 三者对于脓毒症预后的预测;以P<0.05 表示差异具有统计学意义。
2 结果
2.1 各组一般资料的比较
三组患者的年龄、性别、吸烟史、饮酒史、高血压史作比较,差异无统计学意义(P>0.05)。三组患者的糖尿病史、血清TNF-α、IL-6、PCT、NLR、Lac 水平、SOFA 分数作比较,呈休克组>严重组>轻症组趋势,差异有统计学意义(P<0.05)。见表1。
表1 各组一般资料的比较[(),n(%)]Table 1 Comparison of general data of each groups[(),n(%)]

表1 各组一般资料的比较[(),n(%)]Table 1 Comparison of general data of each groups[(),n(%)]
2.2 脓毒症患者预后的比较
生存组的TNF-α、IL-6、PCT、NLR、Lac 水平均低于死亡组,差异有统计学意义(P<0.05)。见表2。
表2 脓毒症患者预后比较[(),n(%)]Table 2 Comparison of prognosis in sepsis patients[(),n(%)]
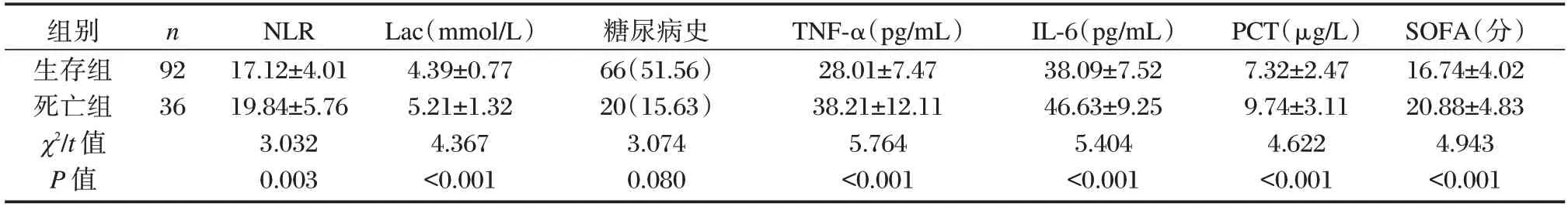
表2 脓毒症患者预后比较[(),n(%)]Table 2 Comparison of prognosis in sepsis patients[(),n(%)]
2.3 影响患者预后的多因素Logistic 回归分析
以脓毒症患者死亡的发生(0=无,1=有)为因变量,以TNF-α、IL-6、PCT、NLR、Lac 水平为自变量,进行多因素分析。多因素Logistic 回归分析显示,TNF-α、IL-6、PCT、NLR、Lac 水平是影响脓毒症患者预后死亡的独立危险因素(P<0.05)。见表3。
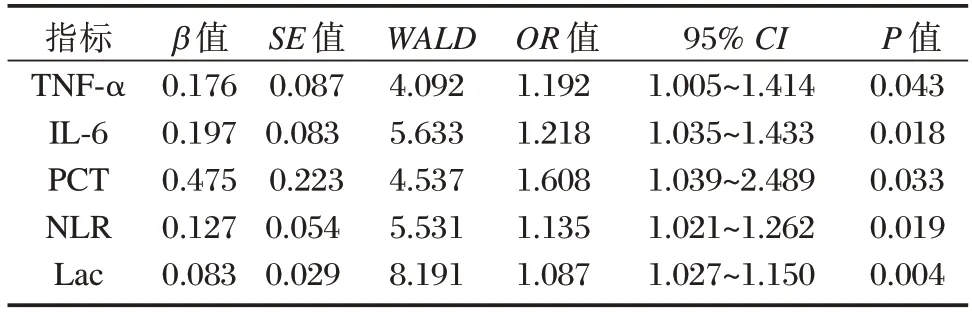
表3 影响患者预后死亡的多因素分析Table 3 Analysis of multiple factors affecting prognosis and death of patients
2.4 PCT、NLR、Lac 及三者联合预后预测
ROC 曲线显示,四个指标预测的AUC 均>0.5,说明PCT、NLR、Lac 及三者联合皆可预测脓毒症患者的预后情况,且三者联合的预测价值更大(P<0.05)。见表4、图1。
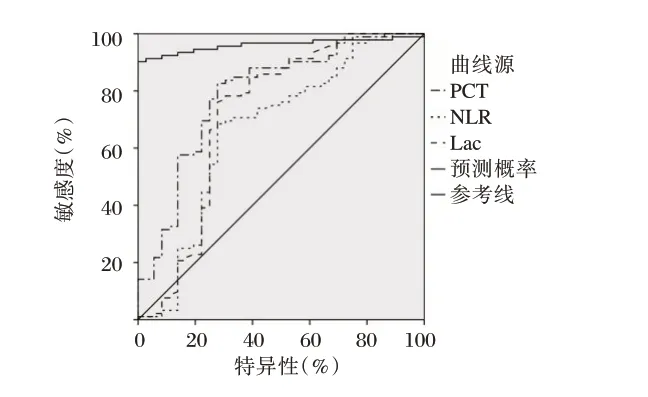
图1 ROC 曲线Fig. 1 ROC curve

表4 PCT、NLR、Lac 及三者联合的预测价值Table 4 Predictive value of PCT,NLR,Lac and their combination
3 讨论
脓毒症是一种复杂的、致死率高的疾病,是全球一个重要的生命健康问题,也是ICU 患者死亡的常见原因,每年因脓毒症而死亡的人数有600 万例[7]。脓毒症是临床外科大手术术后的并发症之一,早期准确、有效地诊断对于脓毒症患者的生存率有着重要意义[8]。脓毒症患者机体受感染时,免疫系统会释放大量炎性因子,导致机体产生代偿性抗炎反应,对自身造成损伤,严重者可引起脓毒症休克的发生。患者常见的体内变化有炎症因子包括γ-干扰素、TNF-α、IL-6、白介素-10 等的升高,以及相关的蛋白质分泌及免疫细胞的增殖,这些因素共同作用虽然可有效清除病原体,但也会进一步引起新的炎症细胞因子分泌,引起炎症的扩散及组织的损伤[9]。
PCT 是一种糖蛋白,不存在生物活性,在机体受到感染时,其表达会迅速升高,且与机体感染程度关系较为密切,是诊断和监测细菌炎性疾病感染的一种常用指标。同时,其还具有特异性强,半衰期较长,稳定性好,不易受病毒感染的影响及药物影响的优势[10]。本研究结果与刘蕾蕾等[11]的研究结果一致。
NLR 是中性粒细胞与淋巴细胞的比值,这两种细胞均为白细胞,中性粒细胞能抑制自然杀伤细胞和活化T 细胞的免疫反应,而淋巴细胞数量的减少可削弱淋巴细胞介导的细胞免疫应答[12]。通过两种细胞的数值比,可以有效整合机体炎症信息,稳定地表达机体炎症程度,是机体炎症诊断的重要标志物之一。有研究显示[13],NLR 与白细胞计数(WBC)联用预测细菌性血流感染时,其ROC 曲线的敏感度提升,但特异性会相对下降。本研究结果显示,脓毒症患者血清NLR 水平与其病情程度有关,说明具有一定的诊断价值。
此外,脓毒症患者血清中,还有Lac 高度堆积现象,血液中Lac 的水平对于脓毒症患者病情的进展和治疗指导起着一定的作用。Lac 是机体缺乏氧气时,体内的无氧糖酵解生成的中间产物,当体内Lac>2 mmol/L,且患者表现低血压症时,说明患者进入休克状态,需要采取紧急措施[14]。本研究结果与吴洁等[15]所研究的脓毒症代谢丙酮酸脱氢酶复合体调控机制有关。
本研究结果还显示,脓毒症患者预后中,生存组的血清TNF-α、IL-6、PCT、NLR、Lac 水平均低于死亡组,且TNF-α、IL-6、PCT、NLR、Lac 均为脓毒症患者预后死亡的独立危险因素,这与多项研究[16]结果一致。ROC 曲线显示,PCT、NLR、Lac 的AUC 为0.790、0.664、0.720,说明三者均可以作为脓毒症预后死亡的预测手段,而三者联合预测的AUC 为0.961,这表明三者联合的效果更优。
综上所述,脓毒症患者体内PCT、NLR、Lac 浓度呈休克组>严重组>轻症组趋势,且三者均为脓毒症患者预后死亡的独立危险因素,三者的联合预测对于脓毒症患者预后具有一定的预测价值。

