高度近视后巩膜葡萄肿患者中医证型分布及相关因素分析
夏宇婕, 廉丽华, 郑香悦, 罗英子, 俞晓艺
(1.广州中医药大学,广东广州 510006;2.广州中医药大学第一附属医院眼科,广东广州 510405)
近视是眼屈光系异常的一种,高度近视一般指近视度数超过600度以上,是严重损害视功能的一种独立进行性疾病。随着近视度数的不断增加,眼球最外层的巩膜组织的纤维不断被拉长,造成巩膜组织过度延伸,逐渐变薄的巩膜发生膨胀形成后巩膜葡萄肿[1]。后巩膜葡萄肿根据症状可将其归属于中医眼科学的“近视”“目不能远视”“能近怯远症”等范畴。黄斑归属于五轮学说中的水轮,而水轮归属于肾,只有肾气足,肾精充沛,双目方能察辨秋毫;肝藏血,肾藏精,肝血足则肾精充沛,可见肝肾两虚是近视的主要病机[2-3]。目前高度近视患者出现后巩膜葡萄肿的病因还不是十分清楚,有研究者认为后巩膜葡萄肿形成和脉络膜变薄有着密切联系[4];也有研究认为巩膜厚度的变化改变了眼球形状,继而形成后巩膜葡萄肿[5];此外,还有部分学者认为随着年龄的增长,屈光度增加,眼轴越来越长,是导致后巩膜葡萄肿形成的重要原因[6]。本研究以后巩膜葡萄肿患者为研究对象,从中医证型角度出发,并结合临床观察,探讨高度近视后巩膜葡萄肿患者中医证型的分布情况及其与相关因素之间的关系,旨在为后巩膜葡萄肿患者制定个体化治疗方案及中医药对高度近视后巩膜葡萄肿的有效干预手段提供客观依据,以期延缓后巩膜葡萄肿的发生发展。现将研究结果报道如下。
1 对象与方法
1.1 研究对象及分组选取2020年2月至2022年1 月在广州中医药大学第一附属医院眼科门诊收治的137 例(137 眼)高度近视患者为研究对象。根据是否合并后巩膜葡萄肿分为观察组(合并)60 例和对照组(未合并)77 例。本研究符合医学伦理学要求并通过医院医学伦理委员会的审核批准,审批号:JY[2020]158。
1.2 纳入标准
1.2.1 对照组纳入标准 双眼中任意1 只眼客观验光等效球镜度数≤-6.00 D或眼轴长度≥26.0 mm的高度近视患者,且不患有后巩膜葡萄肿者;取符合诊断标准眼,若双眼均符合,则选取右眼。
1.2.2 观察组纳入标准 在对照组纳入标准基础上,通过眼部B超检查发现患有后巩膜葡萄肿的患者;取符合诊断标准眼,若双眼均符合,则选取右眼。
1.3 排除标准①明显屈光间质浑浊而影响眼底检查者;②伴有视网膜脱离者;③严重高血压、糖尿病等疾病对眼底相关检查结果产生影响者;④无法配合研究和相关检查者;⑤既往行相关眼部手术治疗者;⑥近3 个月佩戴角膜接触镜者;⑦同时患有其他眼部疾病而可能影响本研究结果者。
1.4 观察指标及研究方法
1.4.1 中医辨证分型 参照中华中医药学会制订的《中医眼科常见病诊疗指南》中“能近怯远”的辨证标准[7],并由同一名高年资主治级别以上的眼科医师通过对患者望闻问切诊查后,根据患者的症状体征、舌脉象等确定患者中医证型,包括心阳不足证、肝血不足证、肝肾亏虚证、脾虚气弱证、气滞血瘀证。分析2组高度近视患者中医证型分布特点。
1. 4. 2 观察指标 (1)最佳矫正视力:采用对数视力表检查患者5 m 距离时最佳矫正视力,统计分析时根据公式换算为最小分辨角的对数(logMAR)视力。(2)眼压:由同一名高年资主治医师级别以上的眼科医师,用Goldman 眼压计(生产厂家:日本佳能公司;型号:TX-20)测量患者眼压3 次,取平均值并记录数据。(3)眼轴长度、前房深度及角膜中央厚度:由同一名高年资主治医师级别以上的眼科医师用眼球生物学参数仪器(生产厂家:HAAG STREIT;型号:HAAG STREIT LENSTAR LS900)对患者进行IOL-Master检查,测量3次,取平均值并记录数据;眼轴长度若测不出,手动测量患者眼部A 超。(4)眼底图像采集:在患者瞳孔散大的状态下,用超广角激光眼底照相仪(生产厂家:德国OPTOS 公司)进行眼底图像采集,每眼采集正前方、鼻侧、颞侧、上方、下方5 个方位,4 个眼底周边视网膜图像,并由同一名高年资主治医师级别以上的眼科医师判断是否存在周围性视网膜变性的情况。(5)光学相干断层成像术(OCT)及眼底相干光层析血管成像术(OCTA)相关数据:同一名高年资主治医师级别以上的眼科医师使用光学相干断层扫描仪(生产厂家:Carl Zeiss;型号:CIRRUS HD-OCT)通 过 对 患 者 行OCT 及OCTA 检查,记录视网膜血流密度和血管灌注密度,并记录是否存在视网膜劈裂等。
1. 4. 3 危险因素分析 通过单因素分析,比较2 组患者的视力、眼压、眼轴长度、前房深度及角膜中央厚度、视网膜形态、黄斑区血流密度等眼部参数;再以是否发生后巩膜葡萄肿为因变量,将单因素分析中差异有统计学意义的指标作为自变量,进行多因素Logistic 回归分析,以探讨影响高度近视发生后巩膜葡萄肿的危险因素。
1.5 统计方法应用SPSS 26.0统计软件进行数据的统计分析。符合正态分布的计量资料用均数±标准差(x±s)表示,组间比较采用独立样本,t检验、单因素方差分析、重复测量方差分析、多变量方差分析;不符合正态分布的计量资料用中位数和四 分 位 数[,M(P25,P75)]表示,组间比较采用Wilcoxon 秩和检验。计数资料用率或构成比表示,组间比较采用,χ2检验或Fisher精确检验。采用多因素Logistic 回归分析探讨影响高度近视发生后巩膜葡萄肿的危险因素。以,P<0.05 表示差异有统计学意义。
2 结果
2.1 2组患者一般资料比较观察组60例患者中,男21 例,女39 例;平均年龄(54.25±3.89)岁。对照组77 例患者中,男53 例,女24 例;平均年龄(33.58 ± 4.26)岁。组间比较,观察组的女性占比和平均年龄均明显高于对照组,差异均有统计学意义(P<0.05)。
2.2 2组患者中医证型分布情况比较表1结果显示:中医证型分布方面,观察组以肝肾亏虚证的占比最高,为51.67%(31/60),其他由高到低依次为肝血不足证、脾虚气弱证、心阳不足证、气滞血瘀证;对照组以气滞血瘀证和肝肾亏虚证占比最高,均为27.27%(21/77),其他由高到低依次为肝血不足证、心阳不足证、脾虚气弱证;组间比较,观察组的肝肾亏虚证占比明显高于对照组,气滞血瘀证占比明显低于对照组,差异均有统计学意义(P<0.01);而2 组的其他证型比较,差异均无统计学意义(P>0.05)。
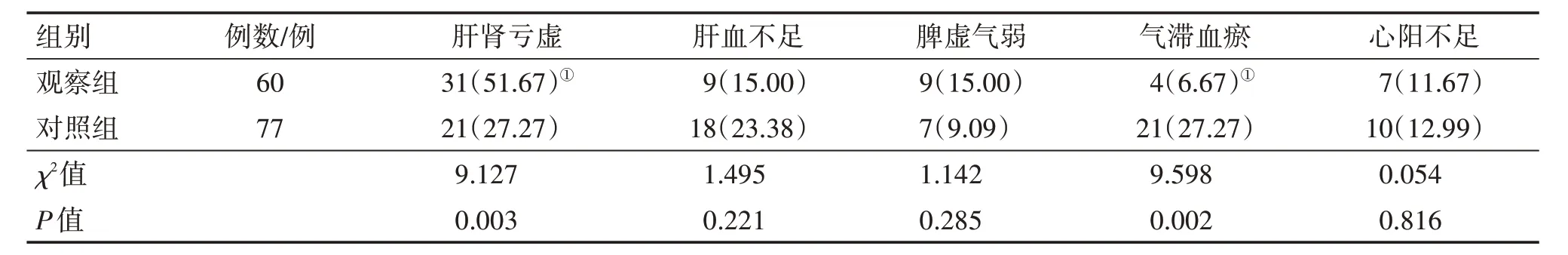
表1 2组高度近视患者中医证型分布情况比较Table 1 Comparison of the distribution of TCM syndrome types between the two groups of patients with high myopia [例(%)]
2.3 2组不同中医证型患者的视力比较表2结果显示:观察组气滞血瘀证患者的视力较对照组明显下降,差异有统计学意义(P<0.05);而2 组其他证型患者的视力比较,差异均无统计学意义(P>0.05)。
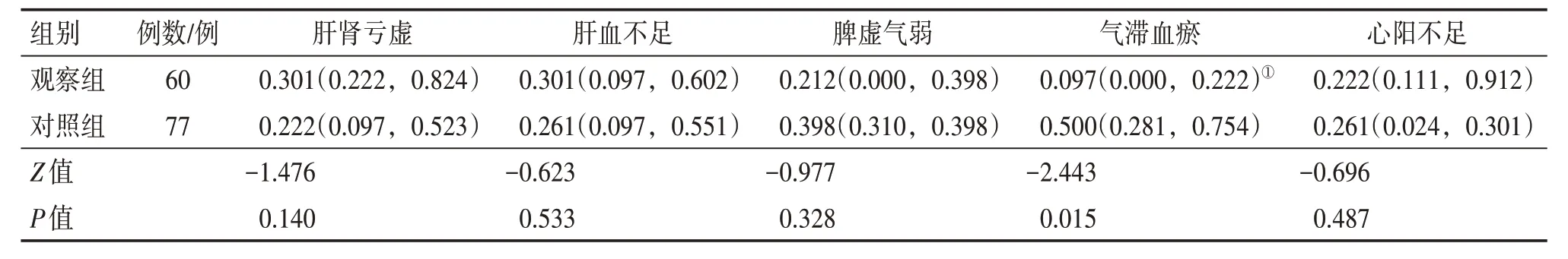
表2 2组不同中医证型高度近视患者的视力比较Table 2 Comparison of visual acuity between the two groups of high myopia patients with different TCM syndrome types [,M(P25,P75)]
2.4 观察组不同中医证型患者视力比较表3 结果显示:观察组中,与气滞血瘀证患者相比,肝肾亏虚证患者的视力较好,差异有统计学意义(P<0.01);而其他证型两两比较,差异均无统计学意义(P>0.05)。
表3 观察组不同中医证型高度近视患者的视力比较Table 3 Comparison of visual acuity in the observation group of high myopia patients withdifferent TCM syndrome types (±s)

表3 观察组不同中医证型高度近视患者的视力比较Table 3 Comparison of visual acuity in the observation group of high myopia patients withdifferent TCM syndrome types (±s)
注:①,P<0.01,与肝肾亏虚证比较
证型肝肾亏虚心阳不足气滞血瘀肝血不足95%CI上限0.300 0.389 0.213 0.304 0.328 0.153 0.237 0.017 0.104 0.273心阳不足气滞血瘀肝血不足脾虚气弱气滞血瘀肝血不足脾虚气弱肝血不足脾虚气弱脾虚气弱差值0.109±0.096 0.223±0.084①0.051±0.082 0.109±0.099 0.114±0.108-0.059±0.107-0.000±0.120-0.172±0.957-0.114±0.110 0.058±0.109, P值0.259 0.009 0.536 0.271 0.297 0.585 0.997 0.074 0.304 0.594 95%CI下限-0.081 0.057-0.111-0.086-0.101-0.270-0.238-0.361-0.332-0.157
2.5 单因素分析高度近视发生后巩膜葡萄肿的影响因素表4 结果显示:观察组患者眼轴长度、角膜中央厚度、血流密度、血流灌注密度及视网膜劈裂、周围性视网膜病变占比与对照组比较,差异均有统计学意义(P<0.05或,P<0.01)。
表4 单因素分析高度近视患者发生后巩膜葡萄肿的影响因素Table 4 Univariate analysis of factors influencing the occurrence of posterior staphyloma in high myopia(±s)
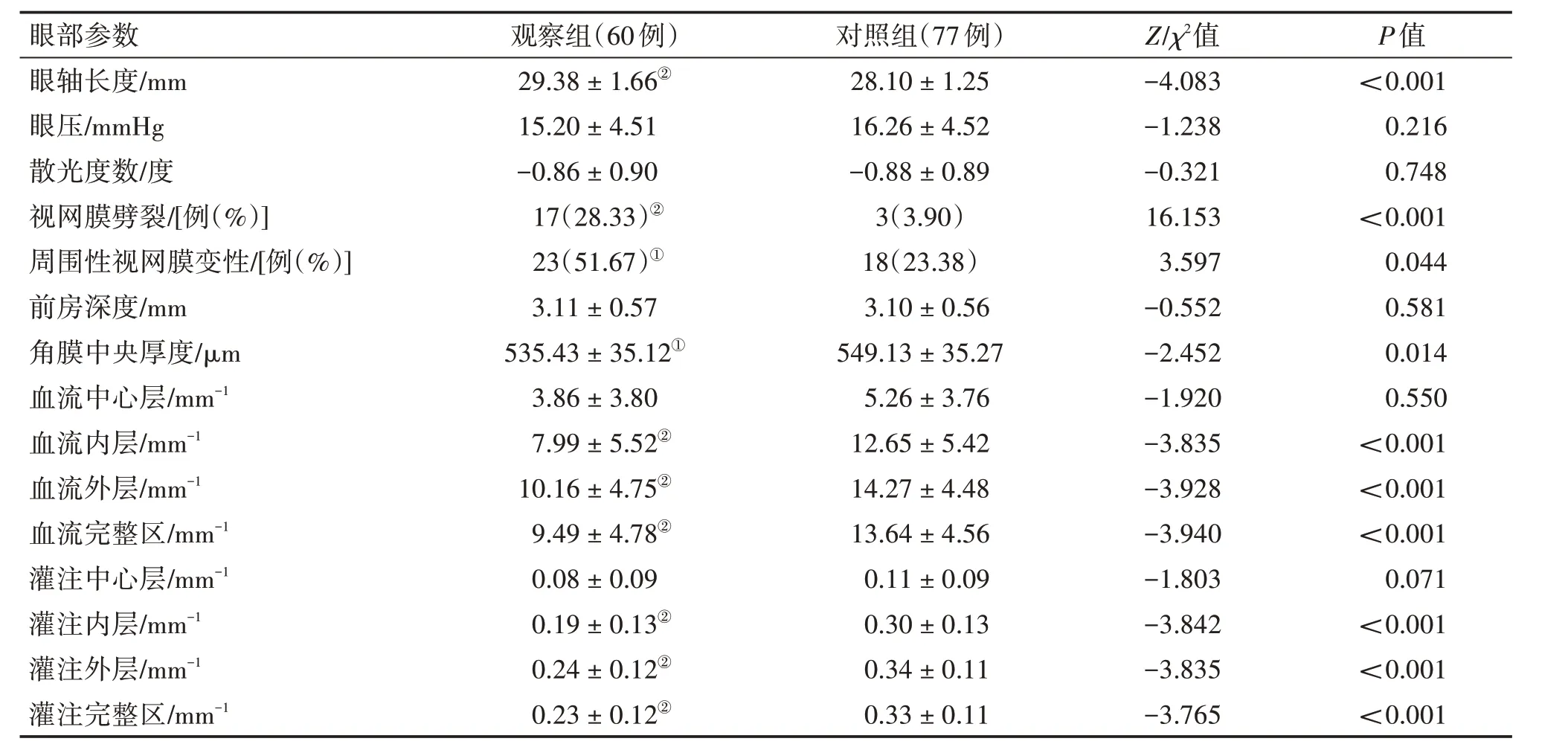
表4 单因素分析高度近视患者发生后巩膜葡萄肿的影响因素Table 4 Univariate analysis of factors influencing the occurrence of posterior staphyloma in high myopia(±s)
注:①,P<0.05,②,P<0.01,与对照组比较
眼部参数眼轴长度/mm眼压/mmHg散光度数/度视网膜劈裂/[例(%)]周围性视网膜变性/[例(%)]前房深度/mm角膜中央厚度/μm血流中心层/mm-1血流内层/mm-1血流外层/mm-1血流完整区/mm-1灌注中心层/mm-1灌注内层/mm-1灌注外层/mm-1灌注完整区/mm-1, P值<0.001 0.216 0.748<0.001 0.044 0.581 0.014 0.550<0.001<0.001<0.001 0.071<0.001<0.001<0.001观察组(60例)29.38±1.66②15.20±4.51-0.86±0.90 17(28.33)②23(51.67)①3.11±0.57 535.43±35.12①3.86±3.80 7.99±5.52②10.16±4.75②9.49±4.78②0.08±0.09 0.19±0.13②0.24±0.12②0.23±0.12②对照组(77例)28.10±1.25 16.26±4.52-0.88±0.89 3(3.90)18(23.38)3.10±0.56 549.13±35.27 5.26±3.76 12.65±5.42 14.27±4.48 13.64±4.56 0.11±0.09 0.30±0.13 0.34±0.11 0.33±0.11, Z/,χ2值-4.083-1.238-0.321 16.153 3.597-0.552-2.452-1.920-3.835-3.928-3.940-1.803-3.842-3.835-3.765
2.6 多因素Logistic 回归分析影响高度近视发生后巩膜葡萄肿的危险因素以高度近视是否发生后巩膜葡萄肿为因变量,将表4中差异有统计学意义的指标作为自变量,进行多因素Logistic 回归分析。结果显示:眼轴长度、角膜中央厚度及视网膜劈裂是高度近视发生后巩膜葡萄肿的独立危险因素(P<0.05或,P<0.01)。结果见表5。

表5 多因素Logistic回归分析影响高度近视发生后巩膜葡萄肿的危险因素Table 5 Multivariate logistic regression analysis of risk factors influencing the occurrence of posterior staphyloma in high myopia
3 讨论
高度近视患者因屈光异常所产生后极部膨突样的病理性改变被称为后巩膜葡萄肿,发生率为77.1%,主要表现为眼球后极部向后扩张,黄斑区和视网膜的退行性改变,矫正视力下降[8-9]。近视度数与后巩膜葡萄肿的发生率呈正比,已成为高度近视患者发生视功能障碍的主要原因。虽然国内外已有不少关于后巩膜葡萄肿与年龄、屈光度、眼轴长度、眼底病变、巩膜形态、视网膜厚度、脉络膜厚度及眼球容积等相关因素的研究[10-12],但是鲜见关于中医证型方面的研究,关于后巩膜葡萄肿患者中医证型与相关因素的关系研究,更是鲜有报道。
本研究将患者分为肝肾亏虚、肝血不足、脾虚气弱、气滞血瘀和心阳不足型五大证型,通过统计学分析发现,高度近视后巩膜葡萄肿患者肝肾亏虚证占比明显较单纯高度近视患者多。而刘德政[13]的研究发现,高度近视患者的中医证型中脾虚气弱证占比最多。分析相关原因,可能是该研究选取的都是未见眼底改变的早期高度近视患者,而本研究纳入的大部分为高度近视且患有后巩膜葡萄肿的患者,进而推测高度近视患者早期以脾虚气弱证为主,随着病程的发展,在出现后巩膜葡萄肿后主要以肝肾亏虚证为主。此外,本研究结果还发现,观察组气滞血瘀证患者的视力较对照组明显下降,差异有统计学意义(P<0.05)。中医学认为,气滞则血瘀,气血瘀滞则可导致脉络阻滞、目窍失养,从而可进一步导致眼底损伤,损害视力。根据“肝藏血,开窍于目”“心主身之血脉”等中医理论,后巩膜葡萄肿的病机与心、肝密切相关。肝主疏泄,情志障碍可导致肝气郁结,引起气滞血瘀;心主血脉,若心气不足,则血液停留而造成血瘀[14-15]。有研究[16]指出,中医的“血瘀”就是微循环障碍及其所导致的各种病理变化,导致局部组织缺血缺氧,进而导致组织代谢紊乱和组织损伤,证实了该病的治疗关键在于活血化瘀。
本研究通过比较两组间基本情况、生物测量参数、视网膜血流及血管密度等指标,发现两组患者的性别、年龄、眼轴长度、角膜中央厚度、视网膜血流密度及血管灌注密度均存在显著性差异(P<0.05 或,P<0.01);经多因素Logistic 回归分析,结果显示眼轴长度、角膜中央厚度及视网膜劈裂是高度近视发生后巩膜葡萄肿的独立危险因素(P<0.05或,P<0.01)。高付林等[17]研究发现,高度近视后巩膜葡萄肿患者黄斑区视网膜厚度与眼轴长度呈负相关,随着眼轴长度的增加而变薄,而高度近视无后巩膜葡萄肿患者黄斑区视网膜厚度与眼轴长度无相关性。杜雅莉等[18]研究发现,随着患者眼轴长度的增加,后巩膜葡萄肿程度逐渐加重。关于角膜厚度与后巩膜葡萄肿的关系,有一项关于1 166 例的研究报道[19]称,女性角膜厚度较男性薄,且随着年龄增长而减少,近视眼中角膜中央厚度小于500 μm 的比率更高。本研究纳入的观察组患者中以女性居多,且年龄及眼轴长度均较对照组长,角膜中央厚度较对照组低,与上述结论一致。既往研究[20]表明,后巩膜葡萄肿患者会产生如近视性黄斑病变、黄斑中心凹视网膜脱落、脉络膜萎缩等一系列眼底病变,提示后巩膜葡萄肿通常会引起视网膜层间分离,导致出现黄斑中心凹视网膜劈裂的症状。安广琪等[21]研究发现,病理性近视伴视网膜劈裂多发生于后巩膜葡萄肿患眼,且以黄斑型后巩膜葡萄肿(宽黄斑型、窄黄斑型)为主。对于眼轴长度较长、角膜中央厚度较厚及合并视网膜劈裂的高度近视患者,后巩膜葡萄肿的发病风险更高,应该提早重视、预防和治疗,以防止进一步的视功能损害。
综上所述,高度近视后巩膜葡萄肿患者中医证型多表现为肝肾亏虚证,其中以气滞血瘀证患者视力损害最为严重;此外,眼轴长度、角膜中央厚度及有无视网膜劈裂是导致后巩膜葡萄肿形成的独立危险因素,及早识别相关危险因素对防治后巩膜葡萄肿具有重要意义。但由于本研究样本量偏少,结果可能存在偏倚;此外,关于后巩膜葡萄肿的中医辨证分型仍需要多中心、大样本的临床试验来进一步证实其科学性及准确性。

