外周置入中心静脉导管改良送鞘技术联合Orem理论延伸护理在血液肿瘤患者中的应用
徐菊玲(通信作者),李芳芳
浙江省台州医院 (浙江台州 317000)
血液肿瘤一般原发于淋巴系统或骨髓,并可能随时间扩散至其他器官或组织[1]。血液肿瘤治疗可采用化疗、放疗、干细胞移植或靶向治疗等方法,治疗过程中会有药物与输血制品等治疗,需使用外周置入中心静脉导管(peripherally inserted central catheter,PICC)置管。PICC 置管是一种在外周血管穿刺后,将导管沿血管推进至中心静脉的操作。PICC 置管可为患者提供长期、稳定、安全的静脉通路,避免反复穿刺带来的疼痛和感染风险。然而PICC 置管也存在如导管滑出、堵塞、感染、血栓等问题,影响患者的治疗效果,并增加医疗费用和住院时间[2]。因此,护理人员在PICC 置管的操作和管理方面还有待提高。而Orem 理论延伸护理能为出院患者提供必要的护理服务与支持[3]。目前,对PICC 改良送鞘技术联合Orem 理论延伸护理在血液肿瘤患者的应用研究。基于此,本研究选取102 例血液肿瘤患者进行研究,现报道如下。
1 资料与方法
1.1 一般资料
选取2019 年1 月至2023 年1 月我院收治的102 例血液肿瘤患者为研究对象,按照随机数字表法分为对照组和观察组,各51 例。对照组男27 例,女24 例;年龄41~77 岁,平均(62.2±3.0)岁;平均体质量指数(22.3±3.3)kg/m2;观察组男28 例,女23 例;年龄42~78 岁,平均(63.2±3.8)岁;平均体质量指数(22.1±3.2)kg/m2。两组由2 名经过培训认证的护士进行PICC 穿刺,由1 名固定助手进行辅助与记录(穿刺护士须成功置管300 例以上,助手须有5 年以上临床工作经验,2 名护士的培训经历均包括PICC 置入技术培训、穿刺相关的先进技术培训、患者沟通和护理技巧培训、紧急情况处理培训。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
纳入标准:在我院确诊为血液肿瘤[4],接受PICC 置管化疗,出院后带有PICC;无精神类或传染类疾病;无器官功能衰竭;凝血功能正常;智力正常。排除标准[5]:住院行PICC 置管,出院后拔管;非初次置管;近期服用抗抑郁类药物;合并其他类型肿瘤;存在静脉综合征或周围血管病变;意识障碍或资料不全。
1.2 方法
PICC 选取美国巴德企业生产的4Fr 三向瓣膜式单腔管,置管使用SonoTouch30 型全数字便携式超声仪(无锡祥生医疗科技股份有限公司)进行引导,PICC 置管规范参照WS/T 433-2013《静脉治疗护理技术操作规范》[6],赛丁格技术参照美国输液护士协会《输液治疗实践标准》(2021 年版)[7]进行。两组置管部位按ZIM 穿刺法进行,取患者上臂中部内侧作为穿刺点。
两组均给予Orem 理论延伸护理。根据Orem 理论对患者自我照顾能力与需求进行评估,确定患者是否需要额外护理;根据患者情况予以护理支持,包括但不限于药物治疗、伤口护理、饮食指导等;护理人员协同并鼓励患者自我照顾,并随时给予心理支持;建立团队合作[8],护理人员与患者、家属建立团队合作关系,针对患者情况提供全面的护理措施;护理人员对出院后患者健康教育和自我管理情况进行问询,并做好护理管理和指导。
对照组采用隧道置管法[9]。选定合适静脉穿刺部位及隧道出口进行标记,通过“一字法”预估PICC 置入长度,皮肤穿刺点(隧道出口处)近心端2~4 cm 处作为皮下隧道长度。对穿刺位点消毒后铺巾,预冲导管与配件,准备无菌探头和保护套在超声引导下行穿刺术,穿刺成功后顺沿穿刺针置入导丝,撤出穿刺针后进行局部麻醉(0.5%利多卡因),抽取6 ml 0.9%氯化钠注射液分别注入穿刺点和静脉穿刺点(2 处分别注入3 ml)。用扩皮刀对穿刺点位扩皮,用手术刀沿导丝方向进入皮肤后顺延静脉角度切3 mm 深度的切口,然后沿导丝置入扩张器,插管鞘缓慢扭转,推进至血管后将导丝和扩张器内芯撤出,均匀、缓慢地由插管鞘置入适宜导管长度,撤出插管鞘后撕裂,再撤出支撑导丝。沿5°~10°角将隧道针钝端刺入,穿刺点位向静脉穿刺点位处取2~4 cm 皮下隧道,连接隧道针螺纹和导管尾部,助手一只手按住穿刺导管后另一只手将皮下隧道中导管牵拉出适宜长度。修剪导管长度后安装连接器套进行冲管,使用医用纱布按压并用贴膜固定粘贴,患者应按压穿刺点10 min 左右,勿剧烈扭动。
观察组采用PICC 改良送鞘技术[10]。对患者静脉情况进行超声检查和评估,一般选取上臂中段内测1/3 处作为穿刺位点。引导患者取仰卧位后连接心电图机,通过“一字法”确定导管长度,按规范对穿刺部位予以消毒,穿刺点处铺无菌洞巾并预冲导管。超声引导下用改良赛丁格组件中的穿刺针进行穿刺,置入导丝后退出穿刺针。对穿刺部位进行局部麻醉,分离导管鞘和扩张器,扩张器送至皮下2 cm 处后撤出导丝。重新组装扩张器和外鞘,穿过导丝缓慢扭转置入2 ~4 cm 血管中。导管鞘留在血管中,将导丝和扩张器撤出,导管一端连接鳄鱼夹并与PICC 导管导丝末端连接,另一端连接心电图机,缓慢冲管。接着打开导管瓣膜,观察心电图波形变化并确定导管位置。撤出导丝后修剪导管,与连接器相连,若回抽有回血,说明置管成功,可进行脉冲式冲管。取医用纱布按压和胶布固定,患者按压穿刺位点10 min 左右,勿剧烈运动。
1.3 观察指标
(1)不同PICC 送鞘置管情况[11],包括一次性穿刺成功率、一次性送鞘成功率、置管成功、置管时间和渗血、渗液情况。(2)干预后并发症发生情况,包括导管堵塞、导管移位、导管感染和机械系静脉炎。(3)采用自护能力测定量表,对干预前后两组的自我概念、自我护理责任感、自我护理技能、健康知识4 方面进行评估[11],共43 个条目,每个条目0~4 分,总分172 分,评分越高表明自护能力越强。(4)评价患者对PICC 送鞘置管方式与护理过程的满意度[12],包括PICC 送鞘置管方式、操作性护理、服务态度、干预效果4 方面,从不满意到非常满意计0~4 分,评分越高表明患者对送鞘置管术及护理的满意度越高。
1.4 统计学处理
采用SPSS 26.0 统计软件进行数据分析。计量资料以±s表示,采用t检验。计数资料以率表示,采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组不同PICC 送鞘置管情况比较
观察组一次性穿刺成功、一次性送鞘成功、置管成功情况优于对照组,差异无统计学意义(P>0.05)。观察组置管时间、渗血发生率、渗液发生率少于对照组,差异有统计学意义(P<0.05),见表1。
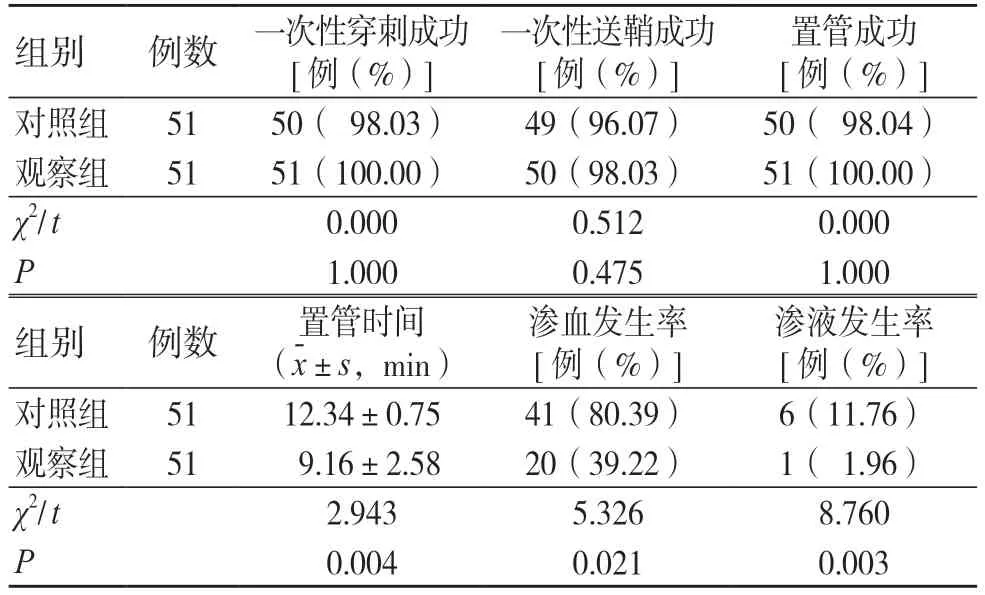
表1 两组不同穿刺方法的穿刺置管情况比较[例(%)]
2.2 两组并发症发生情况比较
观察组并发症发生率低于对照组,差异有统计学意义(P<0.05),见表2。
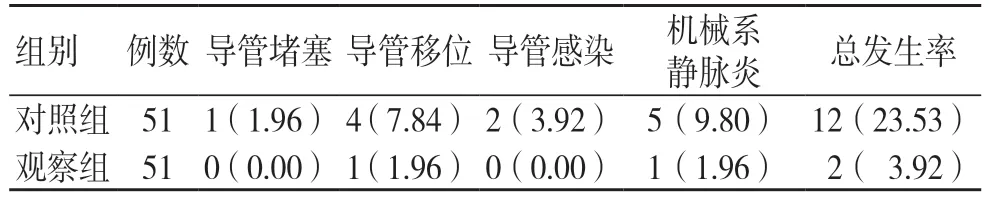
表2 干预后两组并发症发生率比较[例(%)]
2.3 两组干预前后自护能力比较
干预前两组自护能力评估均较低,差异无统计学意义(P>0.05)。干预后,两组自护能力水平均提升高,且观察组高于对照组,差异有统计学意义(P<0.05),见表3。
表3 干预前后两组自护能力比较[分,±s]
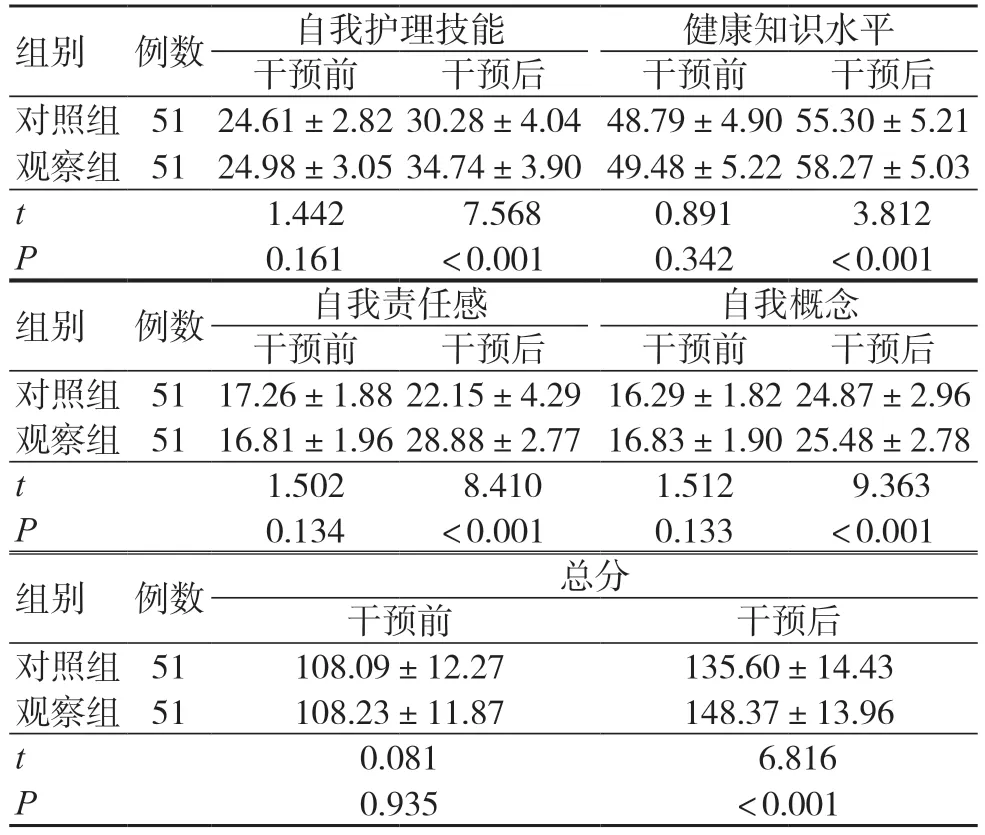
表3 干预前后两组自护能力比较[分,±s]
组别 例数 自我护理技能 健康知识水平干预前 干预后 干预前 干预后对照组 51 24.61±2.82 30.28±4.04 48.79±4.90 55.30±5.21观察组 51 24.98±3.05 34.74±3.90 49.48±5.22 58.27±5.03 t 1.442 7.568 0.891 3.812 P 0.161 <0.001 0.342 <0.001组别 例数 自我责任感 自我概念干预前 干预后 干预前 干预后对照组 51 17.26±1.88 22.15±4.29 16.29±1.82 24.87±2.96观察组 51 16.81±1.96 28.88±2.77 16.83±1.90 25.48±2.78 t 1.502 8.410 1.512 9.363 P 0.134 <0.001 0.133 <0.001组别 例数 总分干预前 干预后对照组 51 108.09±12.27 135.60±14.43观察组 51 108.23±11.87 148.37±13.96 t 0.081 6.816 P 0.935 <0.001
2.4 两组满意度比较
观察组对PICC 送鞘置管方式与护理过程的满意度高于对照组,差异有统计学意义(P<0.05),见表4。
表4 两组对PICC 送鞘置管方式与护理过程的满意度比较(分,±s)
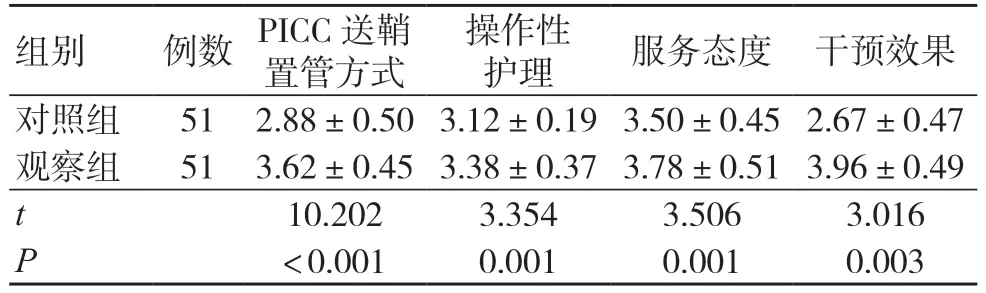
表4 两组对PICC 送鞘置管方式与护理过程的满意度比较(分,±s)
组别 例数 PICC 送鞘置管方式操作性护理 服务态度 干预效果对照组 51 2.88±0.50 3.12±0.19 3.50±0.45 2.67±0.47观察组 51 3.62±0.45 3.38±0.37 3.78±0.51 3.96±0.49 t 10.202 3.354 3.506 3.016 P<0.001 0.001 0.001 0.003
3 讨论
静脉化疗是血液肿瘤患者治疗的重要方式之一,化疗药物对血管的损伤最为常见,PICC 置管可减少反复穿刺的痛苦,也可保护外周血管免受损伤[13]。Orem 理论的核心是保证患者出院后仍具有专业、科学的自我照顾能力,这对血液肿瘤患者预后至关重要。周燕等[14]发现,Orem 理论指导下的延伸护理干预是自我照顾模式的进一步优化,能最大限度提升和保持患者自理能力。
本研究结果显示,观察组置管时间、渗血、渗液少于对照组,差异有统计学意义(P<0.05)。PICC 改良送鞘技术一次性穿刺成功率更高,联合护理干预能减轻患者损伤。白艳妮等[15]的研究发现,改良送鞘技术能有效减少并发症发生率,减轻渗血程度、疼痛度,缩短操作时间,对患者身心起到良好的保护效果。刘琴[16]的研究发现,超声引导下改良赛丁格穿刺术效果更佳,穿刺效率更高,疼痛评分更低,舒适度也高,与本研究结果相似。其原因为,PICC 改良送鞘技术只需使用1 个鞘管,操作步骤比传统方法更简单。且PICC 改良送鞘技术的皮肤组织创伤面积更小,无须切开或扩张,一定程度上可减少置管时间和渗血、渗液等状况,利于顺利、高效穿刺,减轻患者疼痛并缩短疼痛时间。因此,使用PICC 置管可减少对人体血管或皮肤的刺激,保护静脉组织与皮肤软组织,还可避免频繁静脉穿刺,提升患者治疗舒适度与依从性[2]。本研究结果还显示,观察组并发症发生率低于对照组(P<0.05)。郑清月[17]的研究发现,观察组置管后第5 天出现静脉炎、穿刺点渗血、手指肿胀、局部的情况优于对照组,PICC 改良送鞘技术能有效降低并发症发生率,进一步佐证了本研究中PICC改良送鞘技术的优越性和可行性。主要原因为,PICC 改良送鞘技术创伤小、操作简便,能精准定位目标血管,避免操作不当带来的血管内壁损伤、凝血系统激活、内皮细胞组织受损等现象,对各类并发症有较好的预防作用,有助于降低并发症风险,安全性更高;同时,Orem 理论延伸护理能帮助患者出院后更好地管理自身健康,更科学地管理导管和处理突发事件,抑制了穿刺术后并发症的发生。本研究结果另显示,干预后观察组和对照组自护能力水平均提升,且观察组高于对照组(P<0.05)。可见PICC 改良送鞘技术联合Orem 理论延伸护理能有效提升患者的自护能力。刘佳佳等[18]的结果表明,Orem 理论延伸护理对患者术后负性情绪的缓解和患者出院后自护能力的提高有积极作用。本研究结果还显示,观察组PICC 送鞘置管方式、操作性护理、服务态度、干预效果的满意度评分高于对照组(P<0.05),表明PICC 改良送鞘技术联合Orem 理论延伸护理能能满足患者需求。樊俊玲等[19]发现Orem 组对护理工作的满意度远高于常规延伸护理组,与本研究结果相似。其原因为,Orem 理论延伸护理能分级干预患者功能恢复,更具人性化。联合护理干预强调以患者为中心,穿刺术前后患者会接收到各种相关护理指导和说明,联合护理干预过程体现了专业护理价值[20]。
综上所述,PICC 改良送鞘技术联合Orem 理论延伸护理应用于血液肿瘤患者的穿刺成功率、效果及患者满意度均较高,可提升患者出院后的自我健康管理水平及整体生存质量。
——导丝概述及导丝通过病变技巧

