鹦鹉热衣原体诱发重症肺炎1例的药学会诊*
胡 露,刘海林,丁晓莉,张雪林,王 松
(重庆两江新区人民医院药剂科,重庆 401120)
肺炎发病率与死亡率均较高,严重危害人类身体健康,据估计,全球大约有320万人死于肺炎[1]。社区获得性肺炎(CAP)指在医院外罹患的肺实质性炎症,其常见的病原学包括典型病原菌和非典型病原菌,如流感嗜血杆菌、肺炎克雷伯菌、金黄色葡萄球菌、肺炎链球菌、肺炎衣原体等[2-3]。鹦鹉热衣原体(Cps)是革兰阴性、胞内寄生的非典型病原菌[4-5],其致病性强,接触鸟类或禽类的排泄物可使人类感染[6-7],因其发生率较低[8],临床初始药物治疗方案中常被忽略,而未及时覆盖,患者进而发展成为重症肺炎,严重影响其预后。本院收治1例延迟诊断的Cps感染导致的重症肺炎患者且合并肺部多重耐药(泛耐药)鲍曼不动杆菌(MDR-AB)感染,临床药师根据指南、药敏试验结果及查阅文献为患者提供了合理、有效的抗感染治疗方案,最终患者好转出院,现将其诊疗过程报道如下,以期为临床诊疗提供思路。
1 临床资料
患者,男,70岁。因乏力、纳差9 d,加重伴发热、呼吸困难3 d于2020年11月25日收入本院重症医学科。入院前9 d患者无明显诱因出现乏力、纳差等,无发热、畏寒、寒战、腹痛、腹泻等,于当地诊所服用相关药物(具体不详)后症状未见明显缓解,且呈进行性加重。入院前3 d患者出现发热(具体体温不详)、呼吸困难、气促等,偶有咳嗽,咳黄脓痰,伴意识模糊、尿失禁等。无恶心、呕吐、胸闷、胸痛、寒战等,入当地医院住院治疗,给予头孢噻肟抗感染(具体剂量不详)、胰岛素控制血糖等。入院前2 d患者呼吸困难呈进行性加重,低氧血症及喘累明显,遂转入当地医院重症监护病房,行气管插管,并更换为美罗培南(具体剂量不详)抗感染治疗,为进一步诊治转入本院重症监护病房。入院查体:体温38 ℃,心率118次/分,呼吸频率18次/分,血压 69/42 mm Hg[1 mm Hg=0.133 kPa,给予去甲肾上腺素 0.4 μg/(min·kg)],指脉氧饱和度 85%(转运呼吸机:吸氧浓度100%),昏睡状态,口唇发绀,气管插管在位,双肺可闻及细湿啰音。入院诊断:(1)重症肺炎;(2)感染性休克;(3)2型糖尿病。
入院后辅助检查提示双肺大片高密度影,右肺明显。见图1A。血常规:白细胞13.06×109L-1,中性粒细胞百分比95.7%。不同时间点白细胞数及中性粒细胞百分比分布情况见图2、3。降钙素原4.21 ng/mL,不同时间点降钙素原分布情况见图4。C 反应蛋白大于200 mg/L;检测呼吸道病原体九项阴性;检测2次新型冠状病毒核酸阴性(间隔24 h),新型冠状病毒抗体阴性。因患者感染性休克给予万古霉素(1 g、每12小时1次)联合美罗培南(1 g、每8小时1次)经验性抗感染治疗。入院第2天(2020年11月26日)发热(38.7 ℃)伴寒战,2次痰涂片阴性。临床药师建议加用莫西沙星(0.4 g、每天1次)经验性覆盖非典型病原菌。入院第4天(2020年11月28日)患者血液、肺泡灌洗液宏基因组二代测序提示Cps,临床药师建议停用万古霉素及美罗培南,调整为莫西沙星联合头孢哌酮舒巴坦治疗。入院第6天(2020年11月30日)患者再次发热,最高38.6 ℃伴寒战,经气道导管吸出较多淡黄色黏液痰,痰培养(2020年11月27日)提示MDR-AB,仅对替加环素敏感。医生调整抗感染方案为头孢哌酮舒巴坦(3 g、每6小时1次)联合米诺环素[0.1 g、每12小时1次(首剂加倍)]抗MDR-AB治疗,继续应用莫西沙星抗Cps治疗,同时,行机械辅助排痰等对症支持治疗。第7~12天(2020年12月1-7日)患者仍反复发热,最高38.5 ℃,血氧饱和度、白细胞、中性粒细胞百分比较前变化不大。见图2、3。再次邀请临床药师会诊。
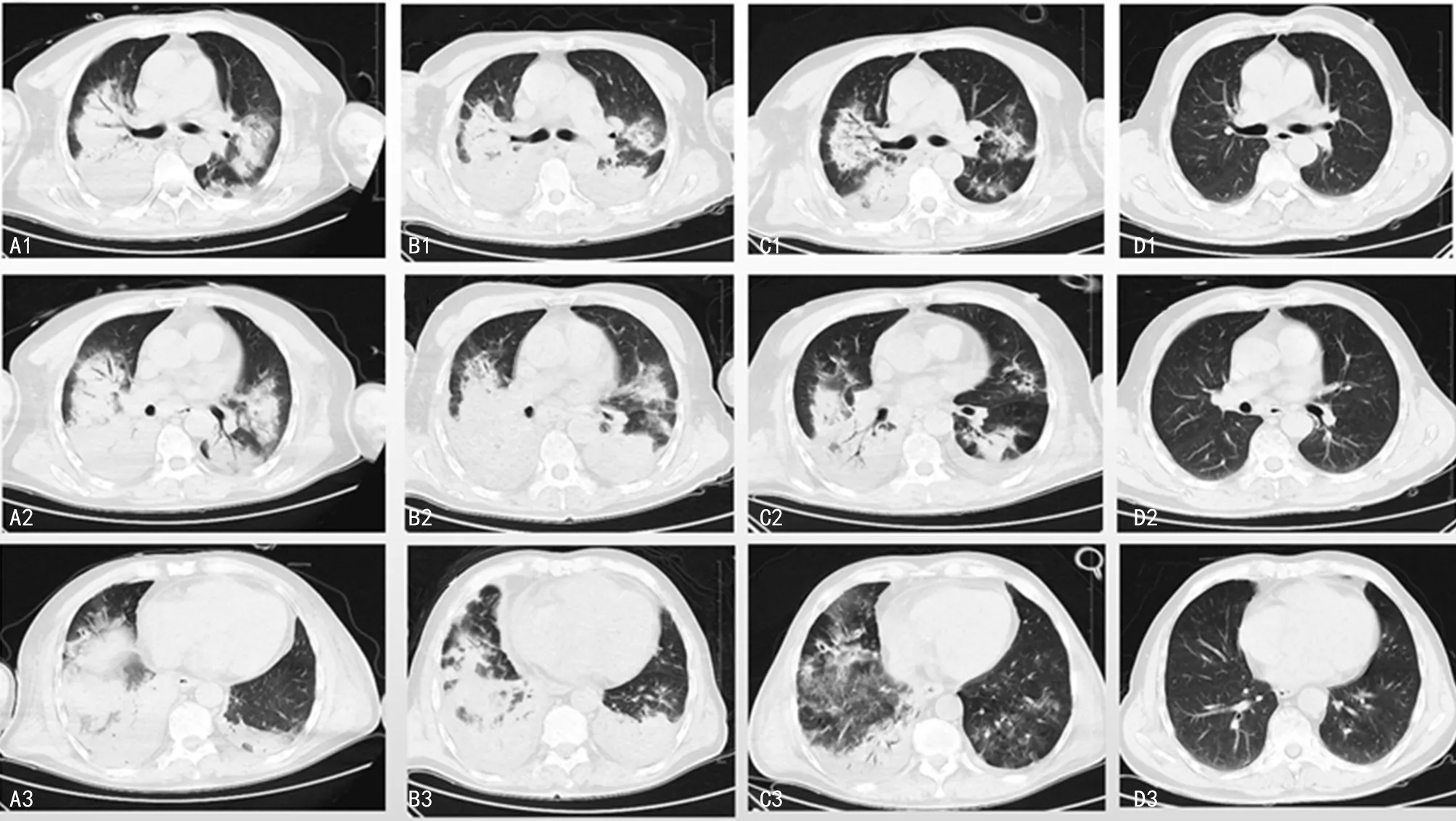
注:A1~3.双肺大片高密度影(2020年11月25日);B1~3.双肺病灶稍有吸收,双侧胸腔积液增多(2020年12月6日);C1~3.双肺病灶较前明显吸收,胸腔积液较前减少(2020年12月15日);D1~3.3个月后随访胸部CT病灶基本吸收(2021年3月28日)。
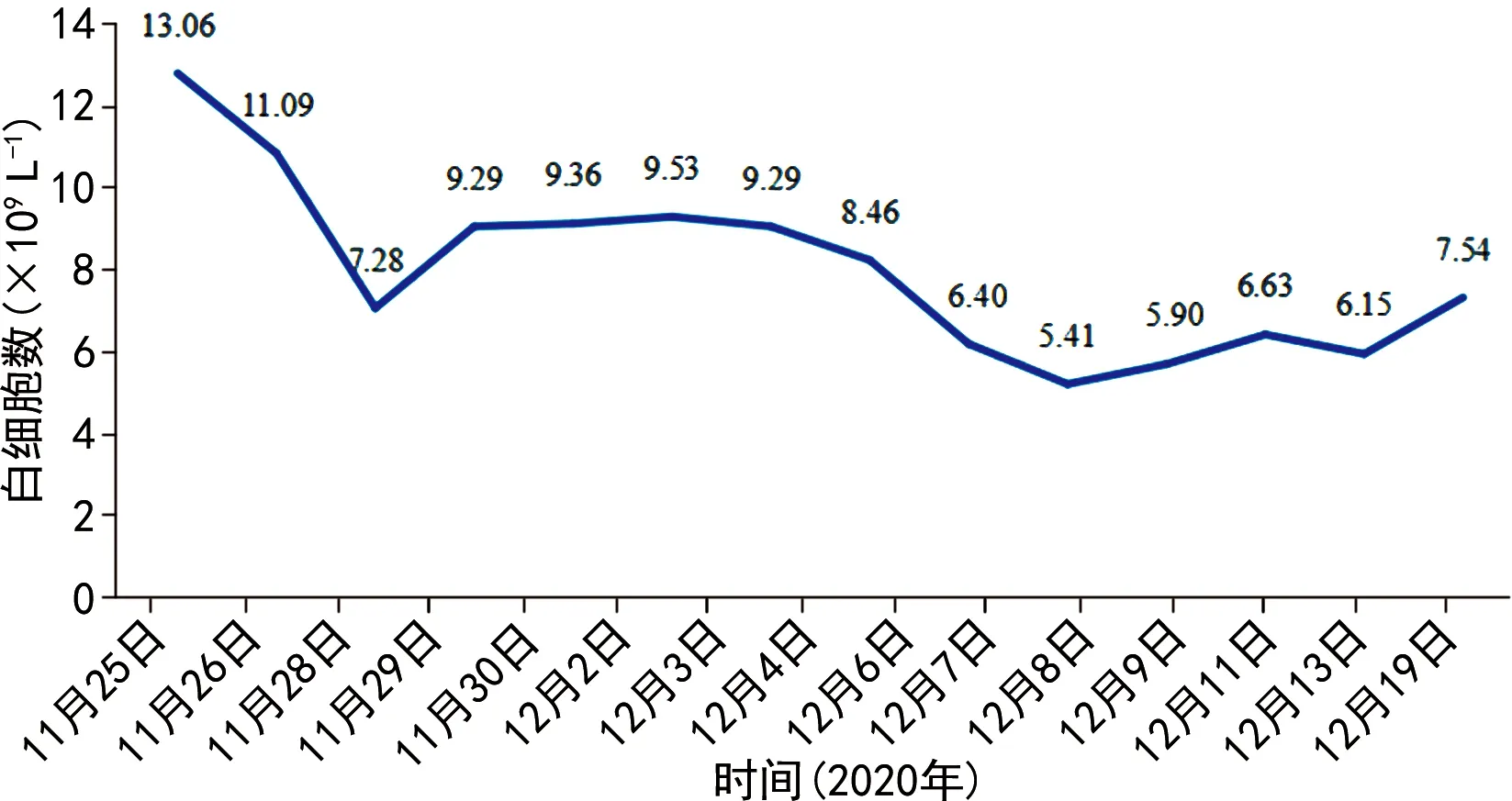
图2 不同时间点白细胞数分布情况
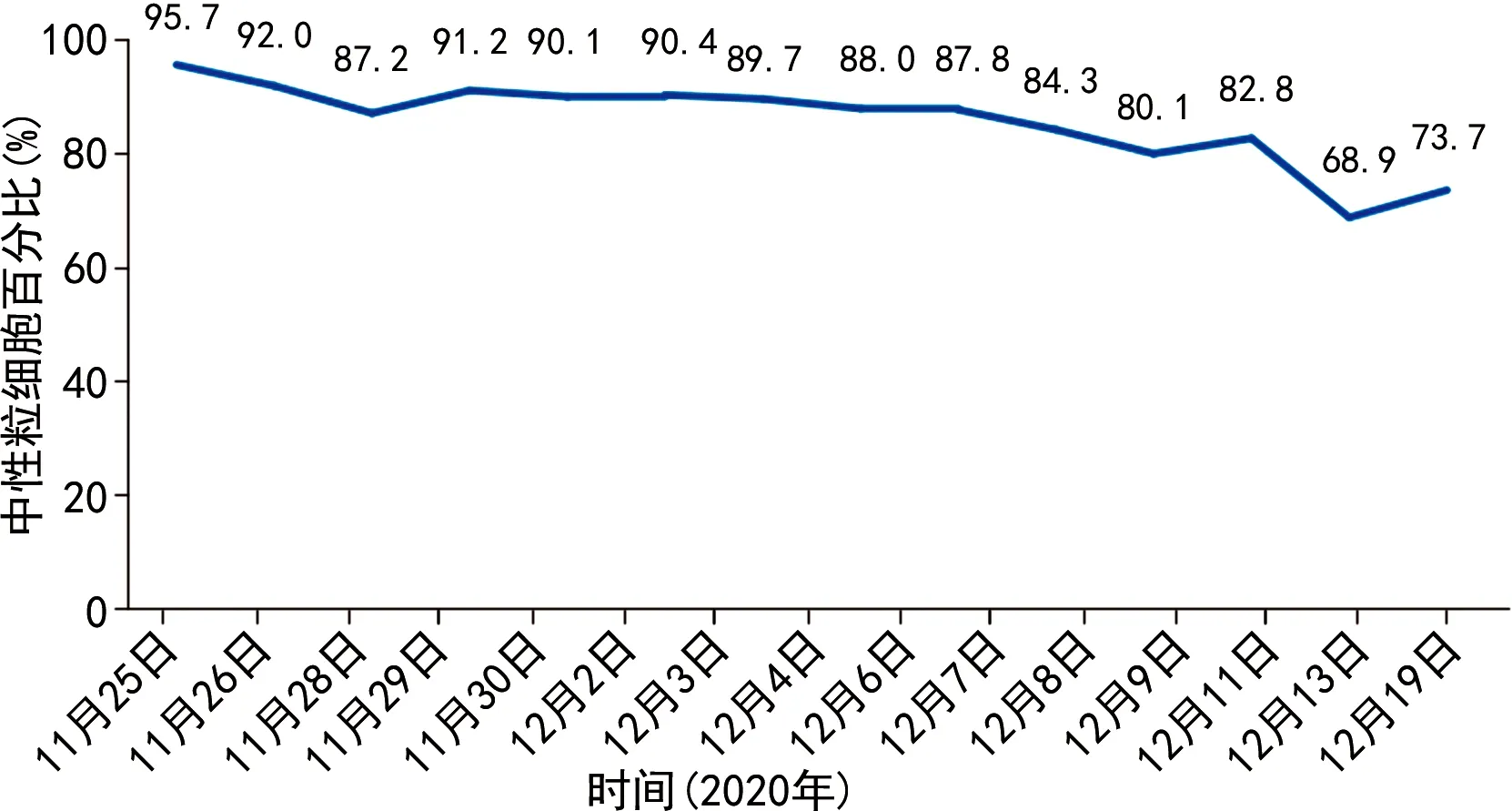
图3 不同时间点中性粒细胞百分比分布情况
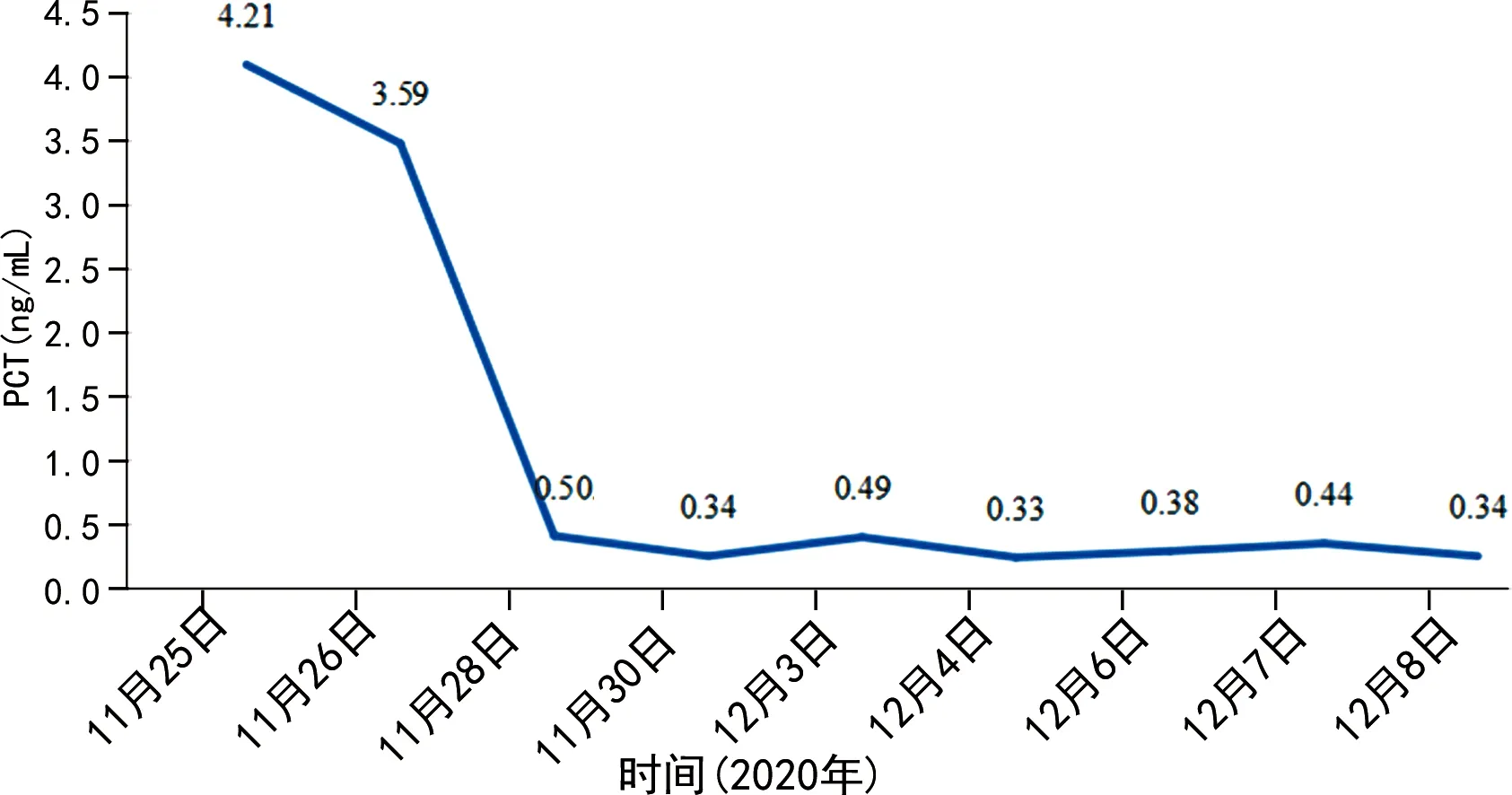
图4 不同时间点降钙素原分布情况
临床药师查阅文献后建议停用莫西沙星及米诺环素,调整为注射用多西环素联合头孢哌酮舒巴坦及美罗培南同时覆盖Cps、MDR-AB。2020年12月8—10日患者体温维持在37.5 ℃左右,血常规较前下降,趋于正常。2020年12月11日患者再次出现体温波动,体温最高38 ℃,2020年12月7-8日痰标本真菌培养提示光滑念珠菌阳性,临床药师评估患者情况后建议暂不加用抗真菌药物。
2020年12月12-21日患者体温波动在36.2~37.2 ℃,痰涂片未再发现真菌,痰标本革兰染色、抗酸染色及真菌涂片均未见有临床意义的病原菌,肺泡灌洗液GM试验阴性,胸部CT(2020年12月15日)检查:双肺病灶较前明显吸收,胸腔积液较前减少。见图1B、C。2020年12月19日复查血常规正常。2020年12月22日患者胸部X线检查提示情况较前好转,生命体征平稳,治疗过程中未出现明显肾损害、腹泻、恶心等胃肠道反应等不适,生活基本自理,准予出院。出院带药:多西环素0.1 g口服,每天2次,服用 1周。出院2周后门诊随访。3个月后随访患者胸部CT提示病灶基本吸收。见图1D。患者体温变化与使用药物的关系及临床药师会诊时间点见图5。
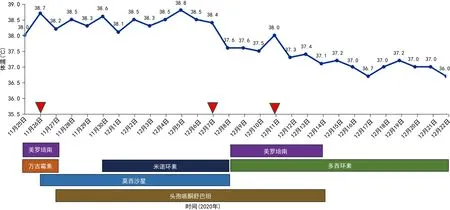
注:倒三角表示临床药师会诊时间点。
2 讨 论
2.1患者初始治疗方案分析及调整 初始经验治疗选择了万古霉素联合美罗培南,可覆盖社区来源的多数主要致病菌及耐药菌,但临床药师考虑患者社区起病,医院外治疗方案及入院后的初始治疗方案均未覆盖非典型病原菌,同时,结合2019版《ATD/IDSA临床实践指南:成人CAP的诊断和治疗》[9]推荐,对住院的严重肺炎患者标准方案为β-内酰胺类联合氟喹诺酮或大环类酯类进行治疗,因此,推荐加用莫西沙星抗感染治疗。
2.2患者Cps及MDR-AB治疗方案分析及调整 患者系Cps感染,追问病史,其家属述家中数只鸡约半个月前不明原因死亡,患者全程自行处理并食用。初始方案中莫西沙星可覆盖非典型病原菌,但患者病程相对较长,且有反复入院病史,不能完全排除其他细菌感染,故临床药师建议将抗菌药物调整为使用莫西沙星联合头孢哌酮舒巴坦治疗。入院第6天(2020年11月30日)患者发热(38.6 ℃)伴寒战,痰培养提示MDR-AB,使用头孢哌酮舒巴坦联合米诺环素抗MDR-AB治疗,继续应用莫西沙星抗Cps治疗。但患者第7~12天仍反复发热,胸部CT(2020年12月6日)检查与入院时比较,双肺病灶稍有吸收,双侧胸腔积液增多。
针对Cps,患者已使用莫西沙星治疗11 d,已达到《ABX指南》[10]推荐的10~21 d疗程,是否存在疗程仍不足及Cps对莫西沙星敏感性不佳等问题?查阅相关文献得知,目前,用于治疗Cps的抗菌药物主要有四环素类、大环内酯类和喹诺酮类[11-13];喹诺酮类因其对Cps抑制作用较弱通常成为备选方案[14];《ABX指南》针对Cps治疗首先推荐多西环素、阿奇霉素和红霉素,未对喹诺酮类药物进行推荐;VANDE等[15]研究表明,莫西沙星疗效较差。WU等[16]回顾性分析了2019年1月至2021年1月温州医科大学附属东阳医院收治的13例鹦鹉热病重症肺炎患者的临床资料发现,4 例患者最初接受了喹诺酮类药物治疗,但治疗无效,改用四环素类药物治疗,最终患者痊愈出院;庞莉等[17]分析10例鹦鹉热患者的临床资料发现,莫西沙星治疗无效的患者换用多西环素后好转;TENG等[18]分析69例鹦鹉热肺炎患者抗感染用药发现,多数使用喹诺酮治愈的患者同时使用了多西环素。1例Cps肺部与血流感染患者单用多西环素同样取得了良好疗效[19]。由以上证据可知,相比于四环素类药物,使用喹诺酮类药物治疗Cps重症肺炎具有较高的失败风险。
针对MDR-AB,2022年《IDSA抗微生物革兰氏阴性菌感染治疗指南》[20]提出,对中至重度感染耐碳青霉烯鲍曼不动杆菌的患者推荐联合用药,由于联用多种β-内酰胺类药物可导致毒性风险增加,所以,如给予大剂量氨苄西林-舒巴坦则联用药物首选米诺环素、替加环素或多粘菌素B,但体外研究表明,使用美罗培南、氨苄西林-舒巴坦和米诺环素组成的三联疗法有利于其根除[21]。根据《中国鲍曼不动杆菌感染诊治与防控专家共识》[22]推荐,针对MDR-AB可选用含舒巴坦的复合制剂药物联合多西环素/米诺环素,同时,再联合碳青霉烯类药物进行治疗。本例患者使用头孢哌酮舒巴坦联合米诺环素治疗MDR-AB,符合指南推荐用药,但治疗9 d效果不佳,患者仍反复发热,最高体温38.5 ℃,但也不排除与Cps未有效控制相关。临床药师通过查阅上述指南、文献,同时,考虑患者合并Cps感染,而多西环素临床使用证据最多,因此,临床药师建议停用莫西沙星及米诺环素,换用多西环素联合头孢哌酮舒巴坦及美罗培南。在Cps疗程的选择方面,多数文献报道推荐疗程为7~10 d[23]。VANDE等[15]则认为21 d疗程更有利于预防复发。鉴于本例患者合并MDR-AB肺部及血流双重感染且感染控制不稳定,故建议总疗程14 d后根据患者情况再进行评估调整。同时,反复送检痰培养、真菌涂片等检查,排除其他病原菌感染的可能。
2.3针对患者是否行抗真菌治疗的分析 2020年12月11日患者发热38.0 ℃,2020年12月7—8日痰培养均提示光滑念珠菌阳性,临床药师查看患者情况后分析,氧饱和度、呼吸频率均较前未见明显改变,患者血常规正常。依据《中国成人念珠菌病诊断与治疗专家共识》[24],从宿主因素、临床症状、细菌学(涂片、培养、抗原)等方面进行评估。考虑患者处于机械通气,并长期使用广谱抗菌药,免疫力低下,具备宿主因素,但2020年12月6日胸部CT检查提示双肺病灶较前有所吸收(近日未查),且患者经抗细菌治疗后症状有所好转,表明目前治疗有效;临床药师进一步与微生物室沟通,微生物室提示本例患者痰培养念珠菌较少,不能排除该念珠菌为定植可能。且光滑念珠菌首选药物为棘白菌素类抗真菌药,对氟康唑、伏立康唑等三唑类抗真菌药呈剂量依赖性敏感,考虑患者器官功能储备及药物经济学等因素不推荐加用抗真菌治疗,建议复查胸部CT,行支气管肺泡灌洗液或经支气管吸引物涂片检查,完善G试验、GM试验,加强吸痰,注意气道清洁管理。
2.4治疗体会 CAP已成为全球常见且死亡率较高的呼吸系统感染性疾病之一。非典型病原体是重症CAP不可忽视的病原微生物。由于该类微生物没有典型的细胞壁,常规使用的青霉素、头孢菌素等β-内酰胺类抗菌药物对其没有作用。加之病原学培养结果的滞后性等往往忽视对其经验性覆盖治疗。Cps为近年来检出率较高的CAP致病菌,在本例患者的治疗中通过查阅指南、文献,加上本次药物治疗实践得知:(1)四环素类药物较喹诺酮类治疗失败的风险更低。(2)本例患者合并MDR-AB,使用广谱抗菌药物较多,在第2次临床会诊中换用多西环素能较好地同时覆盖2个目标菌,在保证药物治疗效果的同时最大限度地减少抗菌药物的使用。通过后续观察患者情况,取得了较好的疗效。(3)治疗过程中痰培养出现的较少量光滑念珠菌,临床药师积极与微生物室沟通、与医生分析患者药物治疗转归情况,考虑器官功能储备、药物经济学等因素建议暂不加用抗真菌药物,最终患者康复出院。
总之,在对本例患者的治疗中临床药师帮助临床优化了治疗方案,个体化、合理地选用了抗菌药物,降低了医疗成本,保障了患者有效、安全用药。

