角膜塑形镜和多区正向光学离焦眼镜及单焦框架眼镜的近视控制效果比较
王 倩,王秋轶,吕 刚 ,蒋红燕
0 引言
近视发病率在全球范围内呈上升趋势,青少年的近视防控已成为重要的公共卫生问题[1]。尽管不同种族之间近视患病率差异背后的风险因素仍然存在不确定性,但东亚裔青少年的近视患病率通常更高,亚洲种族的近视进展速度较快[2]。高度近视可能引起青光眼、视网膜脱离、脉络膜视网膜萎缩、黄斑劈裂等并发症,导致视网膜光感受器损伤及中心视力丧失[3]。因此,采取有效的近视防控手段减少近视患病率和近视进展是必要的[4]。角膜塑形镜(orthokeralogy,OK镜)、多区正向光学离焦眼镜(defocus incorporated multiple segments,DIMS)是近年临床常见的近视控制手段,眼轴控制效果在临床上已得到认可[5],但目前角膜塑形镜和DIMS近视控制效果直接比较的研究较少。本研究旨在比较青少年长期配戴角膜塑形镜和DIMS的近视控制效果。
1 对象和方法
1.1对象回顾性研究。选取2020-04/2021-03于宁波爱尔光明眼科医院就诊的近视患者111例221眼,其中男41例81眼,女70例140眼;年龄8~15(平均10.23±1.69)岁。纳入标准:(1)年龄8~18岁;(2)戴镜前等效球镜度(spherical equivalent,SE)为-0.75~-5.00D,最佳矫正视力(best corrected visual acuity,BCVA)≤0.1(LogMAR);(3)2a内使用同一种近视矫正手段。排除标准:(1)同时使用阿托品、低强度红光照射等近视防控手段;(2)既往有眼部受伤史、手术史;(3)合并白内障、青光眼、屈光参差、斜视等眼部疾病,合并糖尿病、多发性硬化等全身性疾病;(4)依从性差,不能按时复查者。根据近视矫正方式进行分组,配戴角膜塑形镜的患者42例83眼为OK组,配戴多区正向光学离焦眼镜的患者30例60眼为DIMS组,配戴常规单焦框架眼镜(single-vision spectacles,SVS)的患者39例78眼为SVS组。 三组患者年龄、性别构成、戴镜前SE、BCVA、裸眼视力(uncorrected visual acuity,UCVA)、眼轴长度、角膜曲率等基线资料比较,差异均无统计学意义(P>0.05),见表1。本研究遵循《赫尔辛基宣言》,并经宁波爱尔光明眼科医院伦理委员会批准(No.IRN-2022-06)。所有患者及其监护人均对治疗方案知情同意。

表1 三组患者基线资料比较
1.2方法
1.2.1镜片选择OK组患者选择的角膜塑形镜材料为Boston XO,透氧率100×10-11(cm2/s)[mLO2/(mL·mmHg)],CH3设计,标准片(直径10.6mm)基弧区直径6.2mm,反转弧宽度0.9mm,定位弧宽度0.8mm,周弧宽度0.5mm,镜片厚度0.23mm,分为环曲面设计和球面设计两种(图1A,www.lucidkorea.com)。DIMS组患者选择同一品牌镜片,镜片由六边形的中心区(直径9mm)和环形区(直径33mm)组成,环形区由396个微透镜组成(图1B,www.hoyavision.com)。SVS组患者选择任意品牌无近视防控设计的单焦框架眼镜。
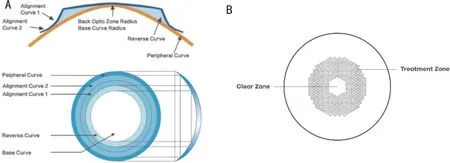
图1 角膜塑形镜和DIMS镜片设计 A:角膜塑形镜;B:DIMS。
1.2.2镜片验配询问患者戴镜史、全身健康状况、眼部病史、家族史、过敏史等基本情况。所有患者均采用对数视力表检查UCVA,电脑自动验光仪进行客观验光,综合验光仪进行主觉验光,记录SE、BCVA。通过裂隙灯对患者眼底、眼表进行常规检查。采用非接触式眼压计测量眼压。采用光学生物测量仪IOL Master测量眼轴长度。OK组患者采用角膜地形图仪测量角膜直径、曲率等相关参数,根据角膜直径90%选择镜片直径,根据角膜3mm最平曲率选择镜片曲率,试戴染色后评估活动度、中心定位及弧段染色情况并调整镜片直径和曲率,最后以镜片定位居中、各弧段染色均匀为最佳配适,并根据试戴镜片参数选定镜片参数。DIMS组和SVS组患者根据验光结果选择镜片度数,所有患者近视度数均足矫。所有检查均由操作熟练的验光师及技师完成。
1.2.3随访观察OK组患者于戴镜后1d,1、2wk,1、3mo及之后的每3mo进行视力、眼表、眼轴、角膜地形图等相关检查,每1~1.5a进行镜片更换。DIMS组和SVS组患者于戴镜后每3mo进行视力、眼轴等相关检查,近视度数增加超过-0.75D时进行镜片更换并足矫。戴镜后24mo,评估角膜塑形镜的眼轴控制效果及DIMS的眼轴控制效果和近视度数控制效果,其中角膜塑形镜眼轴控制效果=(SVS组眼轴增长量-OK组眼轴增长量)/SVS组眼轴增长量×100%;DIMS眼轴控制效果=(SVS组眼轴增长量-DIMS组眼轴增长量)/SVS组眼轴增长量×100%,DIMS近视度数控制效果=(SVS组SE改变量-DIMS组SE改变量)/SVS组SE改变量×100%。

2 结果
2.1纳入患者眼轴长度比较戴镜前后,三组患者眼轴长度比较,组间主效应不显著(F=0.645,P=0.526),时间主效应显著(F=125.087,P<0.01),组间及时间的交互效应显著(F=25.184,P<0.01),见表2。戴镜后,三组患者眼轴长度均呈增长趋势,见图2。

图2 纳入患者眼轴长度变化趋势。
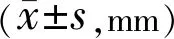
表2 纳入患者眼轴长度比较
戴镜后6、12、18、24mo,三组患者眼轴增长量比较,差异均有统计学意义(P<0.01),见表3。SVS组患者眼轴增长量在戴镜后6、12、18、24mo与OK组和DIMS组差异均统计学意义(P<0.01);OK组患者眼轴增长量在戴镜后6、12mo与DIMS组差异均无统计学意义(P=0.391、0.06),在戴镜后18、24mo差异均有统计学意义(P<0.01),见图3。戴镜后24mo,角膜塑形镜的眼轴控制效果为59.7%,DIMS的眼轴控制效果为41.7%。
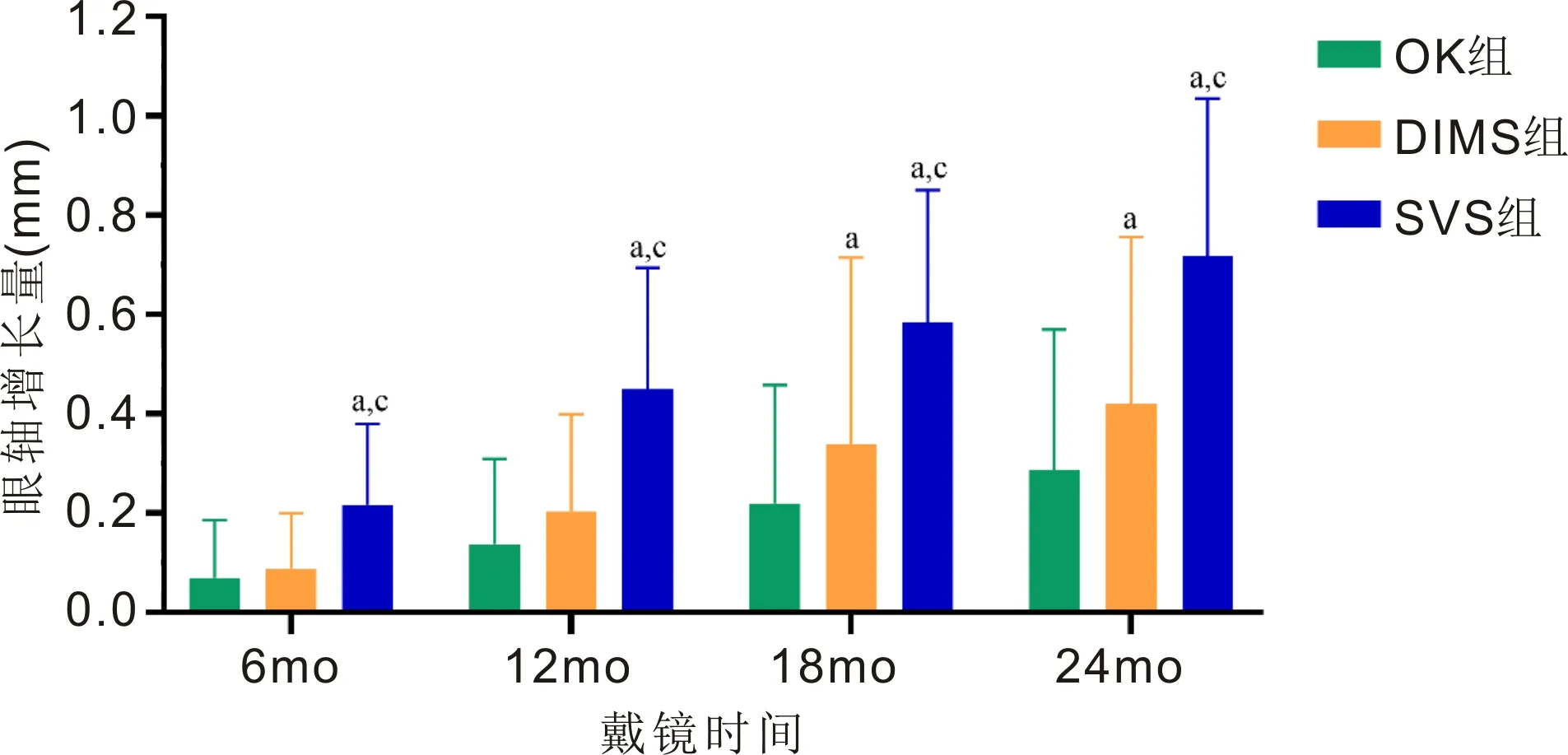
图3 纳入患者戴镜后眼轴增长量比较 aP<0.05 vs OK组;cP<0.05 vs DIMS组。
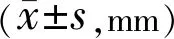
表3 纳入患者戴镜后眼轴增长量比较
2.2纳入患者等效球镜度比较戴镜前后,DIMS组和SVS组患者SE比较,组间主效应不显著(F=1.949,P=0.165),时间主效应显著(F=54.626,P<0.01),组间及时间的交互效应显著(F=7.873,P<0.01),见表4。戴镜后12、18、24mo,两组患者SE均增长,且SVS组患者SE增长量大于DIMS组,见图4。戴镜后6、12、18、24mo,DIMS组和SVS组患者SE改变量比较,差异均有统计学意义(P<0.05),见表5。戴镜后24mo,DIMS的近视度数控制效果为58.6%。
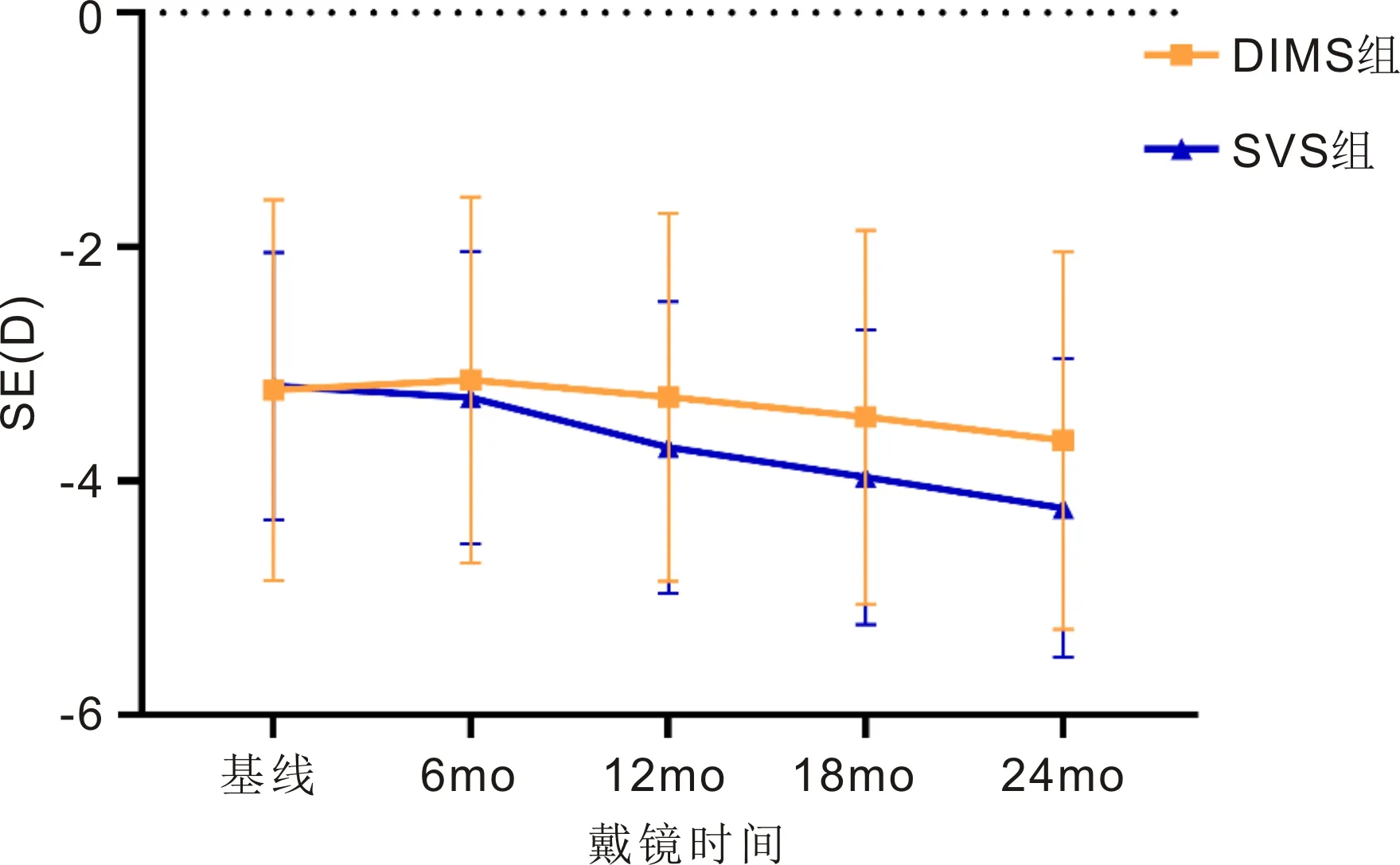
图4 DIMS组和SVS组患者SE变化趋势。

表4 DIMS组和SVS组患者SE比较

表5 DIMS组和SVS组患者SE改变量比较
3 讨论
近视是一种常见的屈光不正,但随着近视程度的增加,眼轴的增长,眼底并发症随之增加,成为致盲的主要原因之一[3]。近视的发生率在不同地区虽有差异,但均呈上升趋势,已成为全球公共卫生问题[6]。全球范围内,东亚人群近视发病率最高,高中生达80%~90%[4,7]。因此,寻求安全、有效的近视防控方式刻不容缓。自2005年Cho等[8]首次发表关于角膜塑形镜的临床研究以来,对角膜塑形镜的临床观察大量增加,其中最长的临床观察时间为10a[9]。目前,角膜塑形镜被认为是控制近视最有效的光学治疗方法之一[10]。近年来,DIMS作为新的近视控制手段,控制效果得到广泛关注。目前已发表的DIMS最长临床观察周期为3a,眼轴控制率为45.6%[11]。角膜塑形镜、DIMS及SVS作为不同的近视矫正手段,近视控制效果比较的临床研究较少。
周边离焦理论是目前较为主流的近视发展理论[12]。多项动物实验证明,近视离焦可以抑制眼轴增长[13-15]。研究认为,视网膜周边的远视性离焦和眼轴增长有关[16]。Li等[17]通过多光谱屈光地形图(multispectral refraction topographer,MRT)对配戴角膜塑形镜后的视网膜离焦进行检测,结果发现配戴角膜塑形镜后视网膜周边为近视离焦。Zhang等[18]首次研究了配戴DIMS后周边屈光度的改变,结果提示与配戴SVS相比,DIMS可致近视离焦。因此,角膜塑形镜和DIMS的近视控制效果为周边离焦理论提供了更多证据。本研究随访24mo发现,三组患者戴镜后眼轴均有所增长,且眼轴的改变主要是由时间因素引起的,组间差异不显著。进一步比较三组患者戴镜后眼轴增长量发现,戴镜后6、12、18、24mo,OK组和DIMS组患者眼轴增长量均小于SVS组,提示角膜塑形镜和DIMS均有良好的近视控制效果,戴镜后24mo,角膜塑形镜的眼轴控制效果为59.7%,DIMS的眼轴控制效果为41.7%,角膜塑形镜的眼轴控制效果优于DIMS,与Choi等[19]和Jakobsen等[20]研究结果相似。本研究中,OK组和DIMS组患者在戴镜后6、12mo眼轴增长量均无差异,但在戴镜后18、24mo有统计学差异,提示角膜塑形镜的眼轴控制效果优于DIMS,戴镜后24mo,角膜塑形镜的眼轴控制效果约为DIMS的1.4倍。
虽然角膜塑形镜和DIMS均是基于近视离焦的原理设计,但在设计上有很大不同。角膜塑形镜是通过中央基弧区使角膜中央变平坦,以提供清晰的图像,周边通过反转弧区使角膜陡峭,以形成近视离焦[21]。而DIMS通过六边形中央区提供良好视力,周边环形区通过396个+3.5D微透镜形成近视离焦[22]。两者的近视防控效果差异可能是由于角膜塑形镜通过角膜的塑形达到近视离焦效果更加确切,DIMS由于镜眼距的存在,导致镜片周边部分使用频率减少,周边视网膜近视离焦减少[23]。本研究发现,OK组患者戴镜后可获得较好的UCVA,分析与镜片的设计特点有关。配戴角膜塑形镜后,通过夜间8h的角膜塑形使角膜中央平坦,达到白天良好的视觉质量。但角膜塑形镜的适应证范围较DIMS更小,对于角膜曲率<39.00D及>48.00D、年龄<8岁、角膜异常(包括上皮点染、活动性炎症)等的患者,均不适合配戴角膜塑形镜,可选择DIMS进行近视矫正和控制[24]。
此外,由于角膜塑形镜可改变角膜形态,无法准确测量近视度数,主要通过眼轴增长观察近视控制及发展情况,因此本研究仅探讨了DIMS组和SVS组患者SE的变化情况。结果显示,戴镜后12、18、24mo,DIMS组和SVS组患者SE均有所增长,且DIMS组患者SE的增长量小于SVS组。进一步比较两组患者戴镜后SE的改变发现,DIMS组戴镜后12、18、24mo SE改变量均小于SVS组,戴镜后24mo,DIMS的近视度数控制效果为58.6%,与Lam等[25]研究结果相似。
本研究针对配戴角膜塑形镜、DIMS、SVS的青少年近视患者近视进展情况进行为期24mo的研究,样本量较少,观察时间较短,而近视的发生发展过程持续整个儿童、青少年时期,需要长期关注。本研究仅对角膜塑形镜和DIMS的近视控制效果进行探讨,对于产生不同控制效果的原因是否由于产生近视离焦的大小不同造成,仍需要进行近视离焦量的测量。此外,本研究为回顾性研究,对于患者戴镜时长、是否规律戴镜及用眼习惯等无法监测,可能对研究结果造成一定偏倚。随着近视发病率的增加,人们对近视发生机制的了解逐步深入,近视防控产品也在不断更新,除角膜塑形镜、DIMS外,离焦软镜、阿托品等近视防控产品均在临床上取得优异的效果。有研究指出,角膜塑形镜、DIMS与阿托品的联合使用近视控制效果优于单一镜片的控制效果[26-27]。因此,更安全、有效的近视防控方案值得进一步探讨。
综上所述,角膜塑形镜和DIMS在青少年的近视防控方面均具有较好的临床效果,且角膜塑形镜的近视控制效果优于DIMS。

