胃癌根治术后并发感染的危险因素及优化预防策略探讨
张倩,黄鹏
(1.皖北卫生职业学院,安徽 宿州 234000;2. 安徽医科大学附属宿州医院,安徽 宿州 234000)
胃癌是世界范围内发病率和死亡率较高的恶性肿瘤之一,尤其在亚洲地区,其发病率和死亡率仍然居高不下。胃癌的治疗方法主要包括手术、化疗、放疗等,其中手术是治疗胃癌的主要方式之一。尽管胃癌根治术的技术和设备不断更新,但是手术后并发症仍然是一种常见的并发症,特别是感染性并发症[1]。手术后感染是胃癌根治术后最常见的并发症之一,其发生率高达30%~50%[2]。手术后感染不仅会延长患者的住院时间和治疗时间,增加治疗费用,还会增加死亡率。因此,对胃癌根治术后感染的危险因素进行深入的研究和分析,对于减少手术后感染的发生率、降低手术后死亡率、提高治疗效果具有重要的临床意义。目前已有一些研究表明,术前因素、手术因素和术后因素都可能影响胃癌根治术后感染的发生率[3-4]。然而,相关专业措施的应用也需要考虑到患者的个体差异和病情特点,才能达到最佳的效果。因此,对胃癌根治术后感染的危险因素进行分析和研究,有助于制定出更加科学合理的术前、术中、术后治疗方案,从而降低手术后感染的发生率,提高手术后的治疗效果,降低患者的死亡率,为患者的康复和生存质量提供更好的保障。而且,胃癌根治术后感染的危险因素分析也有助于加强医务人员的术后监测和管理。医务人员应该根据患者的个体特点和病情,制定个性化的术后护理方案,并根据患者的术后情况及时调整和完善护理措施。同时,加强医务人员的培训和管理,提高其术后感染的识别和处理能力,也是降低手术后感染发生率的重要措施之一。本研究旨在探讨胃癌根治术后感染的危险因素,为临床治疗提供科学依据,降低手术后感染的发生率,提高手术后的治疗效果,从而更好地保障患者的康复和生存质量。
1 资料与方法
1.1 一般资料 回顾性分析2018年6月至2022年6月在安徽医科大学附属宿州医院接受胃癌根治术的胃癌患者的临床资料。纳入标准:在研究时间范围内(2018年6月至2022年6月)在安徽医科大学附属宿州医院接受胃癌根治术;术后病理检查确诊为胃癌的患者;术前无感染情况;有完整的临床资料。排除标准:术前存在其他感染病灶的患者;存在严重心、肺、肝、肾等器官功能不全的患者;同时患有其他恶性肿瘤的患者;存在免疫系统疾病或接受免疫抑制剂治疗的患者。根据以上纳入及排除标准,共纳入130例胃癌患者,其中65例患者发生术后并发感染,设为感染组。65例患者术后未并发感染,设为非感染组。两组研究对象性别、年龄、TNM分期差异均无统计学意义(P>0.05),基线资料具有可比性,见表1。
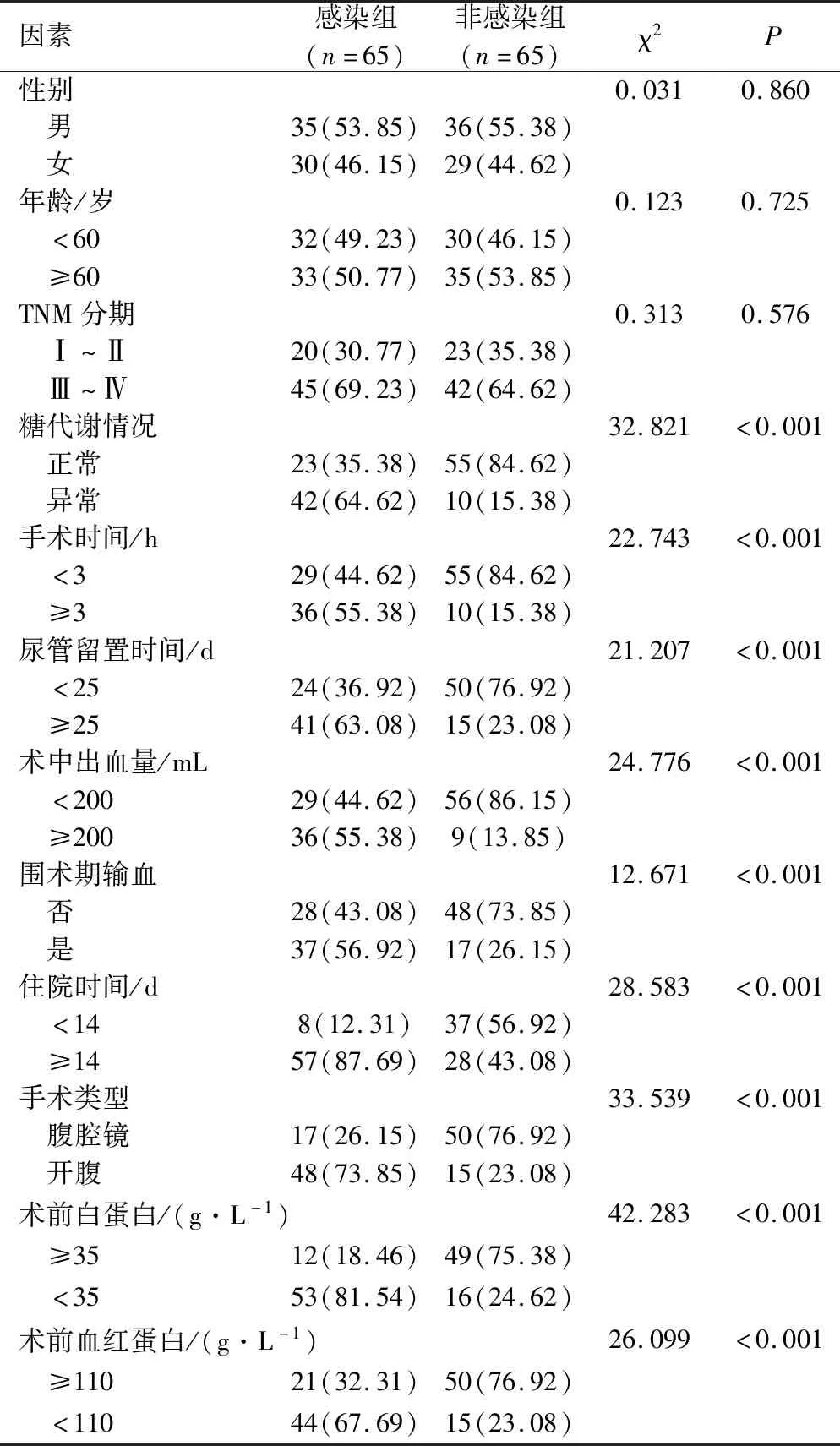
表1 胃癌根治术后并发感染单因素分析
1.2 方法
1.2.1 资料整理 收集受试者一般资料(性别、年龄、TNM分期)与临床资料(糖代谢情况、手术时间、尿管留置时间、术中出血量、围术期输血、住院时间、手术类型、术前外周血白蛋白含量、术前外周血血红蛋白含量)。
1.2.2 胃癌根治术后并发感染的危险因素分析 对收集到的资料进行单因素分析,将各个项目设为观察变量,分析其与胃癌根治术后并发感染的关系。对单因素分析结果中P<0.05的变量视为影响胃癌术后并发感染的可疑因素,纳入二元Logistic多因素回归模型进行多因素分析。同时,通过Omnibus检验和Hosmer-Lemeshow检验评估模型的拟合度。
1.3 统计学方法 在数据分析过程中,使用了SPSS 25.0统计学软件进行分析。对于计数资料,使用例数或百分比进行表示。组间比较方面,采用χ2检验。在多因素分析中,使用Logistic二元回归模型。设定了假设检验水平为α=0.05。
2 结果
2.1 术后并发感染情况分析 65例胃癌根治术后并发感染的患者,其中呼吸道感染36例(55.38%)、手术部位感染15例(23.08%)、泌尿道感染13例(20.00%)、不明原因感染1例(1.54%)。
2.2 胃癌根治术后并发感染的单因素分析 单因素分析结果见表1。从数据分析结果可知,糖代谢异常、手术时间≥3 h、尿管留置时间≥25 d、术中出血量≥200 mL、围术期输血、住院时间≥14 d、手术类型为开腹、术前白蛋白<35 g/L、术前血红蛋白<110 g/L均是导致胃癌根治术后并发感染的可疑因素。
2.3 胃癌根治术后并发感染的多因素分析 根据表2中各变量的具体赋值方案,将糖代谢情况、手术时间、尿管留置时间、术中出血量、围术期输血、住院时间、手术类型、术前白蛋白、术前血红蛋白作为自变量,将术后是否发生感染设为因变量。进行胃癌根治术后并发感染的二元Logistic回归分析。分析结果显示,尿管留置时间≥25 d、术中出血量≥200 mL、住院时间≥14 d、术前白蛋白<35 g/L、术前血红蛋白<110 g/L均为胃癌根治术后并发感染的危险因素(P<0.05),结果见表3。模型系数的Omnibus 检验结果表明,该模型总体有统计学意义(χ2=109.556,P<0.001),内戈尔科R方=0.759(较为接近1),说明回归模型的拟合度较好。霍斯默-莱梅肖检验结果显示,P=0.188,说明模型拟合优度较高。
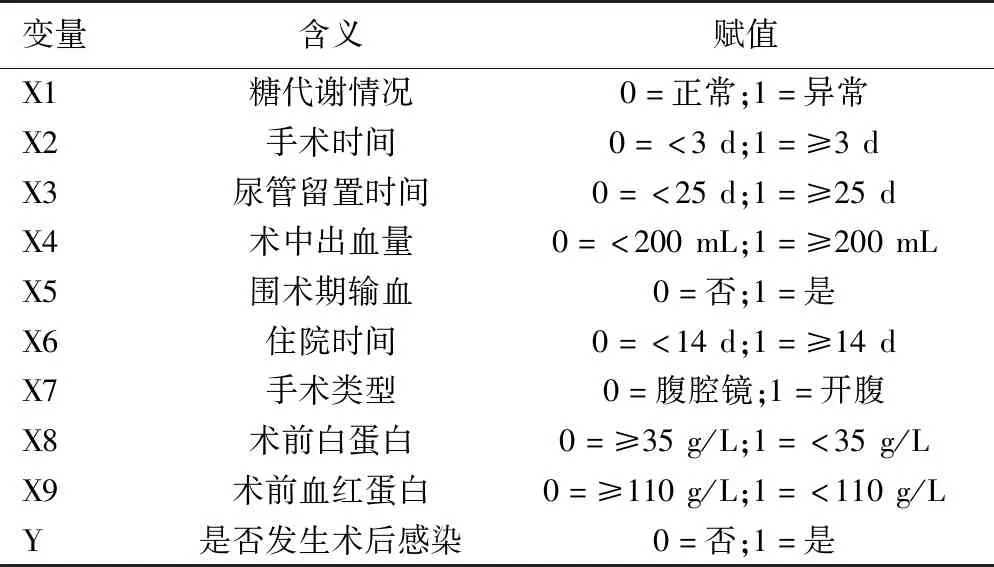
表2 各变量赋值方案
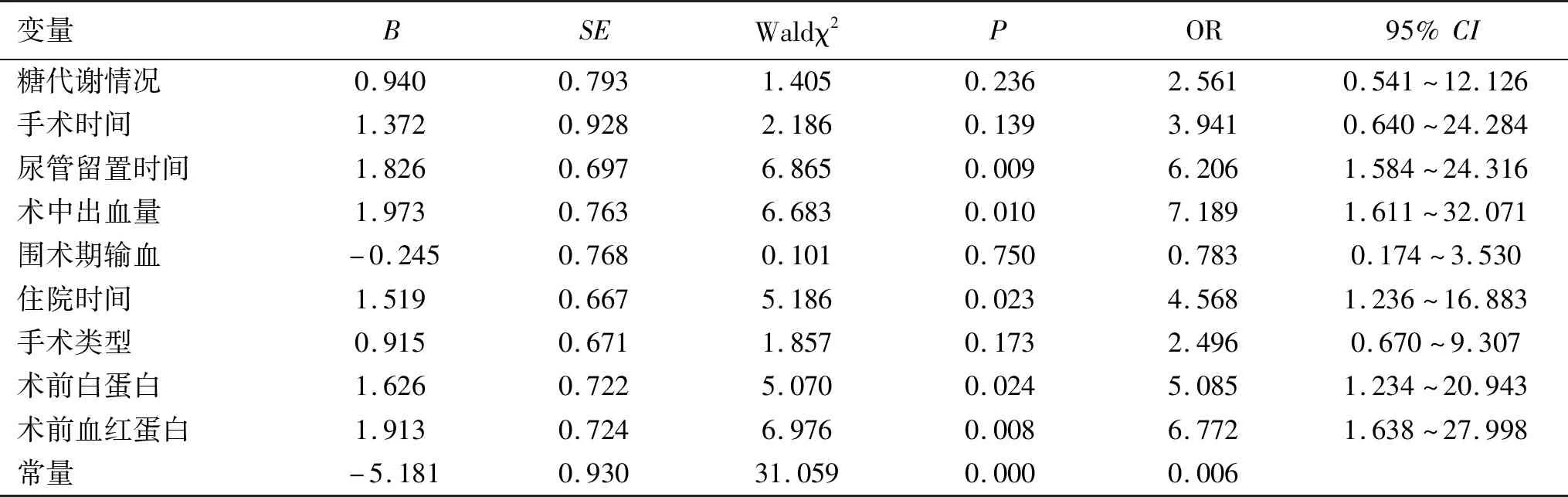
表3 胃癌根治术后并发感染的二元Logistic回归分析
3 讨论
胃癌根治术是治疗胃癌的主要方法之一,但手术后感染是常见的并发症之一,其中一些常见的感染包括:①切口感染:手术切口是外界与体内环境的直接连接点,如果切口不合理处理或消毒不充分,细菌可能侵入切口引发感染。切口感染的症状包括局部红肿、渗液、疼痛、发热等。②肺部感染:胃癌手术后患者可能因为手术期间长时间躺卧不动,导致肺部通气不畅,容易引发肺部感染。③尿路感染:手术期间和术后,尤其是对于膀胱受到操作或引流的患者,尿路感染的风险会增加。④腹腔感染:胃癌手术可能涉及对腹腔内部的操作,如果手术操作不严谨,可能导致腹腔感染。⑤血流感染:手术后,如果术中操作或术后处理不当,细菌可能进入血液引发血流感染。若术后感染得不到及时有效地治疗,可能会延长患者住院时间,增加康复时间,甚至造成严重后果。例如,手术切口或切口周围的感染可能会延缓伤口愈合,增加疼痛和不适,甚至导致伤口裂开或脓肿形成。腹膜是腹腔内脏器官的保护层,感染可能会导致腹膜炎,表现为腹痛、发热、腹胀等症状,严重时可能需要再次手术清除感染。术后感染可能引发细菌进入血液循环,导致全身性感染,造成高热、低血压、心率增快等症状,严重时可能危及生命。术后感染可能影响消化道等相关器官的功能,干扰正常的消化和吸收过程,影响患者的营养摄入和健康恢复。因此,术后感染是需要高度关注和及时处理的一种并发症。本研究数据显示,尿管留置时间≥25 d、术中出血量≥200 mL、住院时间≥14 d、术前白蛋白<35 g/L、术前血红蛋白<110 g/L均为胃癌根治术后并发感染的危险因素。
尿管留置时间的延长可以增加尿路感染的风险,而尿路感染是胃癌根治术后感染的重要类型之一。尿管留置时间过长,不仅会增加细菌感染的机会,还会导致尿液的滞留和淤积,使细菌得到更好地滋生和繁殖的环境[5-6]。此外,长时间的尿管留置还会对尿道和膀胱产生刺激和损伤,进一步增加感染的风险[7]。本研究结果表明,尿管留置时间≥25 d是胃癌根治术后并发感染的危险因素。这一结果的出现,为胃癌根治术后感染的预防和治疗提供了新的思路和方向,也提示在术后的护理和管理中应重视尿管留置时间,积极采取有效措施减少其留置时间。为了降低尿管留置时间,可以采取以下措施:在术前对患者的尿路状况进行评估,根据需要进行适当的处理,例如对尿道狭窄等问题进行治疗,以便于手术后顺利地拔除尿管;在手术中尽量缩短尿管的留置时间,尽可能在手术结束后立即拔除尿管,以减少感染的风险。如果患者需要再次留置尿管,应尽可能选择较短的留置时间;对于需要留置尿管的患者,应及时检查和清理尿管,避免尿液积聚,减少细菌感染的机会。同时,应加强患者的个人卫生和营养管理,增强患者的免疫力,从而降低感染的风险。
术中出血量增加可能导致多种生理和代谢功能的紊乱,如组织缺氧、营养不良等,从而导致机体免疫力下降,容易发生感染。失血会导致患者血液中的免疫细胞减少,降低了对细菌等病原体的抵抗能力,从而增加感染的概率[8]。大量失血会导致营养物质丢失,患者可能处于营养不良状态,这也会影响免疫功能和康复能力[9]。术中出血量增加可能使手术切口难以保持干燥和清洁,有利于细菌繁殖,增加感染的风险。此外,术中出血还会导致手术时间延长,手术部位更换等,增加手术创伤和手术风险,也会增加感染的风险[10-12]。本研究结果表明,术中出血量≥200 mL是胃癌根治术后并发感染的独立危险因素,即术中出血量增加会增加手术后感染的风险。这一结果在临床实践中具有重要的指导意义。术中出血量≥200 mL可以作为预测胃癌根治术后感染风险的重要指标之一,对于预防手术后感染具有重要的临床意义。医务人员在手术过程中应尽量减少出血量,采取相应的措施进行止血和补液,从而减少机体对出血的不良反应,提高手术安全性和成功率。具体措施包括以下几点:可尽量利用电凝和激光等方法可以迅速封闭血管,减少出血并促进凝血;根据手术情况和患者的体液平衡状态,适时地进行补液,以保持血容量稳定;在手术过程中,监测患者的凝血功能,以及时调整止血和抗凝治疗;除此以外,术中的多学科团队合作非常重要,外科医生、麻醉师、护士等各专业人员需要紧密配合,确保手术过程顺利进行。
术后患者住院时间过长可能存在免疫抵抗力下降、营养状况不良等情况,这些因素可能会增加感染的发生率[13-14]。长时间的住院也可能会使患者长期处于医院环境下,接触到多种细菌和病原体,从而增加感染的风险[15]。胃癌根治术是一种大规模的手术,对患者的免疫系统和整体身体状况会产生一定的影响。手术后,患者的免疫功能可能会暂时下降,导致身体难以有效抵御细菌和病毒的入侵,增加感染的风险。手术可能涉及到胃以外的器官,例如淋巴结或其他腹部器官。本研究结果表明,住院时间≥14 d是胃癌根治术后并发感染的危险因素。针对以上研究结果,提出一些建议和措施,以降低感染的风险:针对住院时间较长的患者,应加强术前准备,提高免疫抵抗力和营养状况,减少手术后并发症的发生;在住院时间较长的患者中,抗生素的使用可能比较频繁,这可能会导致细菌耐药性的产生。因此,应该严格控制抗生素的使用,遵循科学合理的抗生素使用指南,减少抗生素的过度使用;对于住院时间较长的患者,应加强感染的监测和诊断,及时发现感染并采取有效的治疗措施。在住院时间较长的患者中,应加强护理管理,包括定期更换床单、清洁环境、规范手卫生等,减少感染的发生。
营养水平是术后发生感染的重要影响因素之一。在胃癌根治术后,营养状况差的患者免疫力较差,机体抵御感染的能力降低,从而增加感染的风险。一方面,营养状况差的患者免疫细胞数量和活性都会下降,如中性粒细胞、淋巴细胞等免疫细胞的数量和功能都会受到影响,从而导致机体的免疫功能下降,增加感染的风险[16]。另一方面,营养状况差的患者机体代谢能力降低,生化指标如白蛋白、总蛋白等均会下降,从而导致机体的代谢和免疫调节功能减弱,抵御感染的能力下降,增加感染的风险[17]。本研究结果表明,术前白蛋白<35 g/L、术前血红蛋白<110 g/L均为胃癌根治术后并发感染的危险因素。白蛋白是人体内最主要的蛋白质成分之一,是血浆中含量最丰富的蛋白质之一,是维持人体正常生理功能的重要营养物质之一[18]。术前白蛋白<35 g/L表明患者身体内缺乏足够的蛋白质营养,这会导致机体免疫功能下降,从而增加感染的风险。血红蛋白是人体中负责携带氧气的重要蛋白质成分,其含量可以反映人体氧气供应的情况[19-20]。术前血红蛋白<110 g/L通常被认为是贫血的标志,指的是血液中的血红蛋白含量或红细胞数量低于正常水平,导致血液输送氧气能力减弱,这会导致机体免疫功能下降,从而增加感染的风险。因此,在胃癌根治术后,营养状况的恢复和维持对于预防和治疗感染非常重要。在临床实践中,医务人员可以通过多种途径来提高患者的营养水平,例如营养支持、适当的运动、合理的饮食等。此外,医务人员还需要密切监测患者的生化指标和临床症状,及时评估和调整治疗方案,从而有效地预防和治疗感染。
除此以外,笔者认为,手术团队的经验和熟练度、围术期的护理质量、术前慢性病状况、手术方式与范围等因素均可影响胃癌术后感染的发生与发展。手术团队的专业水平和操作经验可能会影响手术过程中的无菌操作和创伤处理,从而影响术后感染的风险。术后的康复和护理措施对于预防感染也非常重要。例如,适当的床位翻身、呼吸道护理、早期行动等,都有助于减少肺部感染和其他并发症的风险。患者术前的心血管疾病、糖尿病等慢性疾病病史,可能影响术后的免疫功能和愈合能力,增加感染的风险。总之,胃癌根治术后并发感染是一项具有挑战性的问题,需要全社会共同努力。随着科学技术的发展和研究方法的不断改进,相关领域的研究也在不断深入和拓展。本研究通过对胃癌根治术后感染的危险因素进行分析和研究,为预防和治疗胃癌根治术后感染提供了新的思路和方法。随着手术技术的不断改进和完善,胃癌根治术后感染的发生率已经得到一定程度的降低。未来可以进一步研究新的手术技术和操作方法,提高手术的安全性和有效性,从而降低手术后感染的风险。除了传统的治疗方法外,可以探索新的治疗策略。在胃癌根治术后感染的预防和治疗中,医疗管理和护理工作也非常重要。未来可以进一步研究和完善医疗管理和护理方案,加强医务人员的培训和管理,提高其感染预防和治疗能力。还可以建立完善的病例库,提高病例数据的质量和完整性,为深入研究该疾病提供更多的数据支持。

