空腹血糖水平对乙型肝炎病毒相关慢加急性肝衰竭患者疾病转归的影响
王海斌 李晖 陈晓蕾 刘娜 李全美 邹玉 李春梅甘井泉 吴长会 陈华仙 刘向 龚明
1云南大学附属医院(云南省第二人民医院、云南省眼科医院)感染性疾病科(昆明 650000);2昆明市第一人民医院内分泌科(昆明 650000)
慢加急性肝衰竭(ACLF)是在慢性肝病基础上,由各种诱因引起的以急性黄疸加深、凝血功能障碍为肝衰竭表现的严重临床综合征,可合并包括肝性脑病(hepatic encephalopathy,HE)、腹水、电解质紊乱、自发性细菌性腹膜炎(spontaneous bacterial peritonitis,SBP)等严重并发症,以及肝外器官功能衰竭[1]。在我国,引起ACLF 的主要病因是乙型肝炎病毒(HBV),其次是药物及肝毒性物质,人群多以青壮年男性为主,每年约有12 万的ACLF 患者死亡[1-2]。发生ACLF 后,因严重的肝脏功能损害,导致肝细胞对胰岛素的灭活水平明显下降及肝糖原分解减少,加之肝脏合成、代谢和生物转化功能严重障碍或失代偿,极易频发低血糖。有文献[3]报道,ACLF 患者血糖水平不仅可评估肝脏损害程度,亦可作为判断病情进展及预后的指标。目前,ACLF 患者并发低血糖的相关性研究多为对患者短期预后的评估,而本研究旨在从不同FPG 水平进行描述,采用二分类logistic 回归分析方法,探讨不同空腹血糖(FPG)水平对HBV 相关ACLF 患者疾病转归的影响。
1 资料与方法
1.1 研究对象 抽取2017 年7 月至2023 年4 月于云南大学附属医院感染性疾病科住院的109 例HBV 相关ACLF 患者为研究对象(男81 例,女28例),根据不同FPG 水平分将其为低FPG 组(n=29)、正常FPG 组(n= 59)及高FPG 组(n= 21),另根据PT-INR 将其分为前-早期组(n= 71)及中-晚期组(n= 8)。ACLF 的诊治符合《肝衰竭诊治指南(2018 年版)》[1]。慢性乙型肝炎(chronic hepatitis B,CHB)的诊治符合《慢性乙型肝炎防治指南(2019 年版)》[4]。SBP 的诊治符合《抗菌药物临床应用指导原则(2015 年版)》。排除标准:(1)年龄< 18 周岁者;(2)合并其他病毒性肝炎和(或)人类免疫缺陷病毒感染者;(3)酒精性肝病患者(参照2018 年版《酒精性肝病防治指南》);(4)自身免疫性肝病患者(参照2011 年版《自身免疫性肝病诊断和治疗指南》[5]);(5)药物性肝损伤患者(参照2021 APASL 共识指南:药物性肝损伤);(6)肝硬化[6]及遗传代谢性肝病患者;(7)合并妊娠、恶性肿瘤和(或)急/慢性肾脏疾病患者;(8)合并已明确糖尿病(diabetes mellitus,DM)、高血压病和(或)心血管系统疾病者;(9)合并典型DM 症状(烦渴多饮、多尿、多食、不明原因体质量下降)者。
1.2 实施方法
1.2.1 ACLF 的分期标准 参照《肝衰竭诊治指南(2018 年版)》[1],本研究根据ACLF 临床表现的严重程度分为前期、早期、中期、晚期,分期标准如下:(1)前期:①极度乏力,并有明显厌食、呕吐和腹胀等严重消化道症状;②丙氨酸转氨酶(alanine aminotransferase,ALT)和/或天冬氨酸转氨酶(aspartate aminotransferase,AST)大幅升高,黄疸进行性加深[85.5 μmol/L ≤ 血清总胆红素(total bilirubin,TBil) < 171 μmol/L]或每日上升 ≥ 17.1 μmol/L;③有出血倾向,40% < 凝血酶原活动度(prothrombin activity,PTA)≤ 50%(或INR < 1.5)。(2)早期:①极度乏力,并有明显厌食、呕吐和腹胀等严重消化道症状;②ALT 和/或AST 继续大幅升高,黄疸进行性加深(血清总胆红素≥ 171 μmol/L 或每日上升≥ 17.1 μmol/L);③有出血倾向,30% < PTA ≤ 40%(或1.5 ≤ INR < 1.9);④无并发症及其他肝外器官衰竭。(3)中期:在肝衰竭早期表现基础上,病情进一步发展,ALT 和/或AST 快速下降,TBil 持续上升,出血表现明显(出血点或瘀斑),20% < PTA ≤30%(或1.9 ≤ INR < 2.6),伴有1 项并发症和/或1 个肝外器官功能衰竭。(4)晚期:在肝衰竭中期表现基础上,病情进一步加重,有严重出血倾向(注射部位瘀斑等),PTA ≤ 20%(或INR ≥ 2.6),并出现2个以上并发症和/或2个以上肝外器官功能衰竭。
1.2.2 FPG 的诊断标准 参照《中国2 型糖尿病防治指南(2020 年版)》[7],FPG 正常范围为3.9 ~6.1 mmol/L,将低血糖定义为FPG < 3.9 mmol/L,高血糖范围为6.1 mmol/L ≤ FPG < 7.0 mmol/L。
1.2.3 研究资料 (1)基本情况:年龄(岁)、性别(男/女)、住院时间(d)、临床结局(好转/恶化/死亡);(2)FPG 监测:指空腹状态下(至少8 h 内没有进食热量)于清晨时采集血液标本的检验结果;(3)实验室检查结果:TBil、ALT、白蛋白(albumin,ALB)、前白蛋白(proalbumin,PAB)、胆碱酯酶(cholinesterase,CHE)、血肌酐(serum creatinine,Scr)、凝血酶原时间(prothrombin time,PT)、PT-INR;(4)并发症(HE、低钠血症、SBP)及发生率(%);(5)影像学检查结果:经高年资操作者行腹部B 超检测腹水量。
1.2.4 肝功能分级评估
1.2.4.1 Child-Pugh 评分标准 该标准最早由Child 于1964 年提出,后经由Pugh 改良,当前广泛应用于肝脏储备功能、手术风险及预后的评估。该评分表包括HE、腹水、TBil、ALB 及PT 5 个指标,每个指标根据临床实际情况分3 个水平,逐水平计1/2/3 分,总分为5 个指标各自所得评分之和,最低5 分,最高15 分。根据总分分值可将患者肝功能分为A(Child-Pugh 评分5 - 6 分)、B(Child-Pugh 评分7 - 9 分)、C(Child-Pugh 评分10 - 15 分)3 个等级,Child-Pugh 评分为A、B、C 级患者1 年内发生肝病相关病死率分别为< 5%、20%、55%[6,8]。
1.2.4.2 终末期肝病模型(model for end-stage liver disease,MELD)评分标准 该标准由KAMATH等[9]提出,可较准确地判定终末期肝病患者的病情严重程度及预后[10]。其计算方式为:MELD分值=3.8 × log[TBil(μmol/L) ÷ 17.1] + 11.2 × log[PTINR] + 9.6 × log[Scr(μmol/L) ÷ 88.4] + 6.4 × 病因(胆汁性或酒精性为0,其他为1),因本研究仅收集分析HBV 相关ACLF 的临床资料,故此处病因计算数值为1。根据MELD 评分结果可将患者分为低分组、中分组、高分组。国内有研究结果[11]显示,非高分组30 d 内病死率为28.3%,高分组30 d内病死率> 43.8%。
1.3 统计学方法 采用SPSS 17.0软件进行统计学分析。计量数据分布模式采用Kolmogorov-Smirnov test和P-P图进行判断,符合正态分布的变量表示为均数±标准差,多组间比较采用单因素方差分析,率的比较采用χ²检验;多因素二分类logistic 回归分析采用Enter 法得出危险因素及OR值;P< 0.05为差异有统计学意义。
2 结果
2.1 不同FPG水平及不同分期的一般情况比较 低FPG 组HBV 相关ACLF 并发症(HE、低钠血症、SBP)的发生率及患者死亡率高于正常FPG、高FPG组(P< 0.05),见表1。中-晚期组低FPG的发生率及患者死亡率均高于前-早期组(P< 0.05),见表2。

表1 不同FPG 水平相关指标比较Tab.1 Comparison of correlation indexes of different FPG levels in patients with HBV-related ACLF例(%)
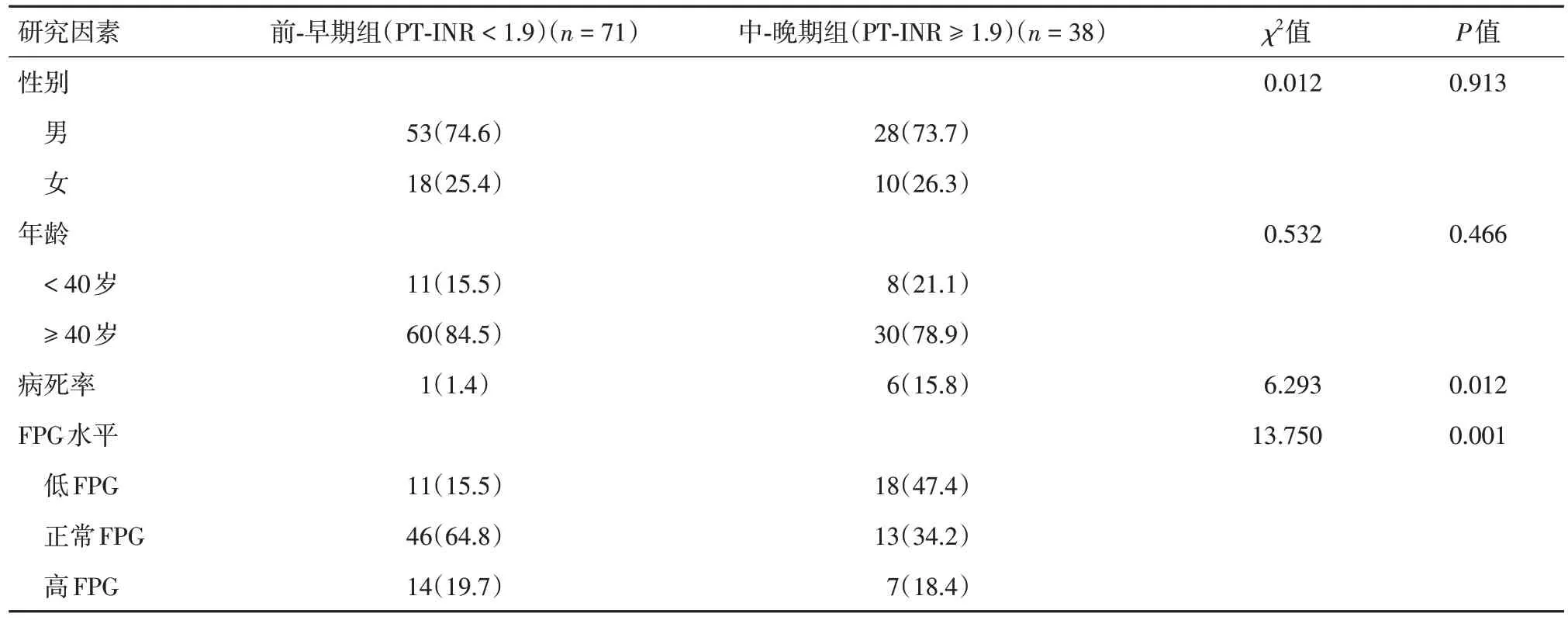
表2 不同分期相关指标比较Tab.2 Comparison of correlation indexes in patients with HBV-related ACLF at different stages例(%)
2.2 不同研究因素与PT-INR 相关性分析 研究因素ALB、PAB、CHE 与PT-INR 间存在明显的负相关性(P< 0.05),而TBil、Child-Pugh 评分、MELD 评分与PT-INR 间存在明显的正相关性(P< 0.001),见表3。
2.3 基线实验室检查结果、相关评分及住院时间比较 低FPG 组TBil、PAB、CHE、Scr、PT-INR、Child-Pugh 评分、MELD 评分、住院时间与正常FPG和/或高FPG 组间差异有统计学意义(P< 0.05),见表4。
表4 基线实验室检查结果、相关评分及住院时间比较Tab.4 Comparison of baseline laboratory test results,correlation scores and length of stay±s
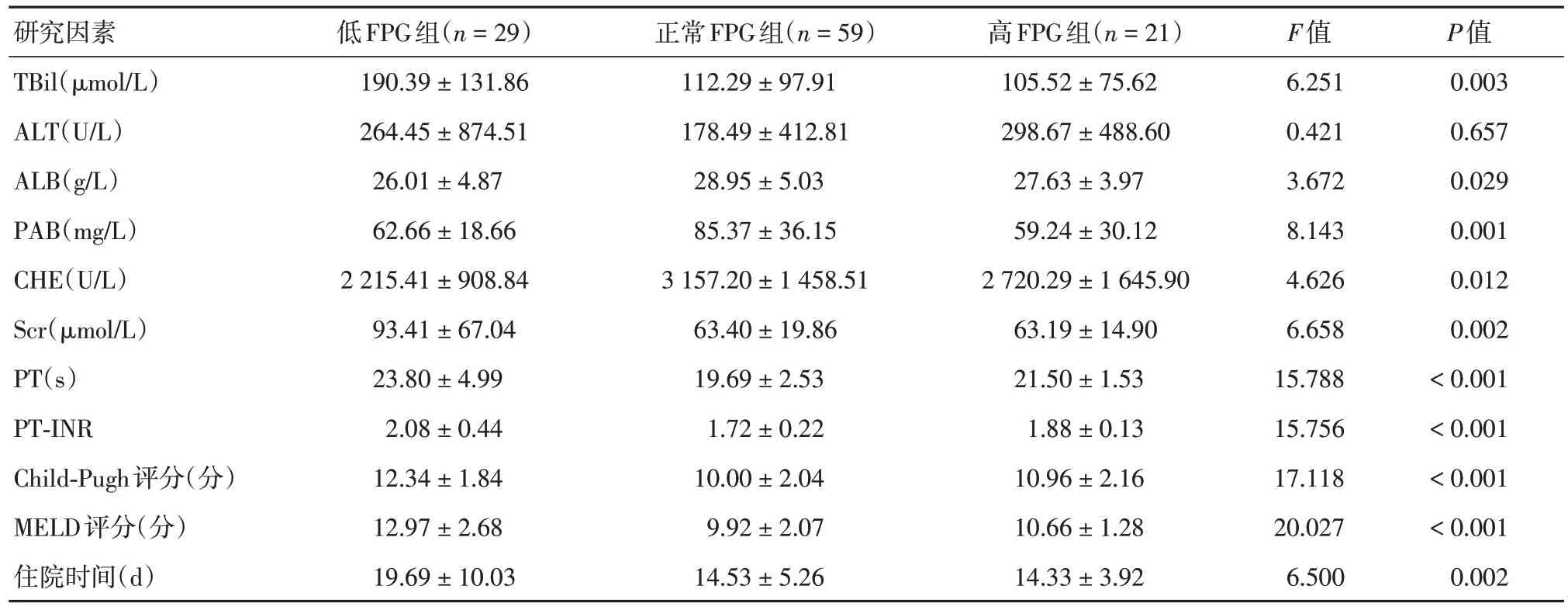
表4 基线实验室检查结果、相关评分及住院时间比较Tab.4 Comparison of baseline laboratory test results,correlation scores and length of stay±s
研究因素TBil(μmol/L)ALT(U/L)ALB(g/L)PAB(mg/L)CHE(U/L)Scr(μmol/L)PT(s)PT-INR Child-Pugh评分(分)MELD评分(分)住院时间(d)低FPG组(n = 29)190.39 ± 131.86 264.45 ± 874.51 26.01 ± 4.87 62.66 ± 18.66 2 215.41 ± 908.84 93.41 ± 67.04 23.80 ± 4.99 2.08 ± 0.44 12.34 ± 1.84 12.97 ± 2.68 19.69 ± 10.03正常FPG组(n = 59)112.29 ± 97.91 178.49 ± 412.81 28.95 ± 5.03 85.37 ± 36.15 3 157.20 ± 1 458.51 63.40 ± 19.86 19.69 ± 2.53 1.72 ± 0.22 10.00 ± 2.04 9.92 ± 2.07 14.53 ± 5.26高FPG组(n = 21)105.52 ± 75.62 298.67 ± 488.60 27.63 ± 3.97 59.24 ± 30.12 2 720.29 ± 1 645.90 63.19 ± 14.90 21.50 ± 1.53 1.88 ± 0.13 10.96 ± 2.16 10.66 ± 1.28 14.33 ± 3.92 F值6.251 0.421 3.672 8.143 4.626 6.658 15.788 15.756 17.118 20.027 6.500 P值0.003 0.657 0.029 0.001 0.012 0.002< 0.001< 0.001< 0.001< 0.001 0.002
2.4 二分类logistic 回归分析 对性别、年龄、PTINR、不同FPG 水平等研究因素进行赋值,见表5。以PT-INR 1.90 进行分层描述疾病进展[12]。以赋值为“0”的低FPG 组为参照类。采用Enter 法分析低FPG、正常FPG 是HBV 相关ACLF 患者疾病进展的独立危险因素(OR= 0.174,95%CI:0.066 ~0.461,P< 0.05),见表6。
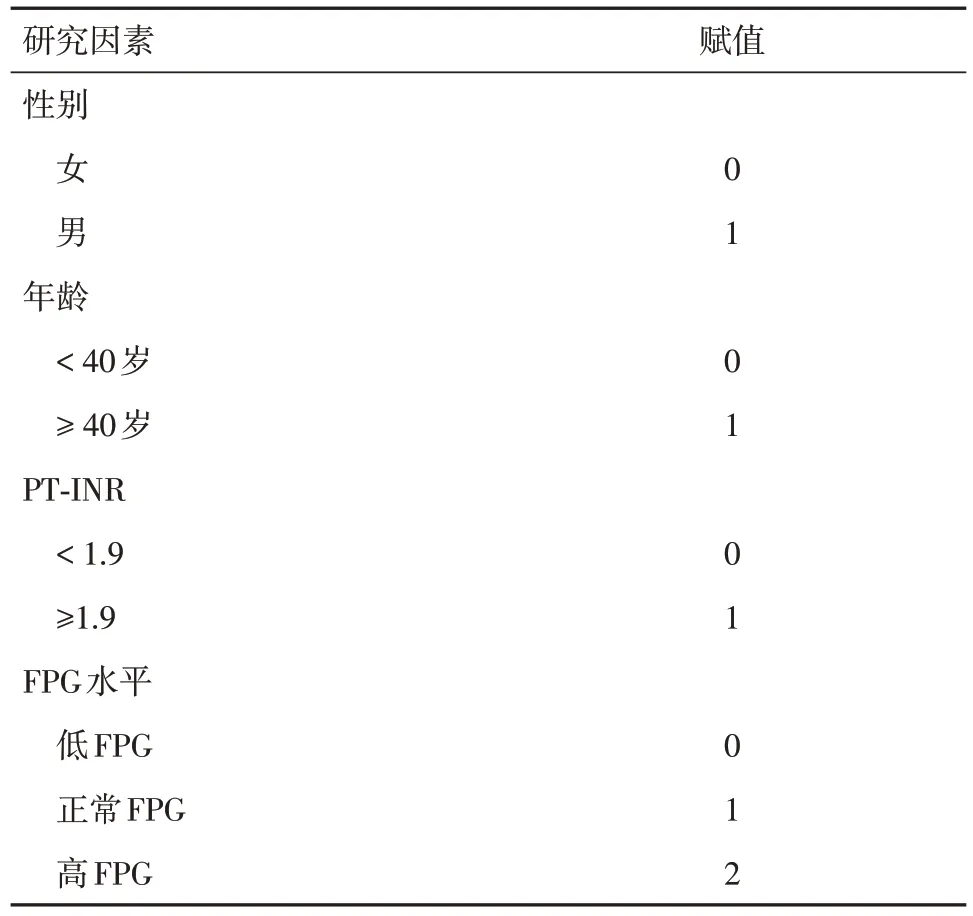
表5 研究因素赋值Tab.5 Assignment of research factors
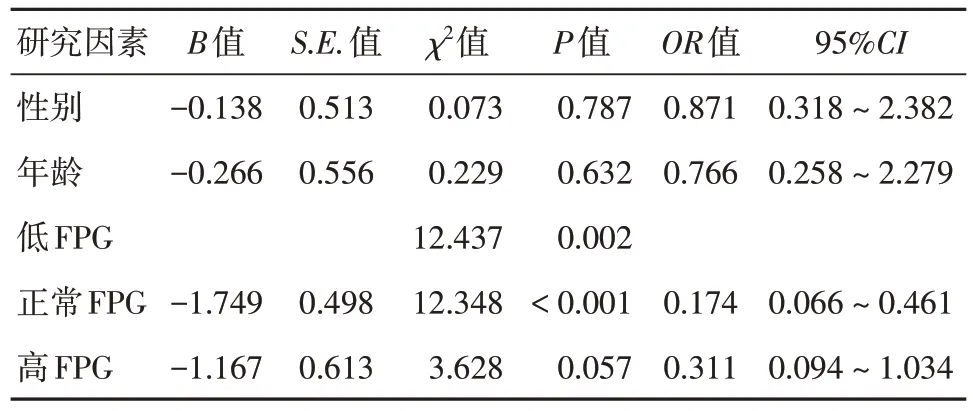
表6 二分类logistic 回归分析结果Tab.6 Logistic regression analysis of risk factors in patients with HBV-related ACLF
3 讨论
近年来,越来越多的研究结论[13-14]显示,ACLF患者极易并发低血糖的发生。本研究中,低血糖发生率为26.61%(29/109),与上述研究相仿。有研究[15-16]分析,ACLF 患者并发低血糖时的生存率仅为41.7%,而血糖正常的ACLF 患者生存率为71.7%,两者间有显著差异性。
食物中的糖是血糖的主要来源,而肝糖原分解却是FPG的直接来源[17]。ACLF患者因其严重的消化道症状,致使葡萄糖的肠内摄入不足,加之脂类、蛋白质、糖类三大物质代谢紊乱,以及肝糖原耗竭和(或)糖异生障碍,最终导致了低血糖的发生,尤其是低FPG的出现[18]。低血糖可引起脑血流量改变,出现脑细胞代谢障碍(易误诊为HE[19]),诱发全身反调节应激反应(counter-regulatory stress response)[20],从而使去甲肾上腺素、肾上腺素、胰高血糖素、生长激素和皮质醇血浓度升高,有可能进一步反应性加重了肝脏细胞的缺血缺氧以及对炎症因子耐受性的下降,致使肝损伤进一步进展恶化。
ACLF 患者的肝功能严重障碍,肝细胞灭活胰岛素和胰高血糖素的功能均降低,胰岛素水平的增高导致支链氨基酸进入肌肉组织增多,使其血中含量减少,氨基酸比例的失衡促进了HE 的发生,而胰高血糖素的增多相较于胰岛素则更加显著,其可促进糖原分解、糖异生作用及加强脂肪酸氧化,为肝细胞的修复及再生提供一定的能量基础,早年既有随机对照研究[21]发现不同比值的胰岛素/胰高血糖素联合治疗大鼠急性肝衰竭是有效的,故而高FPG 的出现有可能反映了ACLF 患者体内出现了保护因素,有待进一步探索研究。
此外,肝脏是大多数凝血因子的合成场所,凝血酶原便是其中一种重要的凝血因子,肝细胞损伤程度与PT 密切相关[22]。而PT-INR 是从PT 和测定试剂的国际敏感指数(international sensitivity index,ISI)推算而来,使不同实验室和不同试剂测定的PT 更具有可比性。本研究中,反映肝脏储备功能、疾病预后的CP 评分及判定终末期肝病疾病严重程度、病死率的MELD 评分均与PT-INR 存在明显的正相关性(R= 0.587,P< 0.001;R= 0.550,P< 0.001)。
美国重症医学会2020 年版ACLF 管理指南[23]指出,积极预防低血糖的发生可显著改善ACLF 患者的预后。亦有研究[24]报道,无论血糖高低均会增加重症肝炎患者的死亡率。但在本研究中,高FPG 组的死亡率、并发症(HE、低钠血症、SBP)发生率、TBil、Scr、基线PT-INR、Child-Pugh 评分、MELD 评分及和住院时间均显著低于低FPG 组(P< 0.05),反映出高FPG 水平可能对肝细胞存在一定的保护作用,临床中可尝试增加进餐频率适度上调控FPG 水平[25]以可能地促进肝功能的恢复。由此而推,FPG 的监测并及时干预在ACLF 患者治疗中的重要性。
本研究中,低FPG、正常FPG为HBV相关ACLF患者疾病进展的独立危险因素,并未发现高FPG亦为其危险因素(OR= 0.311,95%CI:0.094 ~ 1.034,P= 0.057),与国内相关研究[13]结果不同,高FPG水平可能对于HBV 相关ACLF 患者肝功能存在保护性有一定临床参考价值以辅助临床救治。
【Author contributions】WANG Haibin designed the study,conducted the statistical analysis and wrote the article.LI Hui and CHEN Xiaolei performed the experiments.LIU Na and LI Quanmei participated in the method design.ZOU Yu guided the experiments.LI Chunmei,GAN Jingquan,WU Changhui,CHEN Huaxian,LIU Xiang and GONG Ming were responsible for experimental data collection.All authors read and approved the final manuscript as submitted.

