血清淀粉酶升高对急性卒中患者短期死亡的预测价值
霍洁,徐玢,张初吉,陈必耀,冀瑞俊,袁靖
目的 探讨卒中患者短期内死亡与血清淀粉酶升高的相关性,早期评估患者病情,预测预后。
方法 连续回顾性收集2020年1—12月在首都医科大学附属北京天坛医院急诊诊治的急性卒中患者。记录患者的基线临床资料以及实验室检查结果(CRP、血清淀粉酶、乳酸、糖化血红蛋白、TC、TG),计算急性生理及慢性健康评估Ⅱ(acute physiology and chronic health evaluation-Ⅱ,APACHE-Ⅱ)评分。根据血清淀粉酶水平,将患者分为高淀粉酶组和正常淀粉酶组,比较两组临床特点差异。采集患者28 d全因死亡数据,采用单因素和多因素分析患者28 d全因死亡的独立危险因素,进一步对血清淀粉酶预测28 d全因死亡的效能进行ROC分析。
结果 高淀粉酶组CRP[(56.24±14.55)mg/L vs.(12.25±2.21)mg/L,P=0.029]、血乳酸水平[(4.25±1.13)mmol/L vs.(1.56±0.21)mmol/L,P=0.018]高于正常淀粉酶组,28 d全因死亡率[63(38.41%) vs.21(5.80%),P=0.037]高于正常淀粉酶组。多因素logistic回归分析显示,NIHSS评分高(OR 2.79,95%CI 1.71~4.55,P=0.003)、APACHE-Ⅱ评分高(OR 3.98,95%CI 3.26~4.86,P<0.001)、CRP>10 mg/L(OR 3.01,95%CI 2.16~4.19,P=0.001)、血乳酸>2.0 mmol/L(OR 2.92,95%CI 1.77~4.82,P=0.002)、血淀粉酶>125 mmol/L(OR 3.78,95%CI 2.44~5.86,P<0.001)是卒中患者28 d全因死亡的危险因素。ROC分析显示,当最佳截点值为193 mmol/L时,血清淀粉酶水平预测28 d全因死亡对应的AUC为0.754,敏感度为0.912,特异度为0.789。
结论 急性期血清淀粉酶升高与卒中患者短期全因死亡密切相关,血清淀粉酶对卒中患者28 d内卒中全因死亡风险的预测价值较高。
卒中患者急性期常出现血清淀粉酶升高,有研究显示血清淀粉酶升高可能与患者的不良预后相关[1],但临床医师在卒中的诊治中多关注神经功能的损伤和恢复,较少关注其他器官或系统功能紊乱,不能做到兼顾。急性胰腺炎是血清淀粉酶升高的最常见原因,多器官功能衰竭、心肺复苏、颅脑外伤、卒中等疾病均可能引起非胰源性淀粉酶升高,其机制可能与脏器长时间低灌注,微循环衰竭休克导致胰腺缺血,胰腺细胞膜通透性增高,腺泡坏死有关,也有学者认为血清淀粉酶升高可能是肾脏清除淀粉酶功能受损所致[2]。卒中急性期可触发早期炎症反应,内源性免疫炎性因子释放引发“瀑布效应”,导致全身性炎症反应,继发血清淀粉酶异常升高[3]。本研究回顾性分析了526例卒中患者的临床资料,探讨血清淀粉酶水平升高与患者短期死亡的关系,以期为临床诊疗做参考。
1 对象与方法
1.1 研究对象 回顾性连续收集2020年1月—2020年12月在首都医科大学附属北京天坛医院急诊科住院治疗的卒中患者资料。纳入标准:①年龄>18岁;②符合急性卒中(脑出血和脑梗死)诊断标准,经头颅CT或MRI检查证实;③首次卒中,症状出现24 h内就诊;④住院时间>72 h;⑤临床资料完整且有出院后随访数据。排除标准:①既往有腹部手术、胰腺炎、肠梗阻、胆结石病史;②既往有恶性肿瘤、免疫系统疾病史,曾服用激素、免疫抑制剂等药物;③既往有慢性心脏、肺、肝脏、肾功能衰竭病史;④发病前1个月曾因各种疾病入住重症监护病房;⑤发病前1周内有过发热>38 ℃、疑有局部或系统感染;⑥此次发病有可疑或明确外伤史;⑦可疑或明确瘤卒中;⑧妊娠期。本研究经首都医科大学附属北京天坛医院伦理委员会审核批准,因对数据回顾分析且匿名处理,未签署患者知情同意书。
1.2 方法 根据病历记录采集患者的以下信息:性别、年龄、既往病史(高血压、糖尿病、冠心病、高脂血症)、BMI、吸烟史、入院时NIHSS评分,以及入院首次血常规检查结果和入院第2天空腹血液检查结果(包括CRP、血清淀粉酶、乳酸、糖化血红蛋白、TC、TG水平)。血清淀粉酶参考值:25~125 U/L,血清淀粉酶>125 U/L纳入高淀粉酶组,血清淀粉酶≤125 U/L纳入正常淀粉酶组。根据接诊当天所有检查指标计算急性生理及慢性健康评估Ⅱ(acute physiology and chronic health evaluation-Ⅱ,APACHE-Ⅱ)评分,并采集患者发病28 d全因死亡数据。
1.3 随访和数据分析 本研究中患者的随访数据来自医院对卒中患者的系统性随访,收集患者发病28 d随访时的预后情况,主要终点为全因死亡。比较高淀粉酶组和正常淀粉酶组上述指标和28 d死亡率的差异。对可能影响死亡的指标进行单因素和多因素分析,探讨患者发病28 d内全因死亡的独立危险因素。进一步对血清淀粉酶水平预测28 d全因死亡的效能进行ROC分析。
1.4 统计学方法 使用SPSS 23.0统计软件分析,符合正态分布的计量资料采用表示,组间比较采用独立样本t检验;不符合正态分布的计量资料采用M(P25~P75)表示,组间比较采用秩和检验。计数资料以例数和率(%)表示,组间比较采用χ2检验。采用单因素分析比较28 d内死亡患者与存活患者的临床特点,单因素分析中差异有统计学意义的指标纳入多因素logistic回归分析,判断患者28 d内死亡的独立影响因素。通过ROC评价血清淀粉酶预测患者28 d全因死亡的效能。以P<0.05为差异有统计学意义。
2 结果
2.1 一般资料 研究共纳入卒中患者526例,年龄31~84岁;男性337例(64.1%),女性189例(35.9%);脑梗死316例(60.1%),脑出血210例(39.9%)。正常淀粉酶组362例(68.8%),高淀粉酶组164例(31.2%)。
2.2 正常淀粉酶组与高淀粉酶组临床特征比较 高淀粉酶组CRP、血乳酸水平高于正常淀粉酶组,28 d全因死亡率高于正常淀粉酶组,以上差异均有统计学意义(表1)。
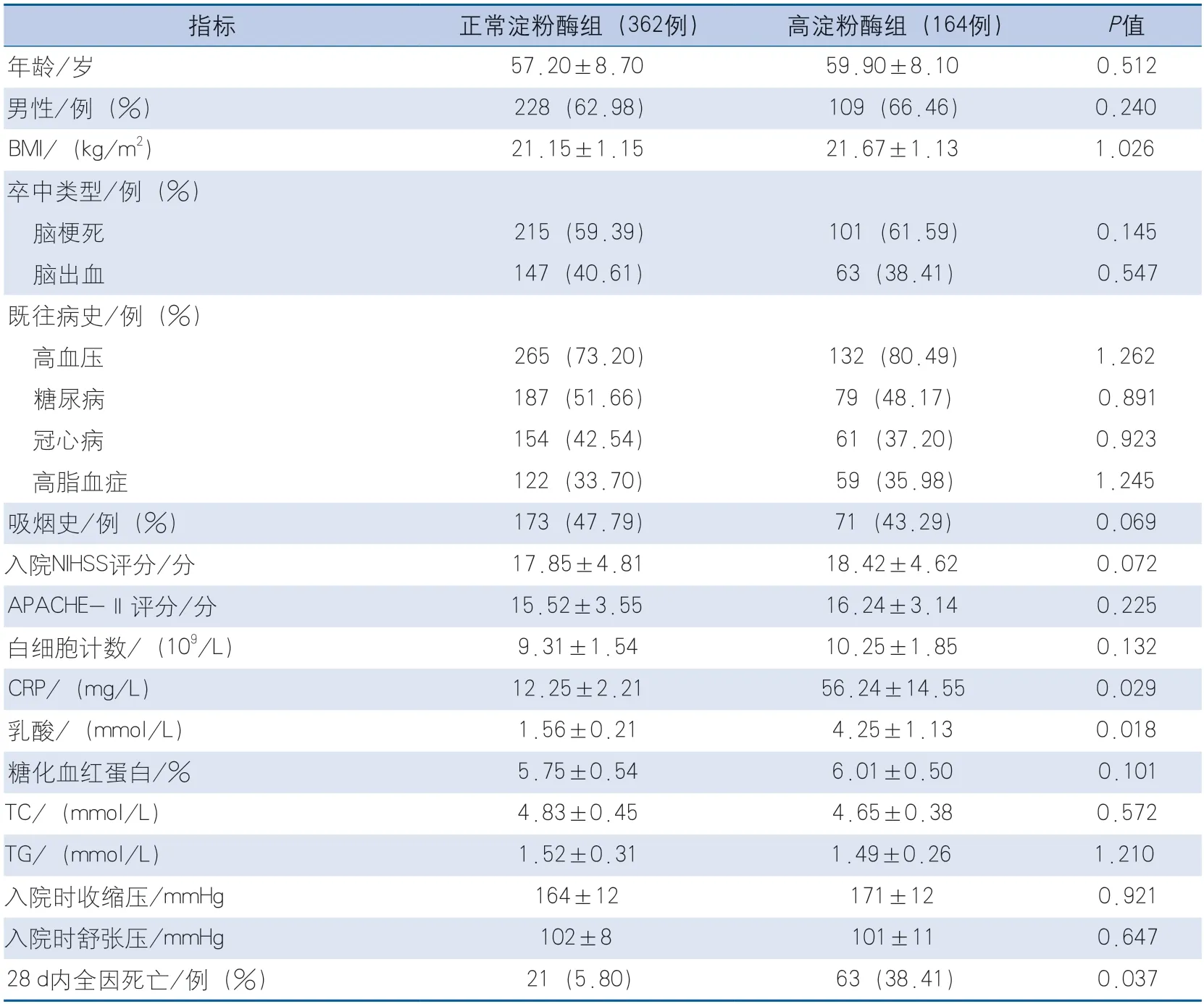
表1 正常淀粉酶组与高淀粉酶组临床特征比较Table 1 Comparison of clinical features between normal amylase group and high amylase group
2.3 卒中后28 d死亡的预测因素分析 单因素和多因素分析显示,NIHSS评分高、APACHE-Ⅱ评分高、CRP>10 mg/L、血乳酸>2.0 mmol/L、血清淀粉酶>125 mmol/L是卒中患者28 d全因死亡的危险因素(表2)。
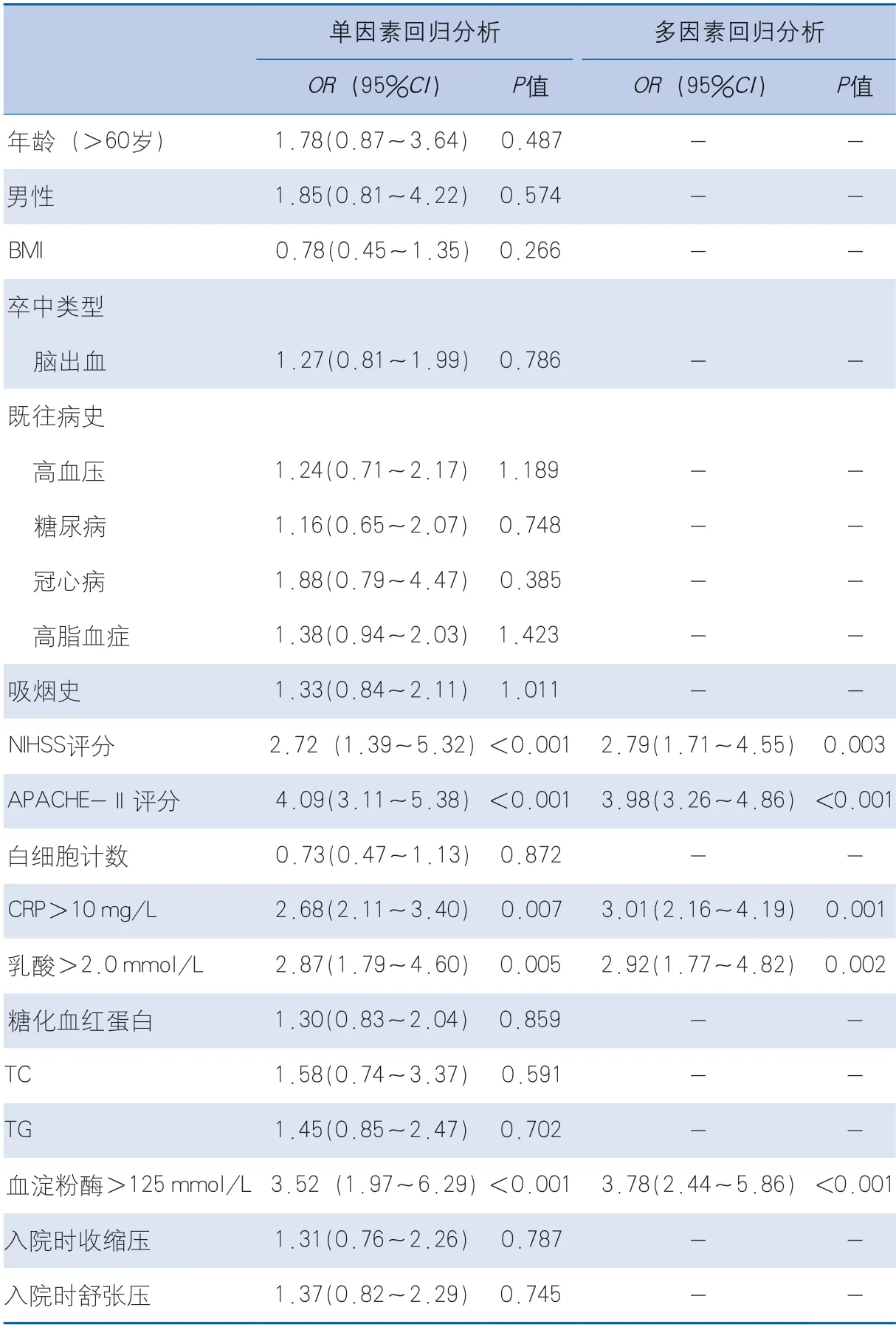
表2 单因素和多因素logistic回归分析结果Table 2 Results of univariate and multivariate logistic regression analysis
2.4 血清淀粉酶对卒中28 d死亡风险的预测价值 血清淀粉酶对卒中28 d全因死亡风险具有较好预测价值,最佳截点值为193 mmol/L,AUC为0.754(95%CI0.688~0.835),敏感度为0.912,特异度为0.789(图1)。
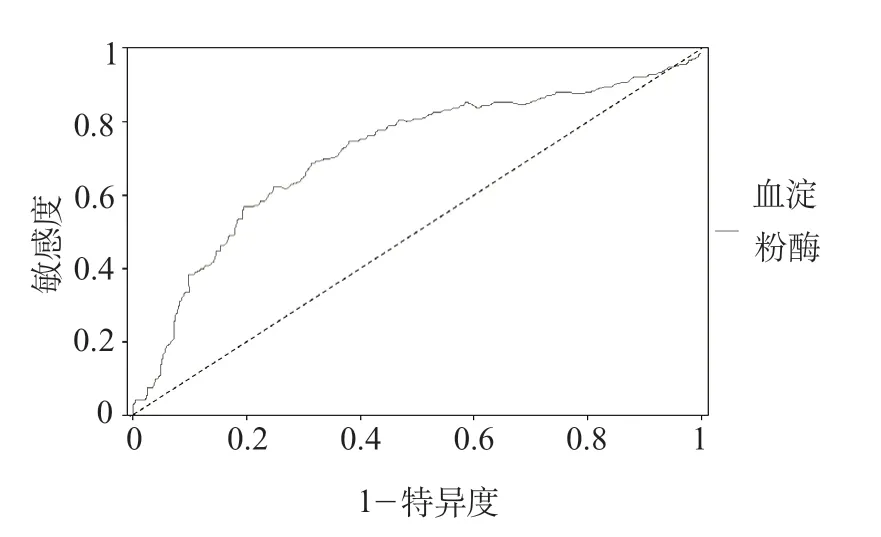
图1 血清淀粉酶预测卒中全因死亡风险的ROC曲线Figure 1 ROC curve of serum amylase in predicting the risk of all-cause mortality from stroke
3 讨论
血清淀粉酶是一类能将碳水化合物分子水解成小片段的酶,主要来源于唾液腺和胰腺,也存在于胃、胆囊、空肠、回肠等腹腔脏器和卵巢、乳腺等器官。血淀粉酶升高常见于急性胰腺炎,但临床发现除胰腺疾病外,多种疾病如糖尿病酮症酸中毒、全身炎症反应综合征(systemic inflammatory response syndrome,SIRS)、重症感染、休克、急腹症、肿瘤等也常伴有血淀粉酶升高[4]。
SIRS是指在感染或应激、创伤、缺血再灌注等非感染因素作用下,神经内分泌系统激活,儿茶酚胺、甲状腺素、糖皮质激素、胰高血糖素等分解激素分泌增加,微循环失调,氧自由基生成,大量炎症介质如CRP、TNF-α、IL-1、IL-6、血栓素、白三烯释放入血,产生“瀑布效应”,破坏内环境稳定,引起全身性、进展性炎症反应失控的临床表现,损害全身各个器官及组织功能[5-6]。
卒中是SIRS发生的重要原因之一[6]。卒中急性期机体处于应激状态,在脑细胞受损、颅内高压等作用下,颅内促炎症因子过量释放或炎症细胞过度激活,启动炎性级联反应,脑脊液中IL-6、IL-1β和周围血中TNF-α、IL-6等炎性介质水平增加,临床上常表现为SIRS[7-8]。卒中诱发的SIRS不仅会进一步损伤脑组织,对脑外器官也有不同程度的影响[9]。有研究证实,重症卒中急性期患者血清淀粉酶、血浆内皮素、谷丙转氨酶、肌酸激酶、TNF等水平明显升高,其中血清淀粉酶在急性卒中后异常升高的机制可能与卒中后诱发SIRS,大量炎症介质、细胞因子以及氧自由基对胰腺细胞产生直接破坏,胰腺水肿出血、组织变性坏死或微循环障碍、迷走神经兴奋造成胰腺局部微循环障碍、血供减少、胰腺细胞缺血坏死等因素有关[10-11]。
CRP作为经典的炎症因子,可激活患者体内下游炎症信号通路,促使中性粒细胞、嗜酸性粒细胞、单核细胞、巨噬细胞聚集,参与免疫炎症反应[12]。血乳酸反应了患者全身或局部组织低灌注、微循环缺血缺氧的程度,多见于休克、微循环障碍、组织灌注不足等情况。已有研究指出,在病理生理应激时,患者血乳酸水平升高,称为应激性高乳酸血症[13]。
本研究结果显示,高淀粉酶组CRP水平、乳酸水平均高于正常淀粉酶组,提示高淀粉酶组卒中后产生较强烈的应激反应诱发免疫炎症风暴,进而造成全身微循环障碍,生成乳酸增多。高淀粉酶组NIHSS评分与正常淀粉酶组无明显差异,但28 d全因死亡率高于正常淀粉酶组,考虑高淀粉酶组患者28 d全因死亡率升高也主要为应激、免疫炎症反应、微循环障碍造成全身脏器功能损伤所致。
根据卒中后28 d内死亡预测因素的单因素及多因素分析,发现高NIHSS评分、高APACHE-Ⅱ评分、CRP(>10 mg/L)、血乳酸>2.0 mmol/L、血淀粉酶>125 mmol/L均是卒中患者28 d内全因死亡的危险因素。这一结果提示,卒中患者除颅内病变的严重程度外,免疫炎症反应、微循环状态均与死亡相关,过度的免疫炎症反应及微循环障碍预示了患者的不良预后。血淀粉酶预测卒中死亡风险的ROC曲线显示,血淀粉酶对卒中后28 d全因死亡风险的预测价值较高。本研究结果提示临床上不能仅常规检测血常规、肝肾功能等,同时应该了解血淀粉酶水平及其变化趋势,除关注颅内疾病治疗外,也应及时评估全身应激状态,早期抑制过度免疫炎症反应,改善微循环,注意评估胰腺功能,从而提高患者生存率,改善预后。
综上所述,卒中急性期血清淀粉酶升高与短期死亡相关。本研究尚存不足之处,目前的研究为回顾性分析,今后会开展前瞻性研究;此外,将围绕卒中后患者过度免疫炎症反应及微循环障碍的产生机制做进一步探究。
利益冲突所有作者均声明不存在利益冲突。

